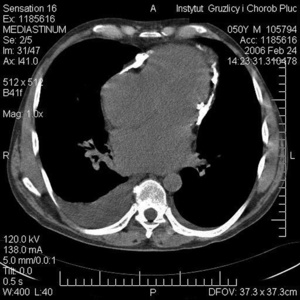
Rycina 2. Tomografia komputerowa klatki piersiowej z kontrastem. Masywne zwapnienia w worku osierdziowym u chorego z zaciskającym zapaleniem osierdzia o etiologii gruźliczej.
• zapadanie się wolnej ściany prawej komory w rozkurczu,
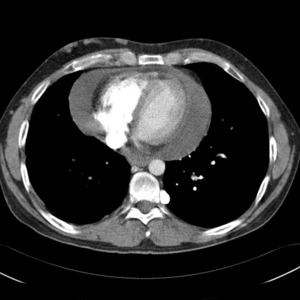
Rycina 3. Tomografia komputerowa klatki piersiowej z kontrastem. Duża objętość płynu w jamie osierdzia u chorego z gruźliczym zapaleniem osierdzia i zwłóknieniem pogruźliczym śródpiersia.
• zwiększenie zmienności oddechowej przepływu przez zastawkę trójdzielną (>50%) i mitralną (>25%).
Badanie echokardiograficzne nie jest optymalne do pomiaru grubości osierdzia. Dokładniejszych informacji dostarcza badanie tomografii komputerowej klatki piersiowej z kontrastem (TK klp), które u chorych na gruźlicze zapalenie osierdzia pozwala na optymalną ocenę objętości, lokalizacji i gęstości płynu [10]. Stwierdzenie płynu o dużej gęstości u chorego gorączkującego nakazuje podejrzewać postać ropną gruźliczego zapalenia osierdzia. W badaniu TK klp oceniana jest ponadto grubość worka osierdziowego i obecność w nim ewentualnych zwapnień (ryc. 2). W gruźliczym zapaleniu osierdzia stwierdzane są najczęściej powiększone węzły chłonne śródpiersia (>1 cm w osi krótkiej), które mogą zawierać charakterystyczne centralne przejaśnienie lub zwapnienia [11]. Badanie TK pozwala również wykryć zmiany chorobowe w pozostałych narządach klatki piersiowej. U chorych z zagrażającą tamponadą serca w badaniu TK stwierdza się znaczną ilość płynu w worku osierdziowym, uciskającą jamę prawej komory i poszerzoną żyłę główną dolną (ryc. 3) [10].
Badanie rezonansem magnetycznym (MR klp) nie jest powszechnie dostępne, dlatego jego rola w diagnozowaniu gruźliczego zapalenia osierdzia jest mniej sprecyzowana. MR nie pozwala na ocenę zwapnień, gorzej niż TK obrazuje zmiany miąższowe w płucach. Jednak przy zapewnieniu odpowiednich warunków badania pozwala na precyzyjną ocenę gęstości badanych tkanek, co ma znaczenie na przykład podczas różnicowania między niewielką ilością płynu osierdziowego a pogrubiałym osierdziem lub dla oceny zajęcia mięśnia serca w przebiegu gruźlicy [10].
Algorytm diagnostyczny w rozpoznawaniu gruźliczego zapalenia osierdzia
Rozpoznanie gruźliczego zapalenia osierdzia jest trudne i należy je podejrzewać w każdym przypadku wysiękowego zapalenia osierdzia, zwłaszcza u chorych:
• z cechami tamponady serca,
• pochodzących z obszarów o dużej zapadalności na gruźlicę,
• leczonych immunosupresyjnie lub lekami biologicznymi,
• zakażonych wirusem HIV,
• z niewydolnością nerek, w tym szczególnie u chorych dializowanych,
• z cukrzycą,
• nadużywających alkoholu lub środków odurzających.
Sposób postępowania zależy od objętości płynu w worku osierdziowym i stanu ogólnego chorego. Nakłucie osierdzia w trybie pilnym należy wykonać u chorych z cechami zagrażającej lub rozwiniętej tamponady. W każdym przypadku, gdy pozwalają na to stan chorego i możliwości ośrodka, przed zabiegiem ewakuacji płynu należy wykonać badanie TK klatki piersiowej. Pozwala ona precyzyjniej zaplanować metody leczenia, uwidacznia ewentualne zmiany patologiczne w innych narządach klatki piersiowej, których morfologia jest istotna dla ustalenia wstępnego rozpoznania, pozwala precyzyjnie ocenić grubość osierdzia i jego ewentualne pogrubienie lub naciekanie. Jeżeli objętość płynu jest duża (>20 mm w badaniu echokardiograficznym), a pacjent nie ma klinicznych ani echokardiograficznych cech zagrażającej tamponady serca, korzystniejsze jest wykonanie perikardiotomii podmostkowej z pobraniem wycinków z worka osierdziowego. Optymalną metodą jest perikardiotomia połączona z perikardioskopią, która umożliwia pobranie wycinków pod kontrolą wzroku [12]. Perikardiotomia i perikardioskopia są wykonywane przez chirurga na bloku operacyjnym w znieczuleniu ogólnym. Postępowanie zabiegowe (perikardiotomię lub skopię) można rozważyć również u chorych z mniejszą objętością płynu (10-20 mm), zwłaszcza gdy obraz chorobowy jest niejasny, gdy pacjent gorączkuje lub gdy badania obrazowe wskazują na możliwość ropnego charakteru płynu osierdziowego [13]. U chorych z podejrzeniem gruźliczego zapalenia osierdzia i małą objętością płynu w worku osierdziowym (<10 mm) diagnostykę należy rozpocząć od poszukiwania gruźlicy innych narządów. Wykonywana jest bronchoskopia z pobraniem wydzieliny oskrzelowej na posiew i badanie genetyczne, ewentualnie pobranie wycinka z błony śluzowej oskrzela lub preparatu z biopsji przezoskrzelowej węzłów chłonnych na badanie histologiczne, posiew moczu, a u dzieci – posiew popłuczyn żołądkowych [7].
Odczyn tuberkulinowy nie ma istotnego znaczenia diagnostycznego. Na obszarach o dużej zapadalności na gruźlicę i w populacjach podlegających szczepieniu dodatni odczyn tuberkulinowy może być wyrazem przebytego w przeszłości zakażenia lub odczynu poszczepiennego [7]. Ujemny odczyn tuberkulinowy może wynikać z anergii skórnej, która częściej dotyczy chorych starszych, a także pacjentów w immunosupresji.
Testy oparte na produkcji interferonu gamma przez limfocyty krwi obwodowej w odpowiedzi na stymulację swoistymi antygenami prątka (IGRA) pozwalają na bardziej wiarygodne niż odczyn tuberkulinowy diagnozowanie zakażenia prątkiem gruźlicy (nie są dodatnie u chorych szczepionych, a na ich wynik nie wpływa anergia skórna). Wskazaniem do wykonania testu IGRA powinna być przynależność do grupy ryzyka zakażenia prątkiem gruźlicy. Testy IGRA nie mają jeszcze sprecyzowanego miejsca w diagnostyce gruźliczego zapalenia osierdzia.
Diagnostyka gruźliczego zapalenia osierdzia u chorych poddanych perikardiocentezie, perikardiotomii lub perikardioskopii z pobraniem wycinka
Płyn pobrany z worka osierdziowego u chorych z gruźliczym zapaleniem osierdzia ma charakter surowiczy lub surowiczo-krwisty. Jest to wysokobiałkowy wysięk limfocytarny, niekiedy z niskim stężeniem glukozy. Badanie bezpośrednie w kierunku prątków jest rzadko dodatnie (0-42%) ze względu na zbyt małą liczbę prątków w płynie [1,7,14]. Wyniki posiewu płynu na podłożach stałych uzyskiwane są po 8-12 tygodniach, a w metodzie radioizotopowej BACTEC – po 4-6 tygodniach. Czułość posiewu w rozpoznawaniu gruźliczego zapalenia osierdzia wynosi 38-75%, a swoistość 100% [1,14,15]. Badanie genetyczne płynu (polymerase chain reaction, PCR) pozwala na ustalenie rozpoznania w czasie 24-48 godzin, a jego czułość i swoistość porównywalna jest z wynikami posiewu. Niekiedy dodatnia próba genetyczna jest jedynym dowodem na gruźlicę osierdzia. W nielicznych przypadkach gruźliczego zapalenia osierdzia badanie genetyczne może dać wynik ujemny (dotyczy to próbek, w których obecne są inhibitory reakcji genetycznej, np. krew).