Postępowanie chirurgiczne w przypadku urazu dróg żółciowych
dr hab. n. med. Piotr Hogendorf, prof. UM
prof. dr hab. n. med. Janusz Strzelczyk
dr hab. n. med. Adam Durczyński, prof. UM
• Jatrogenne uszkodzenia dróg żółciowych – częstość występowania, klasyfikacja, konsekwencje
• Najważniejsze zasady operacji naprawczych dróg żółciowych
• Omówienie metod rekonstrukcji dróg żółciowych
Epidemiologia urazów dróg żółciowych
Do urazu dróg żółciowych dochodzi najczęściej podczas operacji z powodu ostrego zapalenia pęcherzyka żółciowego w trybie ostrodyżurowym. Należy pamiętać, że uszkodzenie dróg żółciowych może zdarzyć się również w trakcie innych operacji, niezwiązanych z drogami żółciowymi. Klasyczna triada czynników ryzyka opisywana w piśmiennictwie anglosaskim jako 3D (dangerous anatomy, dangerous pathology, dangerous surgeon) to: niebezpieczna anatomia, niebezpieczna patologia i niebezpieczny chirurg. Jeżeli czynniki te występują łącznie, istotnie wzrasta ryzyko uszkodzenia dróg żółciowych. Trzeba również podkreślić, że nawet świetnemu chirurgowi o godz. 3 nad ranem, po kilkunastu godzinach ciężkiego dyżuru, może to się przydarzyć i może on niezasłużenie zyskać przydomek „niebezpieczny”.
W ciągu ostatnich lat częstość śródoperacyjnych urazów dróg żółciowych pozostaje na podobnym poziomie – w przypadku cholecystektomii wykonywanej na otwarto wynosi 0,1-0,2%, a w przypadku operacji laparoskopowej 0,2-1,5%1-4.
Co ciekawe, według ostatnio opublikowanej metaanalizy obejmującej 14 badań i 2406 chorych dotyczącej pozwów sądowych składanych przez pacjentów, u których doszło do urazu dróg żółciowych, lub ich rodziny najczęściej zgłaszaną skargą zakończoną niekorzystnym dla chirurga werdyktem sądu było niewłaściwe postępowanie pooperacyjne po urazie dróg żółciowych (średnio aż 69,3%), a dopiero potem zarzuty dotyczące niewłaściwej kwalifikacji do operacji i błędów podczas pierwotnego zabiegu (odpowiednio 39,7% i 21,39%)5.
Pokazuje to, jak ważne jest odpowiednie postępowanie pooperacyjne w przypadku podejrzenia urazu dróg żółciowych, przede wszystkim dla bezpieczeństwa chorego, ale również dla operującego go chirurga.
Klasyfikacja uszkodzeń dróg żółciowych
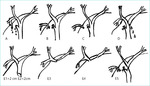
Rycina 1. Klasyfikacja urazów dróg żółciowych według Strasberga (A-E) z podklasyfikacją według Bismutha (E)
Klasyczna klasyfikacja uszkodzeń dróg żółciowych stworzona przez Bismutha to 5-punktowa skala obejmująca urazy powstałe w przebiegu otwartej cholecystektomii. We wprowadzonej później klasyfikacji Strasberga uwzględniono najczęstsze uszkodzenia podczas operacji laparoskopowych uszeregowane od A do E, z czego A-D to łagodniejsze urazy dróg żółciowych, a jako uzupełnienie do opisu najcięższych uszkodzeń (E) wykorzystano podział Bismutha (ryc. 1)6.
Obie te skale nie uwzględniają kilku ważnych czynników, takich jak czas od urazu oraz dodatkowe uszkodzenie naczyń współistniejące z naruszeniem ciągłości dróg żółciowych czy wywołane tym zakażenie. W przypadku rozległych urazów dróg żółciowych wikłających uszkodzenie naczyniowe oraz oparzenia termiczne struktur wnęki bardziej zasadne wydaje się stosowanie skali ATOM (anatomic, time of detection, mechanisms) zaproponowanej przez Fingerhuta i wsp. w 2013 roku7.
Sposoby rekonstrukcji dróg żółciowych
Tylko około 25% urazów dróg żółciowych jest wykrywanych podczas pierwotnej operacji. W takiej sytuacji decyzja co do jednoczesnego wykonania zabiegu naprawczego zależy od możliwości i umiejętności operatora. W przypadku uszkodzenia dróg żółciowych przez osobę niebędącą doświadczonym chirurgiem hepatobiliarnym szanse na dobrą rekonstrukcję są niewielkie – według pracy Stewart z 2009 roku wynoszą około 20,9% w porównaniu z 90,5%, gdy zabieg wykonuje chirurg mający doświadczenie w tym zakresie8. Podobne wyniki opublikowali Lillemoe i wsp. w 2000 roku – jeżeli uraz zaopatrywano w ośrodku referencyjnym, dobry efekt naprawy osiągnięto nawet u 98% chorych9. Gdy nie ma możliwości wezwania chirurga doświadczonego w leczeniu urazów dróg żółciowych, właściwym postępowaniem jest niewykonywanie konwersji, a tylko odpowiedni drenaż dróg żółciowych oraz drenaż okolicy operowanej zapobiegający zbieraniu się żółci w jamie brzusznej i skontaktowanie się z ośrodkiem referencyjnym w celu ustalenia dalszego sposobu oraz czasu leczenia urazu10. Konwersja, a zwłaszcza rodzaj wykonywanego cięcia (czasem wciąż niestety wykonywane jest cięcie przezprostne), znacząco utrudnia późniejszy zabieg naprawczy. Często odroczenie zabiegu rekonstrukcyjnego o ponad 6 tygodni pozwala na ustąpienie stanu zapalnego i lepszą wizualizację operowanej okolicy w przypadku zabiegu rekonstrukcyjnego. Taką strategię postępowania sugeruje większość światowych ekspertów w chirurgii hepatobiliarnej. W tym czasie kluczową rolę odgrywają leczenie stanu zapalnego oraz kontrola zakażenia, a także właściwe odżywianie chorego.
W sytuacji współistniejących z urazem dróg żółciowych uszkodzeń naczyń najważniejsze jest opanowanie krwawienia. Wtedy konwersja nierzadko jest jedynym sposobem kontroli hemostazy, chyba że chirurg ma odpowiednie doświadczenie w laparoskopowym zaopatrywaniu uszkodzeń naczyń.
Uszkodzenia tętnic czy gałęzi żyły wrotnej stanowią wskazanie do przekazania chorego do ośrodka o wyższym stopniu referencyjności lub do wezwania na miejsce doświadczonego chirurga hepatobiliarnego11.
Uszkodzenia tego typu zdarzają się na szczęście stosunkowo rzadko – według Deziela i wsp. stanowią 0,25% wszystkich urazów podczas cholecystektomii. Należy podkreślić, że autorzy tej pracy wzięli pod uwagę wszystkie uszkodzenia naczyń, w tym: aorty, naczyń krezkowych i żyły głównej dolnej, np. podczas wprowadzania trokarów. Trudno jednoznacznie określić rzeczywistą skalę problemu uszkodzeń naczyń więzadła wątrobowo-dwunastniczego, gdyż badanie Deziela i wsp. opierało się na kwestionariuszu, w którym odsetek odpowiedzi wśród ankietowanych szpitali amerykańskich był rzędu 40%12. W Polsce na podstawie obserwacji Durowicza i wsp. częstość uszkodzeń naczyń współistniejących z urazem dróg żółciowych wynosi około 20%13.


