Kongres Akademii po Dyplomie Pediatria 2026 👉 200 zł taniej do 27.02. Spotkajmy się 17-18 kwietnia w Warszawie | Skorzystaj z oferty >
Najprościej rzecz ujmując – pacjent przeważnie wyrasta z choroby Raynauda.
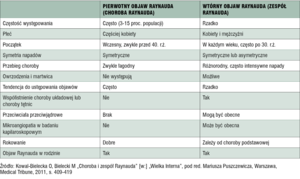
Inaczej jest w sytuacji, gdy objaw Raynauda ma charakter wtórny – wówczas nazywamy go zespołem Raynauda. W porównaniu z chorobą, przebieg zespołu Raynauda jest znacznie bardziej zróżnicowany i w dużej mierze zależy od choroby podstawowej. Zespół ten występuje najczęściej u pacjentów z układową chorobą tkanki łącznej, zwłaszcza z twardziną układową, toczniem rumieniowatym układowym i mieszaną chorobą tkanki łącznej. Praktyka pokazuje, że objaw w zespole Raynauda dotyka również grupę pacjentów narażonych zawodowo: pianistów czy osoby obsługujące młoty pneumatyczne. Są to zawody, w których funkcja ręki wykorzystywana jest nadmiernie. Objaw Raynauda może być też wtórny do przyjmowania leków takich jak β-adrenolityki, doustne środki antykoncepcyjne, cyklosporyna, klonidyna, ergotamina czy interferon. W końcu zespół ten może być także wywołany przez inne choroby, np. zaburzenia lepkości krwi: krioglobulinemia, szpiczak mnogi, chłoniaki, białaczki, czerwienica czy nadpłytkowość pierwotna.
RÓŻNICOWANIE
Objaw Raynauda może występować w łagodnej, idiopatycznej formie naczynio-ruchowej i może być ciężkim powikłaniem w chorobie wtórnej.
Dlatego najważniejszą kwestią w przypadku pacjenta z objawem Raynauda jest właściwe różnicowanie – wskazanie, czy objaw jest pierwotny, czy wtórny. Jak wspomniałem, objaw pierwotny nie jest istotny dla zdrowia kobiety lub mężczyzny. Oczywiście bywa dokuczliwy i krępujący, ponieważ dłonie są sine, ale nie stwarza zagrożenia. Natomiast wtórny pojawia się już w poważnych chorobach onkologicznych, hematologicznych czy w chorobach układowych tkanki łącznej.
Różnicowanie zaczynamy od wywiadu z pacjentem:
1. Należy zapytać, czy palce są nadmiernie wrażliwe na zimno, czy zmieniają kolor pod wpływem zimna oraz jaki kolor przyjmują pod wpływem zimna.
2. Lekarz musi się też dowiedzieć, czy u pacjenta nie występują objawy chorób układowych lub onkologicznych oraz czy dolegliwości nie są efektem pracy.
3. Co charakterystyczne u chorych z zespołem Raynauda – nierzadko widoczne są owrzodzenia lub blizny po owrzodzeniach. Najczęściej zajmują one opuszki palców lub paliczki dystalne. Czasami można też dostrzec drobne ubytki tkanek w obrębie opuszek palców. Są to tak zwane blizny naparstkowate, charakterystyczne dla twardziny układowej.
4. Jednak podstawowym badaniem różnicującym jest kapilaroskopia lub wideokapilaroskopia. Z powodzeniem może wykonać ją przeszkolony reumatolog czy dermatolog. Jest to badanie nieinwazyjne.
Wynik kapilaroskopowy, czyli ocena mikrokrążenia w obrębie wału paznokciowego palca, pozwala stwierdzić prawidłowość lub nieprawidłowość danego obrazu. Pewne symptomy wskazują, czy jest on ukierunkowany na pierwotny objaw Raynauda, czy też właśnie na postać wtórną. Pojawienie się megakapilar (kapilar olbrzymich) lub też istotne zmniejszenie liczby kapilar w 1 mm może świadczyć o twardzinie układowej lub chorobach z jej spektrum, takich jak mieszana choroba tkanki łącznej oraz zapalenie skórno-mięśniowe i zapalenie wielomięśniowe. W takiej sytuacji pacjent powinien być natychmiast skierowany do reumatologa, który w dalszej kolejności poszerzy diagnostykę, m.in. o badania immunologiczne.
Wracając do twardziny układowej – zbadanie objawu pod mikroskopem (w kapilaroskopii lub wideokapilaroskopii) jest niezwykle ważne, ponieważ objaw Raynauda bardzo często poprzedza twardzinę, zwłaszcza ograniczoną, na kilka lat przed jej wystąpieniem.
Twardzina układowa nie dotyczy tylko skóry, lecz jest chorobą wielonarządową. Oprócz skóry zajmuje zatem wiele narządów, zwłaszcza płuca, nerki, przewód pokarmowy. Twardzina układowa ma bowiem dwie postaci, tak zwaną ograniczoną i uogólnioną. Postać ograniczona jest najczęściej poprzedzona wieloletnim występowaniem objawu Raynauda. Jeżeli więc zgłosi się pacjent z objawem Raynauda, u którego zauważymy typowe zmiany w kapilaroskopii, istnieje bardzo wysokie ryzyko, że zachoruje on na twardzinę układową. W przypadku twardziny uogólnionej, objaw z reguły występuje w momencie pojawienia się choroby lub nieznacznie ją poprzedza. Może też nie wystąpić wcale.
Jeżeli więc w badaniu pojawią się megakapilary czy zmniejszona liczba kapilar, pacjent wymaga pogłębionej diagnostyki w kierunku twardziny i pozostałych układowych chorób tkanki łącznej. Jeśli natomiast obraz jest nieprawidłowy, ale nie występują wyżej wymienione zmiany, pacjent wymaga przynajmniej okresowej kontroli.
Leczenie objawu Raynauda w zespole Raynauda jest leczeniem przyczynowym. Polega ono na terapii w kierunku choroby podstawowej lub usunięciu przyczyny napadów, na przykład zaprzestaniu pracy z urządzeniami wytwarzającymi wibracje.