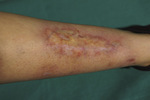
Kolejną jednostką chorobową o etiologii bakteryjnej, ponieważ wywoływanej przez paciorkowca β-hemolizującego, jest róża (ryc. 2). Cukrzycę należy wykluczyć szczególnie w przypadkach o ciężkim przebiegu, w róży pęcherzowej, krwotocznej i zgorzelinowej. W obrazie klinicznym poza wysoką gorączką i bolesnością zajętej okolicy na powierzchni ostrego nacieku zapalnego powstaje pęcherz wypełniony treścią krwotoczną, który może przeobrażać się w zmianę martwiczą.
Inną jednostką chorobową o etiologii bakteryjnej, która może być pierwszym sygnałem cukrzycy, jest łupież rumieniowy. Wykwity mają charakter jednorodnych plam koloru czerwonobrunatnego, występują w okolicy pachwin, w szparze międzypośladkowej i pod piersiami. Pacjenci skarżą się na świąd i pieczenie. Choroba często mylona jest z grzybicą, którą da się szybko wykluczyć, wykonując badanie w lampie Wooda. Badanie to uwidacznia koralowoczerwoną fluorescencję. Diagnostyka różnicowa jest ważna, ponieważ Gram(+) maczugowce wywołujące łupież rumieniowy są wrażliwe głównie na preparaty z erytromycyną.
Inne zmiany skórne i jednostki chorobowe związane z cukrzycą
Pierwszym objawem cukrzycy bez względu na wiek pacjenta może być ciemnoczerwone zabarwienie środkowych części policzków i czoła, tzw. rumieniec cukrzycowy. Objaw ten związany jest z mikroangiopatią obecną w cukrzycy. Rumieniec tworzą rozszerzone drobne naczynia. U 60% mężczyzn i 30% kobiet chorujących na cukrzycę na skórze podudzi, czasami na kończynach górnych mogą pojawiać się drobne jasnobrązowe lub czerwonobrązowe wykwity, liczne dobrze odgraniczone od otoczenia zmiany plamisto-grudkowe zwane plamkami Binkleya lub plamkami cukrzycowymi podudzi (dermopatia cukrzycowa). Na ogół zmiany ustępują po kilkunastu miesiącach z drobnym zanikowym bliznowaceniem. U osób starszych w przebiegu długotrwałej, źle kontrolowanej cukrzycy na zdrowej skórze w obrębie podudzi, na grzbietach rąk i palcach spontanicznie i z niewiadomej przyczyny może dochodzić do wysiewów dosyć dużych pęcherzy o trwałej pokrywie (samoistne tworzenie się pęcherzy). Pęcherze ustępują, pozostawiając nadżerki lub przebarwienia, a czasami blizny.
U osób z nieuregulowaną, oporną na leczenie cukrzycą insulinozależną z powodu nadmiernego wytwarzania kolagenu zależnego od nagromadzenia glikozaminoglikanów obserwuje się cukrzycowy obrzęk stwardniały, czasami mylony z twardziną układową. Choroba ma szybki początek oraz ulega dosyć szybkiej progresji. W obrazie klinicznym dominują stwardnienia na karku i ramionach, a także w górnych częściach tułowia, mogą też one obejmować kończyny dolne. Choroba zwykle występuje u pacjentów długo chorujących na cukrzycę z objawami mikroangiopatii. Z kolei u 30% chorych na cukrzycę typu 1, u których często stwierdza się współistnienie nefropatii i neuropatii, może rozwinąć się cukrzycowe stwardnienie skóry rąk, nazywane także zespołem rzekomotwardzinowym. Stwardnienia i zesztywnienia stawów dotyczą palców rąk. Pacjent nie potrafi złączyć obu dłoni całą ich powierzchnią, stąd inna nazwa choroby – ręce Dürera (nawiązanie do obrazu „Modlące się ręce” tego malarza). U większości chorych w surowicy obecne są przeciwciała przeciwko dekarboksylazie kwasu glutaminowego.
Kolejne 2 jednostki chorobowe, w których dermatolodzy zawsze monitorują stężenie glukozy w surowicy, to obumieranie tłuszczowate (lipidowa nekrobioza cukrzycowa) oraz ziarniniak obrączkowaty. Obie mają charakterystyczny obraz histologiczny.
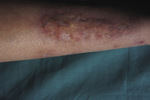
Obumieranie tłuszczowate rozwija się częściej u młodych kobiet chorujących na cukrzycę. Większość z nich dowiaduje się o chorobie metabolicznej dopiero po wystąpieniu zmian skórnych. U części pacjentów stwierdza się tylko nieprawidłową tolerancję glukozy, a u 18% – dodatni wywiad rodzinny w kierunku cukrzycy. Zmiany skórne najczęściej zlokalizowane są na podudziach i w okolicy kostek (ryc. 3). Mogą – chociaż rzadko – pojawić się na udach, twarzy bądź na owłosionej skórze głowy. Wykwity chorobowe to dobrze odgraniczone od otoczenia żółtobrązowe ogniska, lekko stwardniałe, z żółtawą częścią centralną oraz teleangiektazjami. Ogniska rozwijają się powoli, powiększając się odśrodkowo. Około 1/3 zmian ulega owrzodzeniom, które powstają najczęściej pod wpływem niewielkiego urazu.
Znacznie rzadziej niż obumieranie tłuszczowate sygnałem cukrzycy bywa ziarniniak obrączkowaty, choroba o niejasnej etiopatogenezie. Zmiany skórne to zwykle pojedyncze ogniska obrączkowate utworzone z drobnych grudek koloru skóry, zlokalizowanych na grzbietach dłoni i stóp. Ustępują bez śladów. W postaciach rozsianej i rumieniowej, które częściej towarzyszą cukrzycy, zmiany skórne obejmują liczne wykwity rumieniowo-obrączkowate występujące na tułowiu, a także na kończynach.
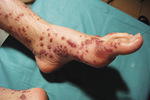
W wyniku uszkodzenia drobnych naczyń w przebiegu cukrzycy u niektórych pacjentów obserwuje się plamicę i martwicze zapalenie naczyń (ryc. 4). Na skórze, najczęściej podudzi, występują ciemnoczerwone wybroczyny, które w dalszym przebiegu choroby mogą się powiększać, a niektóre z nich pokrywają się martwiczym strupem.
Neuropatia ruchowa i czuciowa w połączeniu z makroangiopatią oraz powtarzającymi się urazami, a także infekcjami bakteryjnymi są odpowiedzialne za rozwój groźnego dla życia zespołu stopy cukrzycowej (ZSC). Zespół ten może się rozwinąć po wielu latach trwania cukrzycy typu 2, ale także w przebiegu cukrzycy typu 1. Zależnie od patomechanizmu wyróżnia się zespół stopy cukrzycowej niedokrwienny (stopa jest blada, zimna, a owrzodzenia lokalizują się na jej części grzbietowej oraz bocznych krawędziach) oraz częściej (w 70% przypadków) zespół stopy cukrzycowej neuropatyczny (stopa jest ciepła, z wyczuwalnym tętnem na tętnicy piszczelowej tylnej i grzbietowej, mogą występować bezbolesne owrzodzenia, zgorzel palców).
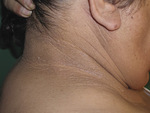
Częstym zespołem chorobowym towarzyszącym cukrzycy jest rogowacenie ciemne tzw. objawowe (ryc. 5). Wyróżnia się 2 jego typy: typ A – z pierwotnie uwarunkowanymi genetycznie defektami receptorów dla insuliny, typ B – z obecnością autoprzeciwciał przeciw receptorom insulinowym. Niezależnie od typu obraz kliniczny jest podobny. Zmiany skórne to szarobrunatne przebarwienia z obecnością brodawkowatych rozrostów, zlokalizowane na karku, bocznych powierzchniach szyi, w dołach pachowych, w okolicy pępka i pachwin. U osób z cukrzycą stwierdza się także szczególną odmianę rogowacenia ciemnego, jaką jest brodawkujące rogowacenie dłoni, bez zmian w innych okolicach. Obraz kliniczny przypomina wewnętrzną powierzchnię jelita. Na grzbietowej powierzchni dłoni i stóp występują liczne drobne ciemno zabarwione grudki.
Do innych zmian skórnych i chorób współistniejących z cukrzycą należą: zmiany ksantomatyczne (kępki żółte powiek, kępki żółte wysiewne), świąd skóry – ograniczony lub uogólniony, liszaj płaski, świerzbiączka guzkowa oraz suchość skóry związana z upośledzonym wydzielaniem potu.
Podsumowanie
Znajomość chorób i zmian skórnych, które współistnieją z cukrzycą, może mieć duże znaczenie dla wczesnego rozpoznania tej wyjątkowo groźnej dla zdrowia choroby społecznej i cywilizacyjnej, zwłaszcza że liczba zachorowań stale wzrasta. Czynniki przyczynowe niektórych objawów są stale dyskutowane. Dotyczy to np. świądu skóry, który może być wynikiem obwodowej neuropatii, ale bywa także związany z chorobami, do których cukrzyca predysponuje, np. infekcji drożdżakowych. Niewykluczone, że pewną rolę w jego rozwoju odgrywa także suchość skóry wynikająca ze zmniejszonego wydzielania potu. Niektóre z przedstawionych wyżej objawów mogą oczywiście występować bez związku z cukrzycą. Zdarza się przykładowo, że nawrotowe czyraki, czyli czyraczność, występują u ludzi otyłych, niedbających o higienę lub u osób z chorobami nerek. Podobnie rogowacenie ciemne może współistnieć z wieloma jednostkami chorobowymi, a jeżeli zmiany skórne postępują, ich zabarwienie jest coraz ciemniejsze, to zawsze należy wykluczyć proces nowotworowy.