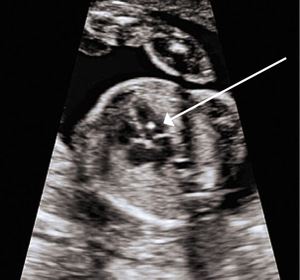
Izolowane ognisko hiperechogeniczne w sercu płodu
Society for Maternal-Fetal Medicine przy udziale Kristy Moyer, MGC i Jamesa D. Goldberga, MD
Trzydziestojednoletnia kobieta rasy białej (C2, P1) zgłasza się na rutynową ocenę anatomii płodu w 19 tygodniu ciąży. Dotychczasowy przebieg ciąży jest niepowikłany. W badaniu ultrasonograficznym uwidoczniono izolowane ognisko hiperechogeniczne w sercu płodu (echogenic intracardiac focus, EIF). Nie wykryto żadnych innych nieprawidłowości.
Czym jest ognisko hiperechogeniczne w sercu płodu i jak często występuje?
Ognisko hiperechogeniczne w sercu płodu to mały obszar hiperechogeniczny widoczny w komorze serca, którego jasność na obrazie ultrasonograficznym jest równa jasności kości (rycina). Zjawisko to zostało opisane po raz pierwszy w 1987 roku i najczęściej stwierdza się je w lewej komorze, chociaż może również występować w prawej komorze lub obu komorach.1 Uważa się, że EIF odpowiada mikrozwapnieniu mięśnia brodawkowatego. Inne zwierciadlane odbicia w sercu mogą imitować EIF.2 Aby można było uniknąć takiego błędu, ważne jest, aby zobrazować domniemane EIF w wielu płaszczyznach.
Ognisko hiperechogeniczne w sercu płodu jest często wykrywane podczas rutynowej przesiewowej oceny anatomii płodu w drugim trymestrze i stwierdza się je u 3-5% prawidłowych płodów. Częstość występowania EIF może różnić się w zależności od pochodzenia etnicznego matki.3-5 W jednym z badań stwierdzono, że częstość występowania EIF u płodów Azjatek wynosi aż 30%.6 Inne badania również wskazują na zwiększoną częstość występowania EIF u osób pochodzących z Azji, Bliskiego Wschodu, a także Afroamerykanów.7
Jakie są kliniczne implikacje izolowanego ogniska hiperechogenicznego w sercu płodu?
Ogniska hiperechogenicznego w sercu płodu nie uważa się za strukturalną ani czynnościową nieprawidłowość serca. Nie powiązano go z wadami wrodzonymi u płodów ani noworodków.8,9 Jedyną opisywaną implikacją kliniczną jest zwiększone ryzyko trisomii chromosomu 21.3
Po wykryciu EIF doświadczony ultrasonografista powinien przeprowadzić szczegółowe przesiewowe badanie anatomii płodu w celu oceny występowania nieprawidłowości strukturalnych oraz innych ultrasonograficznych wskaźników aneuploidii. Lekarz powinien również ocenić inne czynniki ryzyka, w tym wiek matki, wyniki innych badań przesiewowych i diagnostycznych, a także wywiad rodzinny. Większość przypadków EIF jest izolowana i występuje w przebiegu poza tym prawidłowych ciąż małego ryzyka.
Jakie różnice poradnictwa między kobietami z grupy zwiększonego ryzyka aneuploidii u płodu a kobietami, u których wynik przesiewowej oceny w kierunku aneuploidii jest prawidłowy, implikuje wykrycie izolowanego ogniska hiperechogenicznego w sercu płodu?
Wszystkim pacjentkom niezależnie od wyników badania ultrasonograficznego należy oferować prenatalną przesiewową ocenę w kierunku aneuploidii i stwarzać możliwość inwazyjnego badania diagnostycznego.10,11 Poradnictwo skierowane do kobiety, u której podczas oceny prenatalnej stwierdzono EIF, powinno zależeć od występowania innych ultrasonograficznych wskaźników nieprawidłowości strukturalnych, wyniku przesiewowego badania surowicy matki w celu oceny ryzyka zespołu Downa (jeżeli takie badanie przeprowadzono), a także wieku matki. Jeżeli izolowane EIF zostanie wykryte u płodu kobiety, u której wykonano już inwazyjne badanie diagnostyczne i kariotyp płodu jest znany, pacjentkę można uspokoić, że zaobserwowaną zmianę uważa się za wariant normy.
Związek między EIF a aneuploidią, szczególnie zespołem Downa, opisano w wielu badaniach.12 W metaanalizach badań obejmujących głównie ciąże dużego ryzyka stwierdzono, że wykrycie izolowanego EIF wiązało się z 1,8-5,4 razy większym ryzykiem trisomii 21.3,12,13 Ostatnio w innej metaanalizie stwierdzono, że iloraz funkcji wiarygodności (likelihood ratio, LR) izolowanego EIF wynosi 2,9, kiedy izolowane EIF definiuje się jako niewystępowanie innych istotnych nieprawidłowości oraz niestwierdzenie powiększenia komory serca, pogrubienia fałdu karku, hiperechogeniczności jelita, poszerzenia miedniczek nerkowych ani krótkiej kości ramiennej lub udowej.14
Proponowaną metodą oceny ryzyka jest pomnożenie ryzyka oszacowanego u pacjentki przed testem (a priori; na podstawie wieku kobiety lub wyniku przesiewowej oceny) przez opublikowaną w piśmiennictwie wartość LR, na przykład 2,9, jak podano wyżej, co pozwala obliczyć zmodyfikowane ryzyko (po teście). W odniesieniu do kobiet, u których przesiewowe badanie surowicy wskazuje na zwiększone ryzyko trisomii chromosomu 21 po obliczeniu zmodyfikowanego ryzyka, pomocne może być poradnictwo genetyczne. Rozsądną alternatywną możliwością u kobiet, które obawiają się ryzyka utraty ciąży w związku z badaniem inwazyjnym, jest nieinwazyjne badanie prenatalne.15,16 Jeżeli jego wynik jest prawidłowy, izolowane EIF można traktować jako wariant normy ze względu na niezwykle małe resztkowe ryzyko trisomii chromosomu 21. Takim kobietom wciąż jednak należy dawać możliwość poddania się inwazyjnemu badaniu diagnostycznemu.
Mimo wielu przeprowadzonych badań wciąż utrzymują się kontrowersje dotyczące znaczenia EIF w przypadku ciąż związanych z małym ryzykiem zespołu Downa. Wraz ze znacznym postępem w zakresie technik obrazowania i przesiewowego wykrywania aneuploidii, który nastąpił w ostatnich latach, ryzyko trisomii chromosomu 21 w sytuacji izolowanego EIF uważa się obecnie za małe.
U kobiety z negatywnym (prawidłowym) wynikiem przesiewowego badania w kierunku aneuploidii w postaci zespołu Downa (przesiewowa ocena w pierwszym lub drugim trymestrze), u której w szczegółowym badaniu ultrasonograficznym nie stwierdzono nieprawidłowości strukturalnych płodu ani innych wskaźników aneuploidii, lekarz ma więc do dyspozycji różne możliwości. Jedną z nich jest zastosowanie podejścia opisanego wyżej, z wykorzystaniem wartości LR do oceny ryzyka. Inną jest potraktowanie EIF jako wariantu normy i w związku z taką oceną nieprowadzenie żadnego dodatkowego poradnictwa ani diagnostyki.17
Kluczowe zagadnienie
•Jeżeli wynik nieinwazyjnego badania prenatalnego jest prawidłowy, to izolowane ognisko hiperechogeniczne w sercu płodu można traktować jako wariant normy ze względu na niezwykle małe resztkowe ryzyko trisomii chromosomu 21.
Jak powinna wyglądać dalsza obserwacja ciężarnej, u której wykryto izolowane ognisko hiperechogeniczne w sercu płodu?
Ponieważ izolowane EIF nie jest nieprawidłowością serca, nie ma potrzeby wykonywania badania echokardiograficznego płodu i nie zaleca się żadnych dalszych szczególnych badań kontrolnych. Dalsza obserwacja powinna być prowadzona w zależności od występowania innych wskazań klinicznych lub wyników prenatalnej oceny przesiewowej i/lub badań diagnostycznych wykonanych u pacjentki.
Stanowisko opracował Publications Committe of the Society for Maternal-Fetal Medicine z udziałem Kristy Moyer, MGC i Jamesa D. Goldberga, MD i zatwierdził 25 marca 2013 roku Executive Committee of the Society. Ani Krista Moyer, ani dr Goldberg, ani żaden z członków Publications Committee (zobacz listę członków w 2013 r. na stronie www.smfm.org) nie zgłasza żadnego konfliktu interesów związanego z tym artykułem.
Uwaga: Praktyka kliniczna stale się rozwija, a poszczególne przypadki mogą się od siebie różnić. Ta opinia jest odzwierciedleniem stanu wiedzy w momencie jej przyjęcia do publikacji i nie została stworzona z zamiarem ustalania standardów opieki położniczej. Ta publikacja nie odzwierciedla przekonań wszystkich członków Society for Maternal-Fetal Medicine