Zamówienia złożone w dniach 29.04 - 06.05 zostaną wysłane po 06.05. Aby zrekompensować te niedogodności, zamówienia złożone w tym terminie są objęte Majówkową Darmową Dostawą >
Mimo nieznacznych rozbieżności w zakresie docelowych wartości ciśnienia tętniczego stanowisko dotyczące preferowanej grupy leków hipotensyjnych do rozpoczynania leczenia nadciśnienia tętniczego jest spójne. Towarzystwa naukowe wymienione w tabeli 5 zalecają wybór inhibitorów konwertazy angiotensyny (ACEI – angiotensin converting enzyme inhibitors) lub antagonistów receptora AT1 dla angiotensyny II, inaczej zwanych sartanami (ARB – angiotensin receptor blockers). Kluczową rolę w patogenezie CChN odgrywa aktywacja układu RAA, dlatego stosuje się strategię rozpoczynania leczenia preparatami, które go blokują. Oprócz efektu hipotensyjnego preparaty te przez zmniejszenie albuminurii zwalniają progresję CChN, a także wpływają na obniżenie ryzyka sercowo-naczyniowego.37 Palmer i wsp. w swojej metaanalizie 157 badań wykazali, że ACEI lub ARB, stosowane pojedynczo lub łącznie (ze szczególnym monitorowaniem działań niepożądanych, takich jak hiperkaliemia lub ostre uszkodzenie nerek) są najefektywniejszą terapią opóźniającą ESRD.38 Jednoznacznie zweryfikowano również wcześniejsze dyskusje o możliwości terapii skojarzonej ACEI i ARB. Wyniki badań ONTARGET (porównanie efektu połączenia telmisartanu i ramiprylu z zastosowaniem pojedynczych preparatów)39 i VA-NEPHRON-D (porównanie losartanu z lisinoprilem i losartanu z placebo)40 wykazały, że ryzyko działań niepożądanych tych połączeń lekowych jest wyższe niż spodziewane korzyści. Obowiązujące wytyczne towarzystw naukowych nie zalecają terapii opartej na łączeniu ACEI z ARB. Możliwości blokady układu RAA pojedynczym preparatem lub kombinacją leków jest stale przedmiotem licznych prac naukowych. W badaniu ALTITUDE oceniano wpływ inhibitora reniny – aliskirenu – w połączeniu z ACEI lub ARB. Terapia łączona zmniejszyła albuminurię, ale zarejestrowano znacznie więcej działań niepożądanych.41 Nielsen i wsp. wykazali, że spironolakton zmniejsza albuminurię u chorych na cukrzycę, jednak u 10% obserwowano ciężką hiperkaliemię.42 Z powodu ryzyka jej wystąpienia oraz pogorszenia funkcji nerek u osób z cukrzycą brakuje badań oceniających wpływ połączenia antagonistów receptora mineralokortykosteroidowego z ACEI lub ARB. Nowe perspektywy wykorzystania tego połączenia stwarzają wyniki badania ARTS-DN (Safety and Efficacy of Different Oral Doses of BAY94-8862 in Subjects with Type 2 Diabetes Mellitus and the Clinical Diagnosis of Diabetic Nephropathy). Wykazano w nim, że u chorych na cukrzycę leczonych antagonistą układu RAA dołączenie finerenonu prowadzi do redukcji wskaźnika ACR. Jednocześnie zastosowanie tego skojarzenia nie zwiększało hiperkaliemii.43 Finerenon to nowy, wysoce selektywny antagonista receptora mineralokortykosteroidowego o większym powinowactwie receptorowym niż eplerenon.44
Do osiągnięcia celów terapeutycznych leczenia hipotensyjnego, a przez to zahamowania postępu CChN, pacjenci wymagają z reguły 2 lub więcej leków. Zgodnie z obowiązującymi rekomendacjami w celu skutecznej kontroli ciśnienia tętniczego u chorych na cukrzycę dołącza się: diuretyki (preferowane tiazydopodobne), antagonistów wapnia (preferowane dihydropirydynowe) oraz β-adrenolityki rozszerzające naczynia.36
Kontrola dyslipidemii
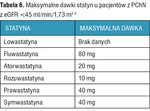
Konieczne jest regularne oznaczanie profilu lipidowego. Leczenie zaburzeń lipidowych u chorych na cukrzycę ma na celu zmniejszenie ryzyka sercowo-naczyniowego i obejmuje postępowanie niefarmakologiczne i farmakologiczne. Nieprawidłowy profil lipidowy ma też niekorzystny wpływ na CChN.45 Udowodniono, że terapia statyną może spowalniać postęp PChN.46 Pierwszym celem terapii dyslipidemii u osób z PChN pozostaje zmniejszenie stężenia cholesterolu frakcji lipoprotein o małej gęstości (LDL-C – low density lipoprotein cholesterol) do wartości <1,9 mmol/l (<70 mg/dl) lub zmniejszenie o ≥50% jego początkowego stężenia. U osób >40 r.ż. chorych na cukrzycę z PChN oraz bez PChN, ale z co najmniej 1 czynnikiem ryzyka sercowo-naczyniowego zalecane jest rozpoczęcie leczenia statyną, a u pacjentów w młodszym wieku z PChN – rozważenie takiego leczenia.5 Do dodatkowych czynników ryzyka należą: retinopatia, nieprawidłowa kontrola glikemii, nadciśnienie tętnicze, przedwczesne występowanie choroby układu krążenia w wywiadzie rodzinnym lub długi czas trwania cukrzycy. Rekomendowane dawki statyn precyzują wytyczne ADA z 2017 r.20 U chorych w wieku 40-75 lat zaleca się wysoką dawkę statyny (atorwastatyna 40-80 mg, rozuwastatyna 20-80 mg), a u młodszych – średnią dawkę (atorwastatyna 10-20 mg, rozuwastatyna 10-20 mg, symwastatyna 20-40 mg, lowastatyna 40 mg, prawastatyna 40-80 mg). W wytycznych European Renal Association – European Dialysis And Transplant Association (ERA-EDTA)4 rekomenduje się stosowanie statyn u osób z PChN w stadium G3b i 4, ale nie zaleca się rozpoczynania leczenia nimi w stadium G5. Dawki statyn należy dostosować do eGFR (tab. 6).
Pacjentom z PChN w stadiach do 3b, którzy nie tolerują statyn, można podawać fibraty.4 Wykazano korzyści terapii fibratem w zapobieganiu powikłaniom mikronaczyniowym cukrzycy, w tym CChN.47,48
Podsumowanie
Cukrzycowa choroba nerek, mimo coraz lepszego poznawania jej mechanizmów oraz możliwości prewencji, pozostaje jednym z głównych problemów terapeutycznych u osób z cukrzycą. Niezwykle istotne jest zatem wczesne wykonywanie badań przesiewowych i prowadzenie działań zapobiegających rozwojowi CChN lub go spowalniających. W tym celu należy wdrożyć wczesne zindywidualizowane postępowanie niefarmakologiczne obejmujące dietę z odpowiednią podażą białka i wysiłek fizyczny oraz zoptymalizować kontrolę glikemii, ciśnienia tętniczego i dyslipidemii. Właściwa kontrola stężenia glukozy we krwi zapobiega wystąpieniu i progresji CChN. Powinno się dążyć do utrzymywania dobrego wyrównania glikemii przy niskim ryzyku wystąpienia hipoglikemii. Cele te są ustalane indywidualnie z pacjentem, z uwzględnieniem jego przewidywanej długości życia i chorób współistniejących. Uważa się, że odpowiednie leczenie nadciśnienia tętniczego, z uzyskaniem wartości optymalnych dla danego chorego (zależnie od wieku oraz typu cukrzycy i czasu jej trwania), ma większe znaczenie prewencyjne niż dobór leku. Nieleczone nadciśnienie tętnicze prowadzi do spadku GFR o ok. 10 ml/min/rok; przy prawidłowej kontroli ciśnienia tętniczego spadek ten wynosi ok. 2 ml/min/rok.46 Wykazano, że właściwe leczenie hipolipemizujące spowalnia postęp CChN oraz zapobiega powikłaniom mikronaczyniowym.47-49 Optymalne wyrównanie cukrzycy oraz leczenie chorób współistniejących ma na celu prewencję oraz obniżenie globalnego ryzyka sercowo-naczyniowego u osób z cukrzycą.