Turrisi i wsp. przedstawili wyniki badania randomizowanego trzeciej fazy, w którym porównywano skuteczność równoczesnej chemioradioterapii u chorych na OP DKRP w zależności od różnego sposobu frakcjonowania dawki.[30] Stosowano dwa schematy frakcjonowania dawki 45 Gy:
- dawka frakcyjna 1,8 Gy podawana była raz dziennie w czasie pięciu tygodni (klasyczna frakcjonacja),
- dawka frakcyjna 1,5 Gy, podawana dwa razy dziennie w czasie trzech tygodni (przyspieszona frakcjonacja).
W grupie chorych, u których stosowano przyspieszoną TRT, w porównaniu z grupą otrzymującą klasycznie frakcjonowaną TRT, uzyskano wyższe odsetki pięcioletniego przeżycia (odpowiednio: 26 proc. wobec 15 proc.), wartość mediany czasu przeżycia była większa (23 wobec 19 miesięcy) oraz rzadziej stwierdzano rozwój niepowodzeń miejscowych (26 proc. wobec 52 proc.). W grupie otrzymującej TRT w przyspieszonej frakcjonacji częściej obserwowano odczyn w przełyku w stopniu 3. Było to 27 proc. w porównaniu z 11 proc. stwierdzonymi u chorych otrzymujących klasycznie frakcjonowaną TRT.
Powyższe wyniki były podstawą do zalecenia stosowania u chorych na DKRP schematów przyspieszonej frakcjonacji dawki TRT. Wyniki metaanalizy przeprowadzonej przez LePechoux i wsp. wykazały, że zysk ze stosowania schematów wpływających na skrócenie czasu TRT wpływa na zwiększenie pięcioletnich przeżyć o 5 proc. w porównaniu ze stosowaniem klasycznego sposobu frakcjonowania dawki. Jednak zaobserwowane różnice nie były statystycznie istotne.[31]
Wyniki badania opublikowane przez Turrisiego i wsp. zostały poddane krytyce wynikającej z różnej skuteczności biologicznej dawki 45 Gy frakcjonowanej klasycznie i w sposób przyspieszony. Dlatego następne badania dotyczyły określenia wartości maksymalnej tolerowanej dawki radioterapii (stosowanej równocześnie z chemioterapią), w zależności od zastosowanego schematu frakcjonowania dawki. Wyniki tych badań wykazały, że w przypadku stosowania schematu napromieniania dwa razy dziennie dawka ta wynosi 45 Gy podanych w 30 frakcjach w czasie trzech tygodni, a w przypadku stosowania klasycznej frakcjonacji – 70 Gy podanych w 35 frakcjach w czasie siedmiu tygodni.[32-34] Kolejne badania 3. fazy (CALGB 30610/RTOG 0538 i CONVERT) dotyczą porównania skuteczności i tolerancji stosowania 45 Gy podawanych w 30 frakcjach (dwa razy dziennie) ze schematami stosowanymi raz dziennie, w których podawana jest dawka biologicznie równoważna uwzględniająca toksyczność w odniesieniu do przełyku.[5,7]
Podsumowując, u chorych na OP DKRP zalecane jest stosowanie równoczesnej chemioradioterapii (poziom wiarygodności i siła zaleceń: 1A). Dane z literatury wskazują, że TRT powinna być rozpoczynana wcześnie (względem chemioterapii) i przeprowadzana szybko.[3]
Podobne zalecenia oparte na wynikach badań randomizowanych dotyczą również chorych w wieku powyżej 70. roku życia (poziom wiarygodności i siła zaleceń: 2B).[3]
Profilaktyczne napromienianie mózgu (PCI)
Profilaktyczne napromienianie mózgu u chorych na DKRP jest stosowane od lat 70. XX wieku. Uzasadnieniem takiego postępowania jest to, iż pomimo wysokiej skuteczności leczenia skojarzonego (chemioradioterapii), najczęstszą przyczyną niepowodzenia jest rozwój przerzutów w mózgu. Niepowodzenie to stwierdzane jest u 50-70 proc. chorych w czasie dwóch lat po leczeniu OP DKRP.[5,7,29,35-37]
Istotny wpływ przeprowadzenia PCI na zmniejszenie częstości rozwoju przerzutów w mózgu potwierdzony został przez wyniki badania randomizowanego opublikowane przez Gregor i wsp.[38] Rozwój przerzutów w mózgu w przypadku przeprowadzenia PCI stwierdzono u 30 proc. chorych w czasie dwóch lat po leczeniu i u 38 proc. chorych w czasie trzech lat po leczeniu. Odsetki te były mniejsze w porównaniu z 54 proc., gdy nie przeprowadzano PCI.
Pozytywny wpływ przeprowadzenia PCI na przeżycie całkowite u chorych na DKRP wykazany został przez Patela i wsp.[39] Autorzy wykazali, że odsetki pięcioletniego przeżycia całkowitego wynoszą 11 proc. w przypadku braku PCI i 19 proc., gdy przeprowadzono PCI. Ponadto, wieloczynnikowa analiza wykazała, że PCI jest istotnym czynnikiem predykcyjnym w odniesieniu do przeżycia.
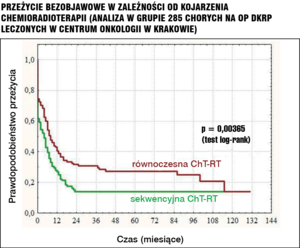
Przeżycie bezobjawowe w zależności od kojarzenia chemioradioterapii (analiza w grupie 285 chorych na OP DKRP leczonych w Centrum Onkologii w Krakowie)
Wyniki metaanalizy przeprowadzonej przez Auperin i wsp. potwierdziły pozytywny wpływ przeprowadzenia PCI na wyniki leczenia chorych na DKRP zarówno w przypadku OP, jak i UP. Zysk związany z takim postępowaniem wynosi 5,4 proc. w odniesieniu do trzyletnich przeżyć.[40] Dodatkowo, autorzy wykazali zależność pomiędzy wielkością dawki podanej w PCI a jego skutecznością określoną przez zmniejszenie częstości rozwoju przerzutów w mózgu.
Ocena wpływu PCI na wyniki leczenia u chorych na UP DKRP dokonana została w randomizowanym badaniu, którego wyniki opublikowali Slotman i wsp.[41] Autorzy wykazali, że w przypadku uzyskania odpowiedzi po chemioterapii (w jakimkolwiek stopniu, tj. całkowitej lub częściowej) przeprowadzenie PCI wpływa na zmniejszenie częstości rozwoju przerzutów w mózgu w czasie roku po leczeniu: z 40,4 proc. w przypadku braku PCI do 14,6 proc. po zastosowaniu PCI. Ponadto przeprowadzenie PCI w porównaniu z brakiem takiego postępowania wpływa na wydłużenie czasu przeżycia całkowitego (mediana: 6,7 mies. wobec 5,4 mies., odsetki rocznego przeżycia: 27 proc. wobec 13,3 proc.[42]
Na podstawie danych literaturowych u chorych na DKRP, zarówno w OP, jak i UP, po uzyskaniu całkowitej lub częściowej odpowiedzi po zastosowanym leczeniu, rekomendowane jest przeprowadzenie PCI (poziom wiarygodności i siła zaleceń: 1B).[3]
Obserwacje dotyczące występowania działań niepożądanych wiązanych z neurotoksycznymi skutkami radioterapii przemawiają przeciwko stosowaniu PCI. Szczególnie dotyczy to ryzyka rozwoju zaburzeń poznawczych, demencji, w których w badaniach obrazowych stwierdzana jest leukoencefalopatia będąca skutkiem demielinizacji. Ryzyko rozwoju neurotoksyczności po PCI przyczyniło się do ograniczenia jego stosowania.[43,44] Jednak późniejsze badania wykazały, że toksyczność PCI związana była ze stosowaniem dużych dawek frakcyjnych (3,6 Gy, przy podaniu dawki całkowitej 36 Gy) oraz występowała w przypadku równoczesnego stosowania chemioterapii.[38]
Dlatego zalecane jest, aby PCI nie było stosowane w czasie chemioterapii, a dawka nie powinna przekraczać 30 Gy.[6,7]
Poszukiwanie skutecznej, a zarazem bezpiecznej dawki w PCI spowodowało przeprowadzenie badań randomizowanych. W badaniu randomizowanym 3. fazy porównywano kliniczną skuteczność i toksyczność stosowania PCI w dawkach: 25 Gy w 10 frakcjach wobec 36 Gy w 18 frakcjach (napromienianie raz dziennie) albo w 24 frakcjach (stosowanych dwa razy dziennie).[45] Uzyskane wyniki nie wykazały różnic pomiędzy grupami w częstości rozwoju przerzutów w mózgu oraz w odsetkach przeżycia całkowitego. Istotne różnice dotyczyły większego nasilenia działań niepożądanych w grupie chorych otrzymujących wyższe dawki.
Podsumowując, u chorych na DKRP, u których uzyskano całkowitą lub częściową odpowiedź na leczenie, rekomendowane jest przeprowadzenie PCI przy użyciu dawki 25 Gy podanej w 10 frakcjach raz dziennie.[3]