Dodatkową korzyścią dla pacjentów mających „zieloną kartę” leczonych z dala od ich miejsca zamieszkania jest możliwość zakwaterowania w hostelu w pobliżu placówki, w której są poddawani radio- albo chemioterapii.
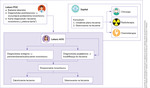
W ramach pakietu onkologicznego diagnostyka podzielona jest na 3 etapy (ryc. 1):
- etap 1 – diagnostyka podstawowa – (lekarz POZ) – wysunięcie podejrzenia nowotworu
- etap 2 – diagnostyka wstępna – (ambulatoryjna opieka specjalistyczna [AOS] lub szpital) – potwierdzenie lub wykluczenie nowotworu
- etap 3 – diagnostyka pogłębiona (AOS, szpital) – kwalifikacja do leczenia (ocena stopnia zaawansowania [TNM] i rodzaju nowotworu).
Gdy leczenie onkologiczne się zakończy, „zielona karta” zostaje zamknięta, a opiekę nad chorym przejmuje lekarz specjalista, a następnie lekarz POZ. Jeżeli u pacjenta wystąpi nawrót choroby, to ponownie może on otrzymać kartę DILO. Osoby, które zmieniają ośrodek albo lekarza prowadzącego, mogą zamknąć starą kartę i wyrobić nową.
Problemy z kartami DILO zakładanymi z powodu guzów ślinianek nie są częste i dotyczą głównie sytuacji, w których lekarz realizujący 3 etap rozpoczął diagnostykę wstępną, po czym skierował pacjenta na zabieg operacyjny, a w systemie nie zakończył etapu diagnostyki wstępnej. W takiej sytuacji do czasu formalnej finalizacji 2 etapu nie ma możliwości przeprowadzenia kolejnego etapu w ramach karty DILO.
Drugą niekiedy spotykaną sytuacją jest wykonanie przez lekarza POZ niezbędnej diagnostyki guza ślinianki (np. USG ślinianek) już na etapie diagnostyki podstawowej i niepotrzebne kierowanie go na etap diagnostyki wstępnej lub pogłębionej, zamiast na operację (zabieg diagnostyczno-leczniczy). Wydłuża to czas, który upływa do wyznaczenia terminu operacji, ponieważ zgodnie z kartą DILO najpierw pacjent musi zostać zapisany do poradni specjalistycznej, następnie przejść konsylium lekarskie i dopiero uzyskuje kwalifikację do leczenia chirurgicznego. Korzystniejsze czasowo wydaje się wówczas bezpośrednie skierowanie pacjenta z już przeprowadzoną w POZ diagnostyką na zabieg diagnostyczno-leczniczy, co umożliwia odbycie konsylium po operacji. Należy też pamiętać, że szpital może wykorzystać punkty za całość diagnostyki i leczenia pacjenta z tzw. puli onkologicznej jedynie pod warunkiem, że konsylium zostanie zwołane w miejscu leczenia. Jeśli przekaże chorego po operacji guza ślinianki do dalszego leczenia uzupełniającego za pomocą radioterapii czy chemioterapii bez uprzedniego konsylium, wówczas NFZ płaci mu z limitowanej puli punktów zakontraktowanych na dany rok, a nie z puli punktów onkologicznych.
U kogo podejrzewać zmiany nowotworowe ślinianek?
Nowotwory ślinianek występują stosunkowo rzadko i stanowią 3-6% nowotworów głowy i szyi. Około 80% zmian lokalizuje się w śliniankach przyusznych, w dalszej kolejności 10-15% w śliniankach podżuchwowych, 5-10% w śliniankach podjęzykowych i małych gruczołach ślinowych. Jeśli uwzględnimy podział na guzy łagodne i złośliwe, to zmiany łagodne w śliniance przyusznej stanowią 80%, a w podżuchwowej – 50%. W śliniankach podjęzykowych i małych gruczołach proporcja ulega odwróceniu i nowotwory złośliwe stanowią do 80%. Jest to bardzo ważna informacja z punktu widzenia lekarza POZ, który musi zdawać sobie sprawę z tego, że guz w mniejszym gruczole ślinowym wzbudza dużo większy niepokój onkologiczny niż częściej spotykany guz ślinianki przyusznej.
Pod pojęciem guzów rozumiemy wszystkie wyczuwalne lub uwidocznione w badaniach obrazowych owalne bądź okrągłe struktury będące powiększeniem istniejących już narządów lub pojawiającymi się nowymi tworami. Określenie „guzy ślinianek” odnosi się zazwyczaj do zmian nowotworowych, choć w rzeczywistości mogą to być również guzy zapalne, wady lub stany pourazowe.
Najczęściej pierwszym objawem nowotworów ślinianek jest guz na szyi umiejscowiony ku przodowi od małżowiny usznej lub w okolicy podżuchwowej, zauważony przez chorego w czasie codziennych czynności, takich jak golenie czy mycie twarzy. W większości przypadków są to zmiany pojedyncze. Niekiedy w danej śliniance mogą znajdować się jednocześnie dwa guzy różniące się utkaniem histopatologicznym (tzw. guzy hybrydowe7) lub podczas badania stwierdza się guzy w dwóch różnych śliniankach.
Jeżeli patologie dotyczą małych gruczołów, można je zauważyć w obrębie jamy ustnej i podniebienia (np. podczas mycia zębów). Zmiany takie są zazwyczaj niebolesne, miękkie, w różnym stopniu ruchome wobec otaczającego podłoża. Guzy wychodzące z płata głębokiego ślinianki przyusznej mogą kierować się w stronę przestrzeni przygardłowej, przez co długi czas są niewyczuwalne przez chorego. Zdarza się wówczas, że pierwszymi objawami choroby są przemieszczony przyśrodkowo migdałek podniebienny i związany z tym problem z połykaniem, uczucie przeszkody w gardle lub zmiana mowy.
Duży niepokój onkologiczny wzbudzają objawy takie jak porażenie nerwu twarzowego (zaburzenia mimiki twarzy – opadnięcie kącika ust, niedomykalność oka, niemożność zmarszczenia czoła), naciekanie skóry, powiększenie węzłów chłonnych, nagły wzrost guza i jego twarda konsystencja, co może sugerować złośliwy charakter zmiany. Dolegliwości bólowe pojawiają się dopiero w zaawansowanych stadiach choroby i są spowodowane zastojem śliny, naciekaniem przez guz nerwów czuciowych lub kości. Dlatego też każde utrzymujące się >3 tygodni powiększenie gruczołu ślinowego, niezwiązane z infekcją, wymaga wykluczenia charakteru nowotworowego zmiany.
Diagnostyka nowotworów ślinianek
Klasyfikacja histologiczna guzów ślinianek wg WHO z 1991 r. wymienia aż 32 typy nowotworów wywodzących się z nabłonka tkanki gruczołowej ślinianek oraz liczną grupę nowotworów nienabłonkowych, chłoniaków złośliwych oraz nowotworów wtórnych zlokalizowanych w gruczołach ślinowych. Lista ta jest aktualizowana co kilka lat8,9. Ta różnorodność rozpoznań sprawia, że dokładna ocena rodzaju guza nastręcza wielu trudności i wymaga – obok badania cytomorfologicznego – również badania immunohistochemicznego, a przede wszystkim dużego doświadczenia patomorfologa.
Najczęstszym guzem łagodnym ślinianek są gruczolak wielopostaciowy (tumor mixtus) i gruczolak limfatyczny (guz Warthina), stanowiące odpowiednio 50-60% i 30-40% zmian łagodnych. Guz mieszany rośnie wolno, przez wiele lat i ze względu na ubytki w torebce guza, przez które dochodzi do wszczepiania komórek nowotworu w obręb miąższu ślinianki, ma tendencję do wznów miejscowych po resekcji. Guz limfatyczny ze względu na swój charakter często pojawia się po przebytej infekcji górnych dróg oddechowych, może występować w obu śliniankach przyusznych i typowo częściej spotykany jest u palących mężczyzn. W swojej konsystencji tworzy lito-torbielowaty twór.
Spośród guzów złośliwych dominują rak śluzowo-naskórkowy i gruczołowo-torbielowaty, których częstość waha się zależnie od rejonu10,11. Stadium zaawansowania nowotworu określa klasyfikacja TNM, która odnosi się jedynie do przypadków raka w obrębie ślinianki przyusznej, podżuchwowej i podjęzykowej12.
Pierwszym badaniem wykonywanym w ramach diagnostyki guzów ślinianek jest badanie ultrasonograficzne dużych gruczołów ślinowych i szyi, stanowiące standard diagnostyczny. Jego przydatność kliniczna zależy jednak w dużej mierze od umiejętności lekarza wykonującego i opisującego badanie. Doświadczony ultrasonografista, znający cechy wzrostu poszczególnych typów histologicznych nowotworów, potrafi z dużą precyzją określić prawdopodobny charakter patomorfologiczny guza, opisać jego położenie w płacie powierzchownym lub głębokim i stosunek do sąsiednich struktur anatomicznych, np. żyły zażuchwowej, co znacznie ułatwia podejmowanie decyzji terapeutycznych i poprawia bezpieczeństwo operacji13.
Umiejscowienie zmiany w płacie głębokim ślinianki przyusznej lub podejrzenie rozrostu złośliwego niejednokrotnie wymagają wykonania TK ze środkiem kontrastowym (obejmującej także podstawę czaszki i twarzoczaszkę) lub MR14. Tomografia komputerowa pozwala na uwidocznienie kamienia w przewodzie ślinianki i nacieków kości (żuchwy, wyrostka sutkowatego), MR z kolei precyzyjnie pokazuje naciek w płacie głębokim i jest badaniem z wyboru przy szerzeniu guza do przestrzeni przygardłowej. Żadne z tych badań nie uwidacznia jednak pnia nerwu twarzowego.