
Kalendarz szczepień dorosłych
02.11.2022
W XXI wieku transmisja chorób, którym można zapobiegać poprzez szczepienia ochronne, oraz pojawiające się ogniska epidemii w placówkach ochrony zdrowia (np. na oddziałach pediatrycznych) wciąż stanowią poważne wyzwania dla systemów zdrowotnych. Dzieje się tak nawet w krajach rozwiniętych ekonomicznie, w których programy szczepień są prowadzone od kilku dekad1,2.
Takie ogniska epidemii powodują wiele kosztów, odnoszących się zarówno do liczby zaistniałych przypadków zakażenia oraz ich skutków zdrowotnych, jak i do zakłóceń w świadczeniu usług opieki medycznej. Wiele chorób zwalczanych drogą szczepień (m.in. krztusiec) jest wciąż uważanych za choroby wieku dziecięcego, a to powoduje, że u osób dorosłych, w tym personelu medycznego, często pozostają one niezdiagnozowane lub diagnoza jest stawiana z opóźnieniem. W takich przypadkach środki kontroli transmisji zakażenia (np. izolacja chorych) nie zostają wdrażane lub są wdrażane zbyt późno3,4.
Narażeni na częsty kontakt z chorymi, niezaszczepieni pracownicy medyczni mają większe ryzyko zachorowania, ale stanowią także potencjalne źródło zakażenia dla innych, m.in. pacjentów oraz osób z najbliższego otoczenia, w tym współpracowników. Uzasadnienie dla szczepień prowadzonych wśród pracowników ochrony zdrowia opiera się zatem na potrzebie zapewnienia im bezpośredniej ochrony oraz pośrednio – ochrony innych osób (m.in. pacjentów), a także zachowaniu ciągłości działania sektora opieki zdrowotnej. Należy mieć na uwadze, że zachorowanie pracownika medycznego na chorobę zakaźną, nawet o łagodnym przebiegu klinicznym, może skutkować przeniesieniem zakażenia na pacjentów (np. na osoby z upośledzoną odpornością lub niemowlęta, które nie zostały jeszcze zaszczepione) i prowadzić do wystąpienia u nich ciężkich, zagrażających życiu objawów zarówno w przebiegu samej choroby, jak i jej późniejszych powikłań3,5.
Jedną z chorób zakaźnych o rosnącym znaczeniu dla sytuacji zdrowotnej populacji (reemerging infectious disease) stanowi krztusiec. Choć jest to choroba zwalczana drogą szczepień, wciąż pozostaje w czołówce najsłabiej kontrolowanych chorób zakaźnych1,3.
Szczepienia przeciw krztuścowi są zalecane pracownikom medycznym, w szczególności osobom mającym kontakt z noworodkami i niemowlętami, jako kluczowe działanie ograniczające transmisję zakażeń B. pertussis. Odpowiednio dobrane programy szczepień osób pracujących z pacjentami stanowią zasadniczy element profilaktyki chorób i kontroli zakażeń szerzących się w placówkach ochrony zdrowia4,6-8.
Krztusiec (koklusz, pertussis, whooping cough) to choroba o bardzo wysokiej zakaźności, wywoływana przez Gram(-) bakterię Bordetella pertussis (pałeczkę krztuśca). Bakteria ta produkuje toksynę krztuścową (PT – pertussis toxin), która jest odpowiedzialna za martwicę nabłonka, w szczególności nabłonka wyścielającego górne drogi oddechowe, co prowadzi do zaburzeń produkcji śluzu oraz wywołuje odruch kaszlu.
Według szacunków Światowej Organizacji Zdrowia (WHO – World Health Organization) na świecie ma miejsce rocznie ok. 15 mln zachorowań, z których nawet 300 tys. kończy się zgonem9.
Także w Polsce, do czasu wprowadzenia w latach 50. ubiegłego wieku powszechnych szczepień przeciwko krztuścowi, stanowił on główną przyczynę zgonów niemowląt (ponad 1000 zgonów rocznie). Po wprowadzeniu szczepień ochronnych liczba zachorowań na krztusiec ulegała systematycznemu spadkowi, do tego stopnia, że w latach 80. notowano rocznie poniżej 500 przypadków choroby rocznie7,10.
Niestety, od kilkunastu lat utrzymuje się w Polsce względnie wysoka liczba zachorowań oraz zapadalność na krztusiec (ryc. 1 i 2). W 2012 r. zapadalność wyniosła 12,3/100 000 mieszkańców (zarejestrowano 4684 przypadki zachorowania) i w porównaniu z rokiem poprzednim była aż trzykrotnie wyższa. W kolejnych latach liczba osób chorujących na krztusiec ulegała spadkowi, ale w roku 2016 ponownie wzrosła do 6828 przypadków (zapadalność wynosiła wówczas 17,98/100 000 mieszkańców). Nawet w ostatnim czasie pandemii COVID-19, w okresie obostrzeń sanitarnych, odnotowuje się zachorowania na krztusiec. Od 1 stycznia do 30 czerwca 2021 r. zgłoszono 83 przypadki zachorowania. W analogicznym okresie w 2020 r. było ich 60510.
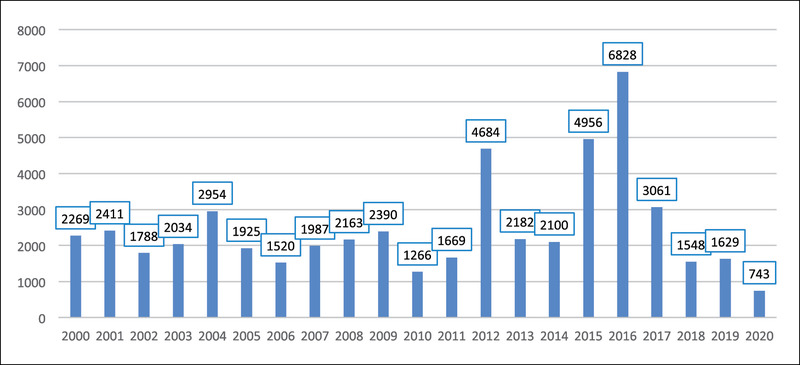
Rycina 1. Liczba zachorowań na krztusiec (zgłoszonych przypadków) w Polsce w latach 2000-2020 – na podstawie meldunków epidemiologicznych Narodowego Instytutu Zdrowia Publicznego Państwowego Zakładu Higieny-Państwowego Instytutu Badawczego w Warszawie (NIZP PZH-PIB)10
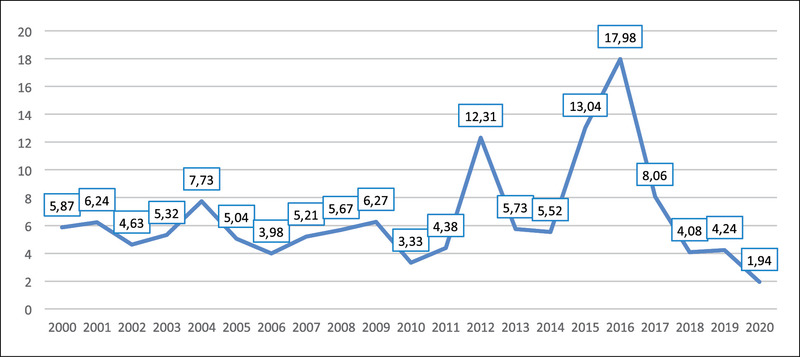
Rycina 2. Zapadalność na krztusiec w Polsce w latach 2000-2020 – na podstawie meldunków epidemiologicznych NIZP PZH-PIB w Warszawie10
Sytuacja epidemiologiczna krztuśca w ciągu ostatnich lat uległa istotnym zmianom. Roczna liczba przypadków tej choroby w Polsce oscyluje pomiędzy 1500 a 7000 (ryc. 1). Chorują głównie dorośli i nastolatki (12-30% osób chorujących na krztusiec) oraz nieszczepione lub nie w pełni zaszczepione niemowlęta. Obserwujemy przesunięcie zachorowań z populacji najmłodszych dzieci na młodzież i dorosłych10.
Dorośli oraz młodzież są głównym rezerwuarem pałeczki krztuśca i źródłem zakażenia dla noworodków, a także nieszczepionych lub niekompletnie zaszczepionych niemowląt, dla których krztusiec jest poważnym zagrożeniem zdrowia i życia3.
Pogłębione badanie epidemiologiczne EpiPert prowadzone w latach 2009-2011 wskazuje, że liczba zachorowań na krztusiec w Polsce jest niedoszacowana i faktyczna liczba może być nawet 70 razy wyższa, szczególnie w populacji osób starszych7.