Najczęstszą niepożądaną reakcją skórną jest HFSR.
Patogeneza i epidemiologia
Mechanizm rozwoju HFSR nie został poznany. Jedna z teorii wskazuje, że duże znaczenie mają mikrourazy w miejscach ucisku i tarcia prowadzące do wynaczynienia leku oraz jego lokalnego działania toksycznego1. Przypuszcza się również, że za wystąpienie zmian skórnych mogą być odpowiedzialne toksyczne metabolity chemioterapeutyków wydzielane z potem.
Częstość występowania HFSR zależy od stosowanego leku i wynosi od 4,5% w przypadku pazopanibu, wykorzystywanego w terapii zaawansowanego raka nerki, do 60,5% w przypadku regorafenibu, stosowanego w leczeniu raka jelita grubego11. Regorafenib jest również najczęstszą przyczyną ciężkich reakcji typu HFSR11. Duże znaczenie ma rodzaj nowotworu będącego powodem terapii. Wykazano również dodatnią korelację między intensywnością zmian skórnych a dobrą odpowiedzią na leczenie TKI.
Obraz kliniczny
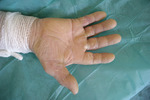
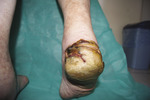
Obraz kliniczny jest charakterystyczny i różni się od podobnego zespołu opisywanego jako reakcja cytotoksyczna w przypadku leczenia konwencjonalnymi chemioterapeutykami, takimi jak cytarabina czy fluorouracyl. Zmiany skórne pojawiają się zwykle ok. 1-4 tygodni po rozpoczęciu terapii TKI. Początkowo mogą wystąpić pęcherze, jednak typowe zmiany są hiperkeratotyczne na rumieniowym podłożu i mogą przypominać modzele1 (ryc. 2 i 3). Najczęściej lokalizują się na rękach i stopach, w miejscach tarcia i ucisku, np. na opuszkach palców, piętach i przodostopiu, a także ponad stawami. W niektórych przypadkach ze zmianami zlokalizowanymi w częściach akralnych współistnieją bardziej rozległe zmiany rumieniowo-obrzękowe na tułowiu12. Zmianom towarzyszy nasilony ból, który znacząco obniża jakość życia pacjentów i czasami przyczynia się do przedwczesnego zakończenia terapii TKI. Wyróżnia się 3 stopnie zaawansowania choroby, podobnie jak w przypadku zespołu wywoływanego przez konwencjonalne chemioterapeutyki.
Zapobieganie i leczenie
W przypadku HFSR istotne znaczenie ma profilaktyka. Chorzy powinni unikać ciasnego obuwia, intensywnej aktywności fizycznej, miejscowego przegrzania. Zaleca się noszenie miękkich bawełnianych skarpet i rękawiczek, aby zapobiec drobnym urazom. Leczenie jest uzależnione od ciężkości przebiegu HFSR. Podstawowe postępowanie obejmuje stosowanie miejscowych środków keratolitycznych na zmiany hiperkeratotyczne (maści mocznikowe 10-40%), preparatów z kwasem salicylowym (5-10%) oraz miejscowych kortykosteroidów o dużej sile (0,5% propionian klobetazolu, 0,05% dipropionian betametazonu, 0,1% furoinian mometazonu) na skórę zmienioną zapalnie13. W leczeniu przeciwbólowym wykorzystuje się miejscowo 4-6% lidokainę w żelu oraz ogólnie niesteroidowe leki przeciwzapalne, opioidy, gabapentynę i pregabalinę. W przypadku tworzenia się nadżerek i ran istotne jest zapobieganie nadkażeniom poprzez miejscowe stosowanie antyseptyków lub antybiotyków (np. 2% mupirocyna w kremie lub maści). U chorych z bardzo ciężkim przebiegiem HFSR lub niereagujących na leczenie wskazane jest czasowe zawieszenie terapii TKI na co najmniej 7 dni i ewentualna kontynuacja z zastosowaniem niższych dawek leku.
Podsumowanie
Toksyczne reakcje niepożądane występujące w obrębie skóry obserwuje się często w przebiegu chemioterapii zarówno nowotworów litych, jak i rozrostów hematologicznych. Prawidłowa diagnoza i umiejętne postępowanie profilaktyczne oraz terapeutyczne stanowią istotne wyzwanie zarówno w praktyce onkologicznej, jak i dermatologicznej.