Made in poland
Wszczepienie biodegradowalnej zastawki płucnej
Elżbieta Borek
Konsultacja medyczna: prof. Janusz Skalski
Nowatorski zabieg wszczepienia biodegradowalnej zastawki płucnej u trzyletniego pacjenta w Uniwersyteckim Szpitalu Dziecięcym w Krakowie.
Lekarze z USD w Krakowie jako pierwsi na świecie wszczepili w serce trzyletniego Filipa polimerową zastawkę, która po zaprogramowanym czasie ulegnie biodegradacji w organizmie pacjenta i zostanie zastąpiona przez własną tkankę dziecka. Można śmiało powiedzieć, że wszczepili szkielet, który posłuży jako podstawa do wytworzenia własnej zastawki pacjenta i tętnicy płucnej. To prawdziwy przełom w kardiochirurgii.
Filip urodził się z atrezją zastawki płucnej, czyli zarośnięciem drogi wypływu krwi z prawej komory serca. Ta wada jest częstym problemem kardiochirurgii dziecięcej.
– Nie chodzi o jakąś konkretną wadę. Ten problem powtarza się w wielu rozmaitych wadach i nieprawidłowościach serca, które sprowadzają się do tego, że wypływ z prawej komory do tętnicy płucnej jest upośledzony – tłumaczy prof. dr hab. med. Janusz Skalski, kierownik Oddziału Kardiochirurgii Dziecięcej USD. – W takich sytuacjach wszczepiamy rozmaite grafty, czyli materiały zastępujące własną tkankę, które udrażniają przepływ krwi i zastępują brakującą zastawkę płucną. Zazwyczaj wszczepiamy biologiczne materiały – homografty, czyli zastawki pobierane ze zwłok ludzkich i odpowiednio uzdatnione do wszczepienia, lub ksenografty, pobrane od zwierząt. To są zastawki dobre, sprawdzają się, wszczepiamy je u tysięcy pacjentów na całym świecie. Ale jeśli chodzi o dzieci, mają podstawową wadę: nie rosną wraz z pacjentem. Przeciwnie. Po jakimś czasie włóknieją, wapnieją i stają się coraz węższe. Trzeba je wymienić, czasem nawet kilka razy, nim dziecko przestanie rosnąć, a każde następne otwarcie klatki piersiowej to coraz większe niebezpieczeństwo. Pojawiają się zrosty, trzeba je pokonywać, co nie jest obojętne. Co zatem zrobić, by tego uniknąć? Ideałem byłoby wynalezienie takiego graftu, który będzie rósł razem z pacjentem, będzie się powiększał.
Takiego graftu poszukiwano.
Skala problemu
Szacuje się, że ok. 100 tys. dorosłych dziś osób przeszło w dzieciństwie operację kardiochirurgiczną wrodzonych wad serca. 20 do 30 proc. z nich miało naprawianą drogę wypływu prawej komory do tętnicy płucnej, czyli wadę, na jaką cierpiał Filip. To wskazuje na skalę problemu: jak bardzo to nowe rozwiązanie może się okazać korzystne. Tych wszystkich pacjentów trzeba było po wielokroć operować i leczyć. Jeśli będzie możliwe w tej grupie chorych operowanie dzieci nie 4,5 razy w ciągu ich życia, tylko powiedzmy dwa razy, oszczędności będą olbrzymie, a korzyści zdrowotne nie do przecenienia.
Procedura kontraktowana
Wszczepienie polimerowej zastawki traktowane jest jako procedura kontraktowana z NFZ. Natomiast sama zastawka, a więc to, co jest wszczepiane pacjentowi, została pozyskana bezpłatnie w ramach badania naukowego.
– Mniej więcej dwa lata temu, po jednym z wystąpień na amerykańskim zjeździe kardiotorakochirurgicznym, zwróciła się do nas firma szwajcarsko-holenderska z zapytaniem, czy jako jeden z bardziej liczących się na świecie ośrodków kardiochirurgii dziecięcej bylibyśmy zainteresowani programem naukowym, który ma na celu wszczepienie dziecku zastawki całkowicie nowej generacji – mówi dr hab. med. Tomasz Mroczek, zastępca kierownika Oddziału Kardiochirurgii Dziecięcej w USD. – Firma pochwaliła się tym, iż jest w posiadaniu nowej technologii, opartej na polimerach, za co w latach 90. wręczano Nobla. Po wielu latach przygotowań firma doszła do wniosku, że jest gotowa do wdrożenia klinicznego zastawek nowej generacji. Odbyliśmy mnóstwo spotkań – w Amsterdamie, w Zurychu, przedstawiciele firmy odwiedzali nas w Krakowie. W tym czasie firma jeszcze modyfikowała produkt, który ostatecznie miał być wszczepiony.
Rozpoczęły się wieloośrodkowe badania w trzech liczących się ośrodkach kardiochirurgii dziecięcej w Europie – w Krakowie, Budapeszcie i Brnie. Program będzie także realizowany w Kuala Lumpur, stolicy Malezji. Rynek azjatycki jest niezwykle ważny. Ilość operacji wykonywanych w Azji – w Chinach, Japonii, Indonezji – jest olbrzymia. Trudno się dziwić firmie, że szuka tam kooperanta.
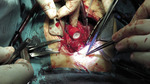
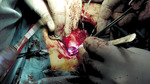
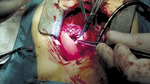
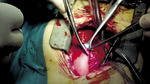
– Po dokonaniu wszelkich formalności, m.in. po uzyskaniu zgody komisji bioetycznej, bo polimerowa zastawka to absolutna nowość na skalę światową, po zapoznaniu się ze wszystkimi wynikami badań, znaleźliśmy pacjenta, który potrzebował tego typu zastawki – mówi prof. Skalski. – Tak, musieliśmy szukać odpowiedniego kandydata do konkretnej zastawki, bo obecnie firma nie dysponuje pełną paletą rozmiarów. Filip okazał się pacjentem idealnym. 11 sierpnia, po czterech godzinach na sali operacyjnej, dostał pierwszą zastawkę polimerową. Operacja odbywała się w sali hybrydowej, w obecności przedstawicieli firmy i lekarzy z Budapesztu. W sumie na sali znajdowało się 19 osób. Od razu po wszczepieniu zastawka podjęła pracę. Dwa miesiące po operacji chłopczyk czuje się świetnie. To żywe srebro. Wszędzie go pełno. Wcześniej szybko się męczył, siniał i często wymagał koncentratora tlenu.
Pierwszy raz nowa technologia została upubliczniona podczas konferencji Europejskiego Towarzystwa Kardio-Torakochirurgów, która odbyła się na początku października br. w Barcelonie. To pozwoliło lekarzom z Krakowa pochwalić się osiągnięciami.
– Emocjonujący był moment, kiedy chirurg wziął do ręki tę zastawkę. Nigdy wcześniej nikt nie przymierzał się do jej wszczepienia, nie trzymał jej w takiej sytuacji w dłoni. Nie wiedzieliśmy, jak ją dociąć i dopasować, jak się zachowa materiał, czy będzie plastyczny. Dziś wiemy, że tego typu zastawka bardzo słabo toleruje błędy chirurgiczne – mówi prof. Skalski. – Operacja trwała mniej więcej cztery godziny, choć samo wszczepienie nie dłużej niż godzinę. Resztę czasu pochłonęło przygotowanie pacjenta, badania kontrolne w trakcie wszczepiania zastawki, a po zakończeniu tomografia w warunkach sali hybrydowej.
Zastawka z polimerów z czasem ulegnie biodegradacji i zostanie zastąpiona przez własną tkankę dziecka. Całkowita biodegradacja powinna trwać mniej więcej dwa lata. Ale już kilka tygodni po operacji widać, że własne komórki chłopca naciekają polimerowy szkielet, który w efekcie posłuży do wytworzenia własnej zastawki, bardzo zbliżonej do zastawki naturalnej. Jest to wprowadzenie kosmicznej technologii do medycyny.
Nie wiadomo, jak taka odbudowana tkanka się zachowa. Czy będzie rosła wraz z dzieckiem, czy w pełni się odrodzi, wypełniając brak.
– Bardzo na to liczymy, ale jeśli nawet urośnie tylko kilkanaście procent, to i tak znacznie wydłuży czas od jednej operacji do drugiej, kiedy trzeba będzie dziecku wymienić zastawkę – mówi prof. Skalski. – Poza tym jako naturalna tkanka będzie miała mniej powodów do tworzenia powikłań, np. powstawania skrzeplin, zagrażających zatorowością. Na te odległe wyniki będziemy musieli jeszcze poczekać. Liczymy, że będzie rosnąć z pacjentem, ale pewności nie mamy. Jeszcze nikt na świecie tego nie sprawdził.