Podologia
Zespół pękających pięt w cukrzycy typu 2
mgr Sandra Biela
dr hab. n. med. Dominika Wcisło-Dziadecka, prof. SUM
- Cukrzyca typu 2 i jej powikłania
- Zespół pękających pięt u pacjentów diabetologicznych
- Zasady profilaktyki, z uwzględnieniem roli podologa w tym zakresie
Cukrzyca jest określana mianem epidemii XXI w. Przy braku właściwego leczenia może prowadzić do wielu poważnych powikłań w obrębie różnych układów i narządów. Do gabinetów podologicznych zgłasza się coraz więcej pacjentów cierpiących z powodu zespołu stopy cukrzycowej. Do jego objawów należą m.in. suchość, łuszczenie oraz zrogowacenie skóry stóp. Konsekwencją nieodpowiedniej pielęgnacji i braku właściwej terapii jest pojawienie się pęknięć, bruzd, a nawet rozpadlin w obrębie pięt. Ze względu na zaburzony proces gojenia się ran spowodowany wysokim stężeniem glukozy we krwi okolice te mogą ulegać szybkim nadkażeniom, co może prowadzić nawet do amputacji kończyny.
Cukrzyca
Cukrzyca jest przewlekłym i nieuleczalnym schorzeniem należącym do grupy chorób metabolicznych. Jej charakterystyczną cechę stanowi obecność hiperglikemii, czyli podwyższonego stężenia glukozy we krwi. Przyczyną takiego stanu rzeczy może być niedostateczne wydzielanie lub upośledzone działanie insuliny, którego konsekwencją jest zaburzony metabolizm węglowodanów, tłuszczów i białek1.
Wyróżniamy kilka podtypów omawianej choroby. Jednym z nich jest cukrzyca typu 1, związana z zaburzeniami autoimmunologicznymi. Z kolei cukrzyca typu 2, występująca najczęściej, wiąże się z upośledzeniem wydzielania insuliny przez komórki β trzustki oraz insulinoopornością, czyli brakiem wrażliwości komórek organizmu na insulinę. Czynnikami wpływającymi na rozwój tej choroby są zarówno predyspozycje genetyczne, jak i czynniki społeczno-środowiskowe, w tym otyłość, brak aktywności fizycznej, podeszły wiek1,2. Podwyższone stężenie glukozy we krwi powoduje uszkodzenie małych naczyń krwionośnych oraz dużych tętnic, czego konsekwencją jest zaburzenie krążenia i uszkodzenie narządów. Dodatkowo hiperglikemia prowadzi do pojawienia się neuropatii, czyli uszkodzenia nerwów w różnych miejscach na ciele. Charakterystycznym objawem neuropatii u osób z cukrzycą jest tzw. objaw rękawiczek i skarpetek, związany z zaburzeniami czucia w obrębie dłoni i stóp3.
Wyróżnia się trzy rodzaje neuropatii, ze względu na zaburzenia wynikające z dysfunkcji układu nerwowego: czuciową, ruchową i autonomiczną. Neuropatia czuciowa wiąże się z zaburzeniem odczuwania dotyku, bólu oraz temperatury. Jest o tyle niebezpieczna, że chory nie odczuwa powstałych urazów i nawet przez dłuższy czas może nie być ich świadomy. Neuropatia ruchowa skutkuje pojawieniem się zniekształceń w obrębie stóp. Wynika z zaniku mięśni prostowników i zginaczy, prowadzi do pojawienia się zmian typu stopy płaskiej, koślawości lub palców młotkowatych. Najcięższą postacią neuropatii jest nauropatia autonomiczna – ze względu na nieprawidłowe funkcjonowanie narządów wewnętrznych często prowadzi do inwalidztwa4.
Cukrzyca typu 2 i jej powikłania
Cukrzyca typu 2 jest chorobą cywilizacyjną dotykającą coraz większej liczby pacjentów. Chorują na nią przede wszystkim osoby w średnim i podeszłym wieku. Wzrost zachorowalności jest spowodowany głównie nieodpowiednim stylem życia, zwłaszcza niezdrowym odżywianiem i niedostateczną aktywnością fizyczną. Cukrzyca typu 2 często pozostaje niezdiagnozowana ze względu na bezobjawowość, która może trwać nawet przez dłuższy czas, oraz stopniowe rozwijanie się hiperglikemii. Nieleczona choroba może skutkować wystąpieniem wielu niebezpiecznych powikłań1,2.
Stopa cukrzycowa
Jednym z najpoważniejszych przewlekłych powikłań cukrzycy jest tzw. zespół stopy cukrzycowej. Statystycznie występuje u ok. 20-30% osób z cukrzycą. Zaniedbanie objawów może szybko doprowadzić do trwałego kalectwa, ponieważ prawdopodobieństwo amputacji kończyn u pacjentów z cukrzycą jest 30-40-krotnie wyższe niż u osób, które nie cierpią na to schorzenie.
Zgodnie z definicją Światowej Organizacji Zdrowia (WHO – World Health Organization) zespół stopy cukrzycowej to owrzodzenie stopy związane z neuropatią oraz różnymi stopniami niedokrwienia i zakażenia5. Do najczęstszych przyczyn pojawienia się owrzodzenia należą: neuropatia obwodowa, deformacje stóp, nieprawidłowe ciśnienie w stopie, nieprawidłowa ruchomość stawów, uraz lub choroba tętnic obwodowych6,7.
Patogeneza stopy cukrzycowej ma charakter bardzo złożony. Podstawową przyczyną jest obecność neuropatii cukrzycowej. Może ona wystąpić zarówno w przebiegu cukrzycy typu 1, jak i 2. Najpoważniejszym powikłaniem neuropatii cukrzycowej jest pojawienie się trudno gojących się owrzodzeń w obrębie stóp, co znacznie pogarsza jakość życia chorych oraz stanowi częstą przyczynę amputacji kończyn i inwalidyzacji. Do czynników, które zwiększają ryzyko wystąpienia zespołu stopy cukrzycowej przy współistniejącej neuropatii, zalicza się niedokrwienie wywołane przez zmiany miażdżycowe w obrębie tętnic kończyn dolnych8. Przewlekłe niedokrwienie stopy jest przyczyną wydłużonego gojenia się ran oraz braku efektów leczenia antybiotykami (leki nie docierają do zakażonych tkanek). Ze względu na występowanie określonych objawów dokonano podziału zespołu stopy cukrzycowej na postać neuropatyczną, niedokrwienną i mieszaną9,10.
- Stopa cukrzycowa niedokrwienna charakteryzuje się występowaniem specyficznych zmian na stopach. Skóra staje się napięta, gładka i przesuszona. Zauważalny jest zanik owłosienia i tkanki tłuszczowej, stwierdza się hiperkeratozę, pogrubienie i zniekształcenie paznokci. Skóra stopy jest zimna, blada przy podnoszeniu i sina po opuszczeniu kończyny. Charakterystyczny dla tego typu stopy cukrzycowej jest brak odczuwania tętna na tętnicy piszczelowej lub grzbietowej. Postępujące z czasem zaburzenia ukrwienia prowadzą do niedotlenienia mięśni i ich zaniku11.
- Stopa cukrzycowa neuropatyczna jest spowodowana dysfunkcją unerwienia stopy. Dochodzi do ograniczenia, a nawet całkowitej utraty czucia, zmniejsza się odczuwanie bólu, temperatury i ucisku, co często przyczynia się do występowania urazów. Niekontrolowane urazy mogą skutkować powstaniem owrzodzeń, w skrajnych przypadkach prowadzących do amputacji stopy. Zaburzenia unerwienia dotyczą również gruczołów potowych i łojowych. Ich zaburzona czynność powoduje, że skóra staje się sucha, pojawiają się pęknięcia i rozpadliny11,12.
- Stopa cukrzycowa mieszana łączy cechy dwóch powyższych typów. Ten rodzaj stopy cukrzycowej występuje najczęściej11.
Zespół pękających pięt w cukrzycy typu 2
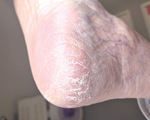
Zespół pękających pięt stanowi jeden z częstszych problemów zdrowotnych i estetycznych dotyczących skóry stóp. Wiąże się z przesuszeniem oraz hiperkeratozą, czyli nadmiernym rogowaceniem skóry. Tego typu zmiany mogą obejmować całą stopę, ale najczęściej występują w okolicy pięty. Cechami charakterystycznymi zrogowaciałej i suchej skóry są zmiany jej koloru oraz zaburzenia struktury. Przybiera ona barwę od żółtej do szarobrunatnej, z widocznym łuszczeniem. Nadmierne rogowacenie prowadzi do pojawienia się pęknięć, bruzd, a nawet rozpadlin, szczególnie w miejscach najmocniej obciążonych i przy zwiększonym ucisku na stopę. Pęknięcia i bruzdy najczęściej lokalizują się na zewnętrznych brzegach stóp oraz piętach. Nadmierne wysuszenie, odwodnienie i zrogowacenie powodują, że skóra nie jest dostatecznie elastyczna i pęka pod wpływem ciężaru ciała. Nieodpowiednio leczone lub zaniedbane pęknięcia mogą skutkować pojawieniem się bolesnych rozpadlin o różnej głębokości11. Wyróżnia się dwa rodzaje pęknięć:
- Pęknięcia suche – powstają wskutek zaburzeń pracy gruczołów potowych i łojowych, czego konsekwencją jest pojawienie się nadmiernego rogowacenia. Dysfunkcja płaszcza hydrolipidowego prowadzi do utraty wilgotności i zmniejszenia elastyczności skóry. Suche pęknięcia mogą się pogłębiać, powodując krwawienie i sączenie.
- Pęknięcia wilgotne – spowodowane w głównej mierze maceracją naskórka, która może wynikać z długotrwałego moczenia lub nadmiernej potliwości stóp. Takie środowisko sprzyja wtórnym zakażeniom bakteryjnym zmian11,13.
Nieodpowiednia pielęgnacja i zaniedbania higieniczne to główne przyczyny występowania pęknięć na piętach. Należy zwrócić uwagę zwłaszcza na zbyt agresywne zabiegi kosmetyczne wykonywane w domu oraz dobór kremów niedostosowanych do rodzaju problemu skórnego. Pęknięcia mogą również występować u osób z wrodzoną lub nabytą skłonnością do nadmiernego wysuszenia skóry. Czynnikami wpływającymi negatywnie na poziom jej nawilżenia są m.in. niektóre leki lub choroby ogólnoustrojowe. Do schorzeń, w których występuje nadmierna suchość stóp, poza cukrzycą można zaliczyć także niedoczynność tarczycy, miażdżycę, atopowe zapalenie skóry. Ogromny wpływ na pojawienie się pęknięć w okolicy pięt mają nadwaga i otyłość (często współistniejące z cukrzycą typu 2)11,12. Charakterystyczne cechy zespołu pękających pięt przedstawiono na rycinach 1-6.