IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Przypadki kliniczne
Trudne przypadki leczenia zatorowości płucnej
dr hab. n. med. Maciej Kostrubiec
dr n. med. Barbara Lichodziejewska
OPIS PRZYPADKU
Codziennie spotykamy, diagnozujemy i leczymy wielu pacjentów. Udaje się nam zapamiętać twarze większości, część nazwisk, ale większość zaciera się po latach. Są jednak pacjenci, których przebieg choroby możemy skrupulatnie odtworzyć nawet po upływie długiego czasu. I właśnie takim wyjątkowym pacjentem był 22-letni młody mężczyzna, który zgłosił się do szpitala z powodu nagłej duszności z zasłabnięciem. W szpitalnej izbie przyjęć wysunięto podejrzenie ostrej zatorowości płucnej, stężenie d-dimeru wynosiło 30 879 ng/ml, dlatego zlecono wykonanie tomografii komputerowej i rozpoczęto terapię heparyną. Anigo-TK klatki piersiowej ujawniło liczne ubytki wypełnienia w tętnicach płucnych odpowiadające skrzeplinom.
Późnym popołudniem pacjent został przekazany do oddziału intensywnej opieki kardiologicznej. W ośrodku autorów zwykle u pacjentów badanie echokardiograficzne jest wykonywane w ciągu 24 godzin od przyjęcia do oddziału. W tym jednak przypadku szczęśliwie echokardiografista nie zdążył jeszcze wyjść do domu, więc czujny lekarz dyżurny poprosił o wykonanie badania echokardiograficznego u chorego z dużym ładunkiem skrzeplin w tętnicach płucnych. Ta prośba okazała się kluczowa i zapewne decydująca o dalszych losach młodego mężczyzny.
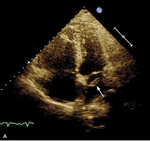
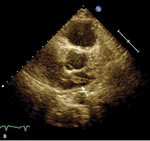
Rycina. Skrzeplina (strzałki) przechodząca do lewego przedsionka uwidoczniona w projekcji 4-jamowej (A) oraz zmodyfikowanej przymostkowej w osi krótkiej (B).
Obraz echokardiograficzny ujawnił typowe dla przeciążenia prawej komory powiększenie jej wymiaru, skrócenie czasu akceleracji wyrzutu płucnego z tzw. zazębieniami na ramieniu zstępującym oraz hiperkinezę wolnej ściany prawej komory z hipokinezą podstawnych jej segmentów i TAPSE 12 mm. Jednak najważniejszą obserwacją było stwierdzenie nieprawidłowego echa w jamie prawego przedsionka, echa odpowiadającego skrzeplinie wklinowanej w przetrwały otwór owalny (PFO) i przechodzącej do lewego przedsionka (rycina).
Omówienie
Skrzepliny w prawym sercu (right heart thrombus, RHT) są stwierdzane w badaniu edchokardiograficznym u około 4% pacjetów z zatorowością płucną [1]. Postępowanie u pacjentów z ruchomą skrzepliną w prawym przedsionku (right atrium mobile thrombus, RAMT) jest przedmiotem toczącej się dyskusji. Wynika to z faktu, że większość danych dotyczących rokowania pochodzi z krótkich serii przypadków, a ich metaanalizy nie dostarczają przekonujących odpowiedzi [2]. W niektórych seriach przypadków opisywano dobry przebieg kliniczny [3], natomiast część opracowań wskazywało na wysoką, przekraczającą 20%, śmiertelność, nawet mimo zastosowania leczenia trombolitycznego [1,4]. Retrospektywna metanaaliza opublikowanych 177 przypadków sugerowała, że leczenie fibrynolityczne było związane z poprawą rokowania w porównaniu ze stosowaniem wyłącznie antykoagulacji i leczenia chirurgicznego [5]. Jednak potencjalne korzyści zastosowania leczenia trombolitycznego u stabilnych pacjentów z RHT są nadal przedmiotem kontrowersji. Dlatego obecne zalecenia ESC nakazują traktować obecność RHT jako stan potencjalnie zagrażający życiu [6].
Jak wynika z powyższego, część ekspertów opowiada się za standardowym postępowaniem i jedynie wzmożonym nadzorem, część uważa, że niezbędne jest leczenie trombolityczne, zaś pozostali opowiadają się za trombektomią chirurgiczną. Jednak takie debaty nie dotyczą w takim stopniu pacjentów z RHT wklinowanym w PFO. Większość ekspertów twierdzi, że ryzyko udaru mózgu jest tak duże, że taki pacjent wymaga natychmiastowej operacji kardiochirugicznej [6,7]. Uważa się, że zastosowanie jedynie leczenia przeciwzakrzepowego, a zwłaszcza trombolitycznego może okazać się nie tylko niewystarczające, a nawet przyczynić się do przemieszczenia skrzepliny do ośrodkowego układu nerwowego.
Pacjent, którego przypadek opisano powyżej, został w ciągu godziny przekazany do kliniki kardiochirurgii, gdzie wykonano udaną embolektomię tętnic płucnych. Kilka dni po zabiegu został ponownie przekazany pod opiekę kliniki autorów, gdzie ustalono sposób dalszego leczenia przeciwzakrzepowego i po kilku dniach pobytu wypisano w stanie poprawy do domu. Dalsze postępowanie obejmowało także wykluczenie udaru mózgu i rozważenie wskazań do zamknięcia PFO, jest to już jednak historia na zupełnie inną opowieść.