IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Rozpoznanie zespołu kanału łokciowego aktualnie stawianie jest na podstawie objawów klinicznych oraz badań pomocniczych elektrofizjologicznych, tj. elektroneurografii (ENG), elektromiografii (EMG) lub badań obrazujących, tj. RTG lub MR stawu łokciowego i nadgarstka. Najczęściej wykorzystywanym w diagnostyce zespołu kanału łokciowego jest badanie elektrofizjologiczne z oceną szybkości przewodzenia potencjałów czynnościowych. Jednak niektórzy badacze odnosili się krytycznie do diagnostyki elektrofizjologicznej, podnosząc rangę badania klinicznego.22,24 Visser i wsp.25 w analizie 207 przypadków z klinicznie potwierdzonym zespołem kanału łokciowego wykazali zbliżone wyniki badania EMG i ultrasonografii.
Coraz więcej uwagi poświęca się roli badania ultrasonograficznego w diagnostyce uszkodzenia nerwu łokciowego. Zaletą USG jest możliwość oceny nerwu praktycznie na całym jego przebiegu. W obszarze kanału łokciowego badanie USG pozwala:2,3
- uwidocznić patologie, które prowadzą do kompresji nerwu, takie jak stany zapalne z pogrubieniem rozcięgna między głowami zginacza łokciowego nadgarstka, pogrubieniem więzadła pobocznego przyśrodkowego, nawarstwienia i ostrogi kostne w rowku nerwu łokciowego, gangliony, nerwiaki itp.,
- ocenić ruchomość nerwu podczas ruchów zgięcia i wyprostu w stawie łokciowym,
- ocenić nasilenie obrzęku nerwu (podobnie jak w przypadku nerwu pośrodkowego w kanale nadgarstka, ucisk na nerw łokciowy prowadzi do obrzęku ze zwiększeniem pola powierzchni przekroju poprzecznego i zmianą echogeniczności),
- dokonać kontroli stanu nerwu po zabiegu odbarczającym.
Nawrot i wsp.26 podkreślają znaczenie USG w dostarczaniu informacji o przyszłym polu operacyjnym w zespole kanału łokciowego.
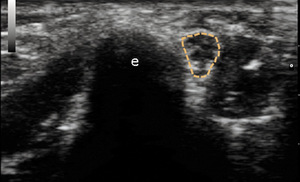
Badanie nerwu łokciowego może być przeprowadzane w pozycji siedzącej, z kończyną górną ułożoną na miękkim podłożu i zrotowaną do wewnątrz, bądź w pozycji leżącej z kończyną górną zrotowaną i odwiedzioną.27,28 Preferowana jest sonda liniowa o częstotliwości 7-12 MHz. Ocena nerwu dokonywana jest głównie w przekroju poprzecznym (ryc. 3). W kanale nerwu łokciowego nerw przedstawia się jako owalna struktura przypominająca plaster miodu, z hiperechogenną obwódką (nanerwiem), położona w pobliżu cienia nadkłykcia przyśrodkowego. Na przekroju podłużnym uwidacznia się jako pasmo z linijnymi, równoległymi obszarami o wysokiej i niskiej echogeniczności. Wizualizacja w przekroju podłużnym bywa utrudniona, ponieważ echogeniczność nerwu może nie różnić się istotnie od sąsiadujących mięśni (zginacza łokciowego nadgarstka), jest też nieco mniejsza w samym kanale nerwu łokciowego w porównaniu do pozostałych odcinków. Opcja dopplerowska może być użyteczna w odróżnieniu nerwu od przebiegających w sąsiedztwie naczyń łokciowych. Do określenia patologii w zespole kanału łokciowego, podobnie jak w przypadku kanału nadgarstka, służy pomiar pola powierzchni przekroju poprzecznego nerwu (cross-section area, CSA). Większość autorów zaleca ocenę przekroju poprzecznego nerwu na dłuższym odcinku, 4-5 cm powyżej i poniżej kanału27,28 lub nawet w całym dostępnym zakresie na kończynie górnej.3
W ostatnich latach opublikowano kilka doniesień, w których podjęto próbę ustalenia granicznych wartości pola powierzchni przekroju poprzecznego nerwu, powyżej których możliwe byłoby postawienie rozpoznania zespołu kanału łokciowego.29 Według Chiou i wsp.27 graniczną wartość stanowiło pole powierzchni 7,5 mm2. U pacjentów z potwierdzonym neurofizjologicznie zespołem kanału łokciowego pole powierzchni przekroju poprzecznego wynosiło od 9 do 23 mm2. Volpe i wsp.28 na podstawie analizy 50 przypadków uznali, że pole powierzchni przekroju porzecznego powyżej 10 mm2 pozwala na rozpoznanie zespołu z 88% czułością i swoistością. Ponadto, autorzy ci wykazali, że wielkość pola powierzchni przekroju poprzecznego nerwu łokciowego koreluje ze stopniem zaawansowania zmian w badaniu elektrofizjologicznym. W części doniesień nieprawidłowości uwidocznione w badaniu ultrasonograficznym (m.in. obrzęk nerwu, patologie powodujące ucisk) pozytywnie zweryfikowano podczas zabiegu odbarczającego.29 Boom i wsp.30 na podstawie analizy 56 przypadków przyjął nieco wyższy punkt odcięcia, uznając, że o obrzęku nerwu świadczy pole powierzchni przekroju poprzecznego przekraczające 11 mm2. Najwyższą wartość graniczną >19 mm2 przedstawili Wiesler i wsp.31 w doniesieniu podsumowującym badania z udziałem 14 pacjentów. Duży zakres wartości odcięcia dla pola powierzchni przekroju nerwu łokciowego proponowany w cytowanych powyżej i innych publikacjach powoduje, że ocena ultrasonograficzna nerwu łokciowego ma, jak dotąd, charakter pomocniczy w stosunku do neurografii.
Zespół kanału Guyona
Nerw łokciowy w nadgarstku wnika do przestrzeni zwanej kanałem Guyona, zlokalizowanej między kością grochowatą a haczykiem kości haczykowatej. Przez kanał ten bocznie do nerwu przebiega również tętnica łokciowa. Uszkodzenie nerwu łokciowego na poziomie kanału Guyona powoduje objawy pod postacią niedoczulicy przyśrodkowej powierzchni skóry dłoni, palca V i przyśrodkowej powierzchni palca IV, osłabienia mięśni kłębika i niekiedy mięśni wewnętrznych ręki wraz z ich zanikami. Zakres objawów zależy od miejsca uszkodzenia nerwu. Jeśli jest ono zlokalizowane bardziej proksymalnie, skutkuje deficytem czuciowym i ruchowym. Uszkodzenie nerwu w dystalnej części kanału Guyona prowadzi do bardziej wybiórczego deficytu ruchowego lub czuciowego (uszkodzenie gałęzi głębokiej lub powierzchownej nerwu łokciowego).32 Przyczyna uszkodzenia jest najczęściej urazowa, częstą przyczyną jest długotrwały ucisk kłębika o kierownicę w czasie jazdy rowerem. Do innych przyczyn należy torbiel (ganglion) zlokalizowana często między kością grochowatą a trójgraniastą (pisotriquetrium ganglion), tętniak rzekomy tętnicy łokciowej, guz, dodatkowe brzuśce mięśni (np. przywodziciela palca małego). Uwidocznienie nerwu łokciowego w kanale Guyona jest nieco trudniejsze niż nerwu pośrodkowego i zazwyczaj wymaga sondy liniowej o częstotliwości powyżej 10 MHz.1-3,32 Badanie przeprowadza się zazwyczaj na wysokości kości grochowatej, prostopadle i równolegle do osi długiej nerwu. W rozpoznaniu nerwu pomaga ustalenie lokalizacji tętnicy łokciowej (także w opcji dopplerowskiej), która przebiega w bezpośrednim sąsiedztwie. Główną zaletą badania jest możliwość potwierdzenia lub wykluczenia patologii strukturalnych powodujących kompresję nerwu, co ma znaczenie przy planowaniu leczenia. Rozpoznanie anomalii strukturalnych (torbieli, guzów itp.) stanowi wskazanie do leczenia operacyjnego.32 Uszkodzenie w wyniku urazu może być leczone zachowawczo. Nie ustalono jak dotąd norm pola powierzchni przekroju nerwu łokciowego w kanale Guyona, pozwalających na potwierdzenie lub wykluczenie jego patologii.
Zespół kanału stępu
Schorzenie to, znacznie rzadsze niż zespół cieśni nadgarstka, wiąże się z uciskiem nerwu piszczelowego w kanale stępu zlokalizowanym za kostką przyśrodkową. W przestrzeni tej, ograniczonej powierzchownie przez sztywny troczek zginaczy, przebiegają obok nerwu piszczelowego ścięgna mięśni piszczelowego tylnego, zginacza długiego palucha, zginacza długiego palców, oraz tętnica i żyła piszczelowa. Ucisk na nerw piszczelowy lub na jego gałęzie (nerwy podeszwowe przyśrodkowy i boczny) powoduje nieprzyjemne odczucia w obrębie podeszwy pod postacią bólów promieniujących od okolicy kostki przyśrodkowej, pieczenia, mrowienia, uczucia wyładowań elektrycznych wzdłuż przyśrodkowej krawędzi stopy. Objawy nasilają się w czasie chodzenia, może towarzyszyć im osłabienie czucia w obszarze zaopatrywanym przez nerwy podeszwowe, a w późniejszym okresie niedowład drobnych mięśni zginaczy podeszwowych palców.33 Głównymi przyczynami ucisku na nerw piszczelowy są gangliony, żylaki kanału stępu, zapalenie pochewek ścięgnistych, urazy okolicy kostki przyśrodkowej i stawu skokowego.33,34 Objawy kliniczne i elektrofizjologiczne uszkodzenia nerwu piszczelowego stwierdzano także u osób bez ewidentnej patologii uciskowej w obrębie kanału, ale z współistniejącą otyłością lub chorobami układowymi, takimi jak cukrzyca i reumatoidalne zapalenie stawów.35,36
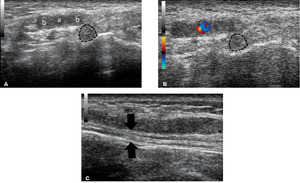
Badanie ultrasonograficzne pozwala na szczegółową ocenę anatomii kanału stępu.1 Nerw piszczelowy, identyfikowany na podstawie typowego obrazu w przekroju poprzecznym i podłużnym, zlokalizowany jest ku tyłowi od ścięgna zginacza długiego palców, powierzchownie do ścięgna zginacza palucha i w bezpośrednim sąsiedztwie naczyń piszczelowych tylnych. Dlatego jego odnalezienie ułatwia dodatkowo identyfikacja naczyń krwionośnych w badaniu dopplerowskim. Zaleca się badanie głowicą liniową 10-15 MHz lub sektorową o częstotliwości 10 MHz1,2,34 w dwóch płaszczyznach – wzdłuż osi łączącej środek kostki przyśrodkowej z guzem piętowym w celu uwidocznienia poprzecznego przekroju nerwu oraz prostopadle do tej osi celem uzyskania obrazu przekroju podłużnego (ryc. 4). Brakuje ściśle określonych norm dla pola powierzchni nerwu, za patologiczne uznaje się wrzecionowate jego poszerzenie na przekroju podłużnym z zatarciem siateczkowatej struktury obrazu przekroju poprzecznego. Możliwe jest także uwidocznienie patologii powodujących bezpośredni ucisk, takich jak gangliony lub żylaki żył piszczelowych.2 Dlatego cześć autorów zaleca stosowanie ultrasonografii w rutynowej diagnostyce zespołu kanału stępu.34
Podsumowanie
Badanie ultrasonograficzne wydaje się niezwykle atrakcyjnym narzędziem diagnostyki mononeuropatii uciskowych. Jest szybsze, mniej skomplikowane, mniej bolesne dla pacjenta i tańsze w porównaniu do neurografii. W odniesieniu do zespołu cieśni kanału nadgarstka aktualne wytyczne i dane z piśmiennictwa pozwalają uznać USG za metodę praktycznie równoważną w stosunku do badania neurofizjologicznego. W pozostałych zespołach cieśni główną zaletą ultrasonografii jest możliwość wizualizacji morfologii nerwu oraz patologii powodujących ucisk. Dlatego większość cytowanych w niniejszej pracy autorów zaleca rutynową ocenę ultrasonograficzną przed zabiegiem odbarczającym. Niezwykle atrakcyjnym tematem badań prowadzonych obecnie i w przyszłości wydaje się ocena echostruktury nerwów obwodowych za pomocą badania USG wysokiej rozdzielczości. W piśmiennictwie ostatnich lat pojawiają się już liczne doniesienia, w których przedstawiane są próby wykorzystania ilościowej i jakościowej oceny echogeniczności nerwów obwodowych w diagnostyce polineuropatii metabolicznych, np. polineuropatii cukrzycowej.37,38 Poprawa rozdzielczości aparatów USG i udoskonalanie technik obróbki obrazu przyczyni się w najbliższych latach do gwałtownego wzrostu zainteresowania diagnostyką ultrasonograficzną nerwów obwodowych.