Praktyka kliniczna
Rak odbytu – epidemiologia, objawy kliniczne i metody leczenia
Dr hab. med. Małgorzata Kołodziejczak kierownik Proktologii 1, lek. med. Anna Kosim 1, prof. dr hab. med. Iwona Sudoł-Szopińska 2
STRESZCZENIE
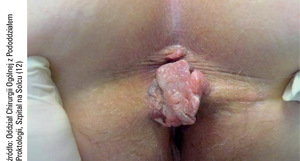
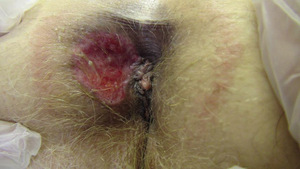
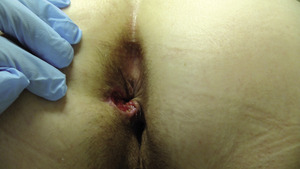
Rak odbytu jest rzadko występującym nowotworem, stanowiącym 2 proc. przypadków nowotworów jelita grubego.[1,2] Ze względu na podobieństwo objawów klinicznych do dużo częściej występujących zmian o charakterze łagodnym (takich jak polip, kłykciny kończyste, płytkie owrzodzenie, szczelina), rak odbytu nierzadko jest rozpoznawany późno i może być przyczyną pomyłek diagnostycznych (fot.1-3). W artykule przedstawiono epidemiologię raka odbytu, jego objawy kliniczne, zagadnienia dotyczące diagnostyki, klasyfikację histologiczną oraz ocenę zaawansowania klinicznego, a także metody leczenia tego nowotworu. Zwrócono uwagę na przyczyny pomyłek diagnostycznych.
Epidemiologia raka odbytu
Rak odbytu stanowi ok. 2 proc. przypadków nowotworów jelita grubego.[1,2]. Według danych pochodzących z bazy SEER (Surveillance, Epidemiology and End Results) częstość występowania tego nowotworu w Stanach Zjednoczonych, zarówno u mężczyzn, jak i u kobiet, nadal wzrasta.[3,4] Ryzyko zachorowania na raka odbytu jest sześciokrotnie większe wśród mężczyzn samotnych, niż u mężczyzn żonatych.[5] W Polsce rejestruje się obecnie 250-300 nowych zachorowań rocznie.[6] Rak odbytu występuje częściej u osób zakażonych wirusem brodawczaka narządów płciowych, dlatego też uważa się, że infekcja wirusem HPV może być czynnikiem etiologicznym w rozwoju tego nowotworu. Obecność wirusa HPV wykrywa się w ponad 80 proc. biopsji pobranych z raka odbytu. Do chwili obecnej wyodrębniono ponad 120 typów HPV, które ogólnie można podzielić na wysokoonkogenne (np. typy 16, 18, 33, 34, 45, 52, 56) i niskoonkogenne (m.in. typy 6, 11, 42, 43, 44, 55). W tzw. postaci inwazyjnej raka odbytu najczęściej izoluje się typy 16 i 18 tego wirusa.[7] Do czynników ryzyka zachorowania na raka odbytu należą ponadto sytuacje zwiększające ryzyko zakażenia HIV, w tym: liczni partnerzy seksualni, stosunki analne, choroby przenoszone drogą płciową, przewlekłe niedobory odporności oraz palenie papierosów, u kobiet ponadto rak lub dysplazja szyjki macicy. Zachorowaniu na raka odbytu sprzyjają również zapalne choroby proktologiczne o wieloletnim przebiegu, w tym: przetoki i przewlekłe szczeliny odbytu, nawracające okołoodbytowe zmiany ropne oraz radioterapia odbytnicy, prostaty i szyjki macicy.[8] Najwięcej zachorowań na raka odbytu stwierdza się u osób po 55-60 r.ż.[4]
Obraz histopatologiczny i system oceny zaawansowania klinicznego raka odbytu
Pod pojęciem raka odbytu wyróżnia się jego dwie postaci: raka kanału odbytu oraz raka brzegu odbytu. Rak kanału odbytu dotyczy obszaru o długości około 4 cm, od kresy odbytowo-odbytniczej (linea anorectalis) do bruzdy międzyzwieraczowej, określanego anatomicznie jako kanał odbytu.[9] Rak brzegu odbytu lokalizuje się dystalnie od kanału odbytu, na brzegu odbytu pokrytym skórą. Nabłonek wyściełający kanał odbytu w górnej części jest walcowaty, w dolnej wielowarstwowy, płaski. Powyżej linii zębatej znajduje się tzw. strefa przejściowa, składająca się z kilku warstw komórek. W strefie tej są komórki podstawne, walcowate, sześcienne, komórki nabłonka płaskiego oraz wydzielania wewnętrznego. Niektóre z tych komórek zawierają melaninę i mogą stanowić punkt wyjścia rzadko występującego w tej okolicy anatomicznej czerniaka.
Chłonka z kanału odbytu odpływa do węzłów chłonnych okołoodbytniczych, odbytniczych górnych, krezkowych dolnych i pachwinowych oraz bocznie, w kierunku węzłów zasłonowych i biodrowych wewnętrznych, zaś z brzegu odbytu do węzłów pachwinowo-udowych, a następnie do biodrowych zewnętrznych i wspólnych.
Histopatologicznie, nowotwory kanału odbytu najczęściej są rakami płaskonabłonkowymi (ok. 63 proc. przypadków).[5] Obecnie uważa się, że wyróżnianie podtypów raków płaskonabłonkowych ma znaczenie jedynie akademickie i nie skutkuje żadnymi konsekwencjami praktycznymi. Pozostałe przypadki to rak gruczołowy (ok. 7-10 proc.), rak drobnokomórkowy i czerniak odbytu. Sporadycznie występują w odbycie chłoniaki i mięśniakomięsaki.
Nowotwory brzegu odbytu są nowotworami skóry, mniej agresywnymi od guzów kanału odbytu i bardziej od nich zróżnicowanymi histopatologicznie (fot. 4). Zróżnicowanie raka kanału odbytu z rakiem brzegu odbytu jest istotne ze względu na z reguły odmienne postępowanie terapeutyczne oraz inne rokowanie. Najczęstsze formy histopatologiczne guzów brzegu odbytu to: choroba Bowena, choroba Pageta, rak płaskonabłonkowy brzegu odbytu oraz rak brodawkowaty (tab.1).
Stopień zaawansowania klinicznego (staging) raka odbytu
W ocenie zaawansowania klinicznego raka kanału odbytu stosowany jest system klasyfikacyjny TNM (wg Międzynarodowej Unii do Walki z Rakiem UICC) (tab. 2, 3). Klasyfikacja ta bierze pod uwagę trzy cechy: ocenę guza pierwotnego (cecha T), ocenę węzłów chłonnych (cecha N) oraz obecność przerzutów odległych (cecha M).[8]
Raki brzegu odbytu podlegają klasyfikacji analogicznej do raków skóry.
Raki odbytu szerzą się przede wszystkim w wyniku rozrostu miejscowego i naciekania sąsiednich struktur anatomicznych miednicy, a w drugiej kolejności drogą bogato rozwiniętej w tej okolicy sieci naczyń chłonnych.
Przerzuty odległe stwierdza się u 5-10 proc. chorych ze zwykle bardzo zaawansowanym miejscowo procesem nowotworowym, najczęściej w wątrobie, płucach i kościach.