Wśród leków stosowanych w grzybicach wywołanych grzybami drożdżopodobnymi można wyróżnić następujące grupy: azole, alliloaminy, polieny, a w infekcjach opornych – fluorowe pochodne pirymidyny, echinokandyny. Należące do polienów nystatyna i natamycyna są powszechnie stosowane w miejscowym leczeniu kandydoz podobnie jak azole. Należy pamiętać, że terbinafina wykazuje słabe działanie przeciwdrożdżakowe i nie jest rekomendowana w leczeniu drożdżyc, działa jedynie w infekcjach C. albicans. Przed rozpoczęciem leczenia wskazane jest wykonanie badania mykologicznego, aby określić gatunek grzyba oraz jego lekowrażliwość.[23,24] Poszczególne szczepy mogą być oporne na leki przeciwgrzybicze, np. C. krusei jest oporna na flukonazol, a C. glabrata wykazuje wrażliwość zależną od dawki leku [4,24,25]. Ponadto pojawiają się szczepy Candida oporne na pochodne azolowe, amfoterycynę B, flucytozynę.
Łupież pstry (Pityriasis versicolor)
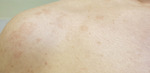
Według dostępnej literatury łupież pstry jest najczęstszą obserwowaną infekcją grzybiczą u osób po przeszczepieniu nerki, którą stwierdza się u ponad 30 proc. pacjentów.[2,5,10] Znanych jest ponad dziesięć gatunków grzybów z rodzaju Malassezia, wywołujących łupież pstry oraz zapalenie mieszków włosowych. Zmiany mogą obejmować rozległe obszary skóry w obrębie pleców, barków, ramion pod postacią lekko łuszczących się, drobnych, brunatno-różowych plam (ryc. 2). W późniejszym okresie, zwłaszcza po opalaniu, w miejscu zmian powstają odbarwienia. Obraz kliniczny może być nietypowy, odpowiadający trądzikopodobnym wykwitom.[4,26] U pacjentów po przeszczepieniu narządów grzyby z rodzaju Malassezia mogą wywołać zapalenie mieszków włosowych klinicznie przypominający trądzik pospolity, zlokalizowany na klatce piersiowej, twarzy, plecach i barkach.[4,26]
W przypadku łupieżu pstrego leczeniem pierwszego rzutu są preparaty miejscowe, które zazwyczaj są skuteczne, zwłaszcza związki imidazolowe (np. klotrimazol, ketokonazol), cyklopiroksolamina czy alliloaminy). Nie zaleca się leczenia ogólnego ze względu na częste interakcje pochodnych imidazolowych z innymi lekami. Ze względu na nawrotowy charakter łupieżu pstrego zalecane jest miejscowe leczenie podtrzymujące stosowane 1-2 razy tygodniowo.[2]
Diagnostyka grzybic
W przeciwieństwie do osób immunokompetentnych, gdzie grzybice powierzchowne skóry nie sprawiają trudności diagnostycznych, rozpoznanie czynnika etiologicznego u biorców przeszczepów na podstawie obrazu klinicznego bywa problematyczne i może wymagać rozszerzonej diagnostyki. Wykonuje się badania mikroskopowe, mikrobiologiczne, serologiczne oraz genetyczne. Podstawowym badaniem diagnostycznym grzybic jest badanie mikologiczne, czyli bezpośrednie oglądanie preparatu, oraz hodowla. W populacji biorców narządów obserwuje się zakażenia wywołane jednocześnie przez kilka patogenów. W związku z tym w celu identyfikacji patogenów należy pobierać materiał ze wszystkich zmian różniących się obrazem klinicznym.[26] W diagnostyce grzybic stosowane są również metody serologiczne, gdzie oznacza się miana swoistych przeciwciał, antygenów i elementów składowych grzybów. U osób z obniżoną odpornością badania pozwalające wykryć obecność przeciwciała mogą częściej dawać wyniki fałszywie ujemne w porównaniu z populacją ogólną. Dlatego w tej grupie chorych częściej zaleca się wykrywanie antygenów.[4,27] W diagnostyce stosuje się też metody molekularne o wysokiej czułości i swoistości, takie jak PCR.[28] Należy pamiętać, że może on dawać wyniki fałszywie dodatnie z powodu kolonizacji skóry i błon śluzowych.[28] Mimo coraz szerszego dostępu do czułych i swoistych badań obraz kliniczny stanowi podstawę do postawienia rozpoznania. Ze względu na szeroką grupę grzybów mogących być potencjalnymi patogenami u osób w stanie immunosupresji oraz na rosnącą oporność na dostępne leki przeciwgrzybicze coraz częściej wymagane jest wykonanie mikogramu.
Podsumowanie
Największym ryzykiem rozwoju zakażeń grzybiczych obciążeni są chorzy z zaburzeniami odporności, w tym stale rosnąca populacja biorców przeszczepów. Wraz z koniecznością przewlekłego stosowania leków immunosupresyjnych zwiększa się częstość infekcji wywoływanych przez dwa lub więcej patogenów, grzyby do niedawna uznawane za rzadkie oraz oporne na leki przeciwgrzybicze. Zakażenia u pacjentów po przeszczepieniu narządów charakteryzują się niską odpowiedzią zapalną, skąpoobjawowym przebiegiem klinicznym, uogólnianiem się zakażenia, a także przechodzeniem w stan przewlekły. Szczególnie w przypadku biorców przeszczepów skóra może być nie tylko miejscem pierwotnego występowania infekcji grzybiczej, ale również manifestacją uogólnionej grzybicy, wymagającą zintensyfikowanego leczenia. Również powierzchowne infekcje grzybicze z powodu obniżonej odporności organizmu u biorców przeszczepów charakteryzują się inwazyjnym przebiegiem, gdzie leczenie miejscowe może się okazać niewystarczające. Należy pamiętać, że głównym kryterium wyboru odpowiedniego leczenia przeciwgrzybiczego jest rodzaj patogenu, rozległość zmian skórnych, ale również toksyczność i interakcje leków przeciwgrzybiczych z immunosupresyjnymi.