IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Skuteczność i bezpieczeństwo kanagliflozyny dołączanej do metforminy w leczeniu cukrzycy typu 2
Dawn M. Battise, PharmD, BCACP
Omawiane badania
Porównanie kanagliflozyny z glimepirydem (badanie A): Cefalu WT, Leiter LA, Yoon KH, Arias P, Niskanen L, Xie J, Balis DA, Canovatchel W, Meininger G. Efficacy and safety of canagliflozin versus glimepiride in patients with type 2 diabetes inadequately controlled with metformin (CANTATA-SU): 52 week results from a randomised, double-blind, phase 3 non-inferiority trial. Lancet 2013;382:941-950.
Porównanie kanagliflozyny z placebo i sytagliptyną (badanie B): Lavalle-Gonzalez FJ, Januszewicz A, Davidson J, Tong C, Qiu R, Canovatchel W, Meininger G. Efficacy and safety of canagliflozin compared with placebo and sitagliptin in patients with type 2 diabetes on background metformin monotherapy: a randomised trial. Diabetologia 2013;56:2582-2592.
Streszczenie
Cele badań. Ocena bezpieczeństwa i skuteczności kanagliflozyny w porównaniu z glimepirydem (badanie A) oraz placebo i sytagliptyną (badanie B) u dorosłych chorych na cukrzycę typu 2 i z niedostateczną kontrolą glikemii w trakcie monoterapii metforminą.
Projekt badań i metody. Badanie A: Dorosłych chorych na cukrzycę typu 2, u których metformina nie pozwoliła na uzyskanie odpowiedniej kontroli glikemii, przypisywano losowo do podawania kanagliflozyny w dawce 100 mg (n=478) lub 300 mg (n=474), lub glimepirydu w dawce zwiększanej do 6 lub 8 mg raz na dobę (n=473), we wszystkich grupach w połączeniu z metforminą. Głównym punktem końcowym w analizie skuteczności leczenia była zmiana stężenia hemoglobiny A1C (HbA1C) po 52 tygodniach. Główną testowaną hipotezą była nie gorsza jakość kanagliflozyny w dawce 100 mg, 300 mg lub w obu dawkach w stosunku do glimepirydu pod względem zmniejszenia stężenia HbA1C po 52 tygodniach.
Badanie B: Dorosłych chorych na cukrzycę typu 2, u których metformina nie pozwoliła na uzyskanie odpowiedniej kontroli glikemii, przypisywano losowo do podawania kanagliflozyny w dawce 100 mg (n=368) lub 300 mg (n=367), sytagliptyny w dawce 100 mg (n=366) lub placebo (n=183), podawanych raz dziennie przez 26 tygodni, we wszystkich grupach w połączeniu z metforminą. Po 26 tygodniach u pacjentów z grupy placebo zastosowano sytagliptynę w dawce 100 mg, natomiast u pozostałych kontynuowano to samo leczenie przez kolejne 26 tygodni. Głównym punktem końcowym w analizie skuteczności leczenia była zmiana stężenia HbA1C po 26 tygodniach. Główną testowaną hipotezą była statystyczna wyższość kanagliflozyny w dawce 300 mg nad placebo pod względem zmniejszenia stężenia HbA1C po 26 tygodniach. Drugorzędowymi hipotezami były statystyczna wyższość kanagliflozyny w dawce 100 mg nad placebo pod względem zmniejszenia stężenia HbA1C po 26 tygodniach oraz nie gorsza skuteczność kanagliflozyny w dawce 300 mg lub obu dawkach w stosunku do sytagliptyny w dawce 100 mg pod względem zmniejszenia stężenia HbA1C po 52 tygodniach w porównaniu z początkiem obserwacji.
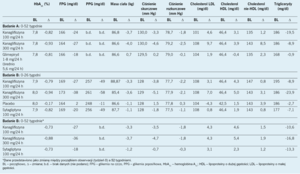
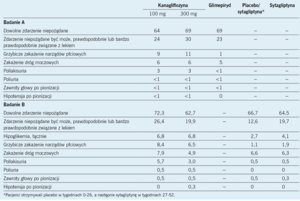
Wyniki. Badanie A: Po 52 tygodniach średnia zmiana stężenia HbA1C w porównaniu z początkiem obserwacji po zastosowaniu kanagliflozyny w dawkach 100 i 300 mg oraz glimepirydu wyniosła odpowiednio -0,82%, -0,93% oraz -0,81% (tab. 1). Oszacowana różnica efektu leczenia wynosząca -0,01% (95% przedział ufności [PU] od -0,11% do 0,09%) oznaczała, że kanagliflozyna w dawce 100 mg dziennie była nie gorsza niż glimepiryd. Dodatkowo oszacowana różnica efektu leczenia wynosząca -0,12% (95% PU od -0,22% do -0,02%) spełniła prospektywnie zdefiniowany warunek wyższości leczenia w ocenie hierarchicznej, co oznaczało, że kanagliflozyna w dawce 300 mg dziennie była lepsza niż glimepiryd. Częstość występowania ciężkich zdarzeń niepożądanych była podobna we wszystkich grupach (5% dla obu dawek kanagliflozyny oraz 8% w grupie glimepirydu). Częstość występowania hipoglikemii była istotnie większa w grupie glimepirydu (34%) w porównaniu z grupami otrzymującymi kanagliflozynę w dawkach 100 mg (6%) i 300 mg (5%) (p <0,0001 dla obu porównań). Do zdarzeń niepożądanych stwierdzanych istotnie częściej wśród pacjentów otrzymujących kanagliflozynę należały zakażenia grzybicze narządów płciowych oraz pollakisuria (nieprawidłowo częste oddawanie moczu) (tab. 2). Częstość występowania wszystkich innych zdarzeń niepożądanych była podobna.
Badanie B: Po 26 tygodniach kanagliflozyna w dawkach 100 i 300 mg spowodowała zmniejszenie stężenia HbA1C w stosunku do początku obserwacji, które było istotne w porównaniu z efektem w grupie placebo (zmiana stężenia HbA1C odpowiednio -0,79%, -0,94% i -0,17%; p <0,001 dla obu porównań). Średnia zmiana stężenia HbA1C po 26 tygodniach stosowania sytagliptyny w stosunku do początku obserwacji wyniosła -0,82%. Po 52 tygodniach średnia zmiana stężenia HbA1C w stosunku do początku obserwacji w grupach otrzymujących kanagliflozynę w dawkach 100 lub 300 mg oraz w grupie sytagliptyny wyniosła odpowiednio -0,73%, -0,88% i -0,73% (tab. 1). Oszacowana różnica efektu leczenia wynosząca -0,00% (95% PU od -0,12% do 0,12%) oznaczała, że kanagliflozyna w dawce 100 mg dziennie była nie gorsza niż sytagliptyna. Oszacowana różnica efektu leczenia wynosząca -0,15% (95% PU od -0,27% do -0,03%) spełniła prospektywnie zdefiniowany warunek wyższości leczenia w ocenie hierarchicznej, co oznaczało, że kanagliflozyna w dawce 300 mg dziennie była lepsza niż sytagliptyna.
Łączna częstość występowania zdarzeń niepożądanych była większa w przypadku stosowania kanagliflozyny w dawce 100 mg, natomiast ciężkie zdarzenia niepożądane obserwowano częściej podczas stosowania sytagliptyny (tab. 2). W ciągu 52 tygodni częstość występowania hipoglikemii w grupach otrzymujących kanagliflozynę w dawce 100 mg, kanagliflozynę w dawce 300 mg, sytagliptynę lub placebo/sytagliptynę wyniosła odpowiednio 6,8, 6,8, 4,1 i 2,7%. Do zdarzeń niepożądanych stwierdzanych istotnie częściej wśród pacjentów otrzymujących kanagliflozynę należały zakażenia grzybicze narządów płciowych, pollakisuria oraz poliuria. Częstość występowania wszystkich innych zdarzeń niepożądanych była podobna.
Wnioski. Jako lek dołączany do meftorminy kanagliflozyna w dawce 100 mg była nie gorsza, a kanagliflozyna w dawce 300 mg była lepsza niż glimepiryd i sytagliptyna w czasie 52-tygodniowego leczenia. Częstość występowania hipoglikemii podczas stosowania kanagliflozyny była istotnie mniejsza niż podczas stosowania glimepirydu i podobna jak podczas stosowania sytagliptyny. Zdarzenia niepożądane, które stwierdzano częściej podczas stosowania kanagliflozyny, były związane z mechanizmem działania tego leku (zwiększone wydalanie glukozy z moczem i diureza osmotyczna) i obejmowały zakażenia grzybicze narządów płciowych, pollakisurię oraz poliurię.
Komentarz
Postępujący charakter dysfunkcji komórek β obserwowany u chorych na cukrzycę typu 2 często zmusza do intensyfikacji leczenia wykraczającej poza zmiany stylu życia i stosowanie metforminy.1,2
Obecnie dostępne metody leczenia mają jednak ograniczenia, do których należą: niezbyt długi czas utrzymywania się działania hipoglikemizującego,3 występowanie zdarzeń niepożądanych, takich jak hipoglikemia i przyrost masy ciała,4,5 a także konieczność podawania leku w postaci wstrzyknięć.
U zdrowych osób prawie cała glukoza przefiltrowana w kłębuszkach jest zwrotnie wchłaniana w nerkach, a z moczem wydala się jej mniej niż 1%. Większość zwrotnego wchłaniania glukozy w nerkach następuje za pośrednictwem kotransportera sodowo-glukozowego typu 2 (sodium glucose cotransporter-2, SGLT-2), układu transportującego o dużej wydajności i słabym powinowactwie, który ulega ekspresji w początkowym odcinku cewki krętej I rzędu (cewki bliższej). U chorych na cukrzycę typu 2 zaobserwowano zwiększoną zdolność nerek do zwrotnego wchłaniania glukozy, co podtrzymuje i nasila hiperglikemię.6,7
Inhibitory SGLT-2 są nową klasą doustnych leków hipoglikemizujących, które zmniejszają stężenie glukozy w osoczu za pośrednictwem nowego, niezależnego od insuliny mechanizmu działania w nerkach. W Stanach Zjednoczonych do leczenia chorych na cukrzycę typu 2 zarejestrowane są obecnie dwa inhibitory SGLT-2, kanagliflozyna i dapagliflozyna. Inhibitory SGLT-2 zmniejszają zwrotne wchłanianie glukozy w nerkach, co powoduje, że nadmiar glukozy jest wydalany z moczem i w ten sposób następuje zmniejszenie stężenia glukozy w osoczu u osób z hiperglikemią. Zwiększone wydalanie glukozy z moczem wiąże się z utratą kalorii, co przyczynia się do zmniejszenia masy ciała, a także z niewielkim osmotycznym efektem diuretycznym, który może się wiązać z obniżeniem ciśnienia tętniczego.6,7
W dwóch omówionych badaniach wykazano, że jako lek dołączany do meftorminy w monoterapii kanagliflozyna w dawce 100 mg była nie gorsza, a kanagliflozyna w dawce 300 mg była lepsza niż glimepiryd i sytagliptyna pod względem zmniejszania stężenia HbA1C. Ponadto te wyniki wskazują na mniejszą częstość występowania hipoglikemii w porównaniu z glimepirydem oraz korzyść w postaci zmniejszenia masy ciała. Zakażenia grzybicze narządów płciowych są częstsze w trakcie stosowania kanagliflozyny niż glimepirydu lub sytagliptyny zarówno u mężczyzn, jak i u kobiet. Częstość występowania zakażeń dróg moczowych podczas stosowania kanagliflozyny i sytagliptyny jest podobna, natomiast nieco większa podczas stosowania kanagliflozyny (6% dla obu dawek) w porównaniu z glimepirydem (5%). Dodatkowo kanagliflozyna zwiększa częstość występowania pollakisurii i poliurii, czyli zdarzeń niepożądanych związanych ze zwiększoną ilością oddawanego moczu, chociaż częstość występowania zdarzeń niepożądanych zależnych od objętości wewnątrznaczyniowej była podobna we wszystkich grupach. Te wyniki są zasadniczo zbliżone do wyników innego 52-tygodniowego badania, w którym wykazano większy spadek stężenia HbA1C i podobne bezpieczeństwo kanagliflozyny w dawce 300 mg w porównaniu z sytagliptyną w dawce 100 mg po dołączeniu tych leków do metforminy i pochodnej sulfonylomocznika.8