Dla pacjenta
Zakażenia HPV
dr n. med. Monika Szafarowska
1. Co to jest HPV?
Wirus brodawczaka ludzkiego (HPV – human papillomavirus) jest wirusem należącym do rodziny Papillomaviridae. Zdecydowana większość typów HPV może być przyczyną łagodnych zmian w postaci brodawek na skórze czy kłykcin kończystych (niskoonkogenne typy wirusa), ale część odpowiada za powstawanie nowotworów złośliwych, takich jak rak szyjki macicy lub rak prącia (wysokoonkogenne typy wirusa). W praktyce ginekologicznej istotne znaczenie mają wirusy wysokoonkogenne, które są oznaczone jako HPV16, 18, 45, 31, 33, 52, 58, 35, 59, 56, 39, 51, 73, 68 i 66. Najczęściej rozpoznaje się zakażenie typami 16, 18, 45, 31. Wirusy wysokoonkogenne są związane z powstawaniem zmian przednowotworowych i nowotworowych narządów płciowych, odbytu, a także okolic pozagenitalnych, zwłaszcza głowy i szyi. Do najczęściej występujących niskoonkogennych HPV zaliczamy m.in. typy 6 i 11, które są odpowiedzialne za powstawanie brodawek narządów płciowych i śródnabłonkowej neoplazji szyjki macicy niskiego stopnia (CIN 1) oraz nawrotowej brodawczakowatości dróg oddechowych (RRP).
2. Kto zaraża HPV? Jak można się zarazić?
Wirusem brodawczaka ludzkiego można się zarazić przede wszystkim od osoby będącej jego nosicielem. Transmisja zakażenia odbywa się głównie drogą płciową. Możliwe – choć bardzo rzadko spotykane – jest zakażenie nabyte inną drogą niż kontakt płciowy. Według danych epidemiologicznych ok. 80% aktywnych seksualnie kobiet i mężczyzn w ciągu swojego życia będzie zakażonych HPV. Najczęściej do zakażenia dochodzi u kobiet i mężczyzn w wieku 15-25 lat. Do czynników zwiększających ryzyko zakażenia należą: palenie tytoniu, wysoka rodność, stosowanie antykoncepcji doustnej i współistnienie innych infekcji przenoszonych drogą płciową.
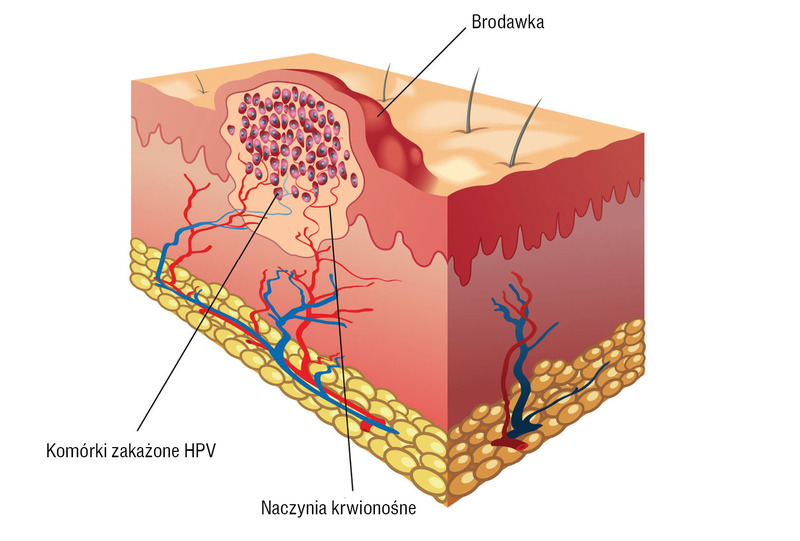
3. Objawy HPV
Objawy zakażenia wirusem brodawczaka ludzkiego różnią się w zależności od typu wirusa. W przypadku infekcji typami nieonkogennymi (m.in. 6, 11, 13, 30, 40, 42, 43 i 44) występują dość charakterystyczne zmiany skórne. Najczęściej po ok. kilku tygodniach od zakażenia w okolicy narządów płciowych u kobiet i mężczyzn (wargi sromowe i szyjka macicy; moszna, prącie oraz okolice odbytu) pojawiają się tzw. kłykciny kończyste. Najczęściej mają one postać małych, pojedynczych, cielistych brodawek. Niekiedy zlewają się ze sobą, tworząc kalafiorowate struktury dość dużych rozmiarów. Objawem kłykcin kończystych może być świąd oraz plamienie/krwawienie kontaktowe. Infekcje spowodowane onkogennymi typami HPV, zwłaszcza 16, 18, 31 i 45, przebiegają najczęściej bezobjawowo. Jak wspomniano powyżej, zakażenie tym typem wirusa nie jest jednoznaczne z zachorowaniem na raka, znacznie jednak zwiększa takie ryzyko.
4. Kiedy zrobić test na HPV i który wybrać?
Test HPV, w którym wykorzystuje się technikę PCR, służy do wykrywania obecności materiału genetycznego (DNA lub mRNA) od 2 do 37 genotypów wirusa brodawczaka ludzkiego. Testy HR HPV (oceniające wysokoonkogenne typy wirusa brodawczaka) mają największą wartość prognostyczną w identyfikacji kobiet z nieprawidłowym wynikiem cytologii. Jednokrotny dodatni wynik testu wykrywającego DNA wysokoonkogennych HPV świadczy jednak tylko o obecności DNA tych wirusów w pobranej próbce komórek. Taki wynik nie pozwala na ocenę czasu trwania zakażenia, czyli nie różnicuje kobiet z infekcją przygodną i przetrwałą. Jedynie testy oceniające obecność wirusowego mRNA umożliwiają takie różnicowanie. Dodatni wynik tego testu sugeruje, że kobieta jest w grupie bardzo wysokiego ryzyka rozwoju zmian przednowotworowych i raka szyjki macicy.
Wykonanie testu potwierdzającego obecność wirusa HPV należy rozważyć w przypadku nieprawidłowego badania cytologicznego (ASC-US, LSIL i AGC) oraz w razie nieprawidłowego obrazu klinicznego. Testy HPV są przeznaczone głównie dla kobiet po 30-35 roku życia.
Spośród dostępnych metod zaleca się wybór testów HPV posiadających certyfikat EU uprawniający do stosowania klinicznego.
5. HPV – kiedy szczepić?
Wyniki przeprowadzonych badań sugerują, że szczepionka ma największą skuteczność, jeśli podaje się ją dziewczynkom, które jeszcze nie miały kontaktu z HPV (czyli od ok. 9-10 roku życia). Optymalne wydaje się szczepienie dziewcząt ok. 12 roku życia. Dorosłe kobiety także mogą być szczepione, włącznie z pacjentkami, które są HPV DNA-pozytywne. Należy pamiętać, że szczepienia można prowadzić także u chłopców i mężczyzn.
6. Jak leczyć zakażenie HPV?
Decyzja o podjęciu leczenia wymaga całościowej oceny stanu klinicznego kobiety. Zmiany na podłożu niskoonkogennych typów HPV, dające objawy kliniczne, mogą być leczone miejscowo: farmakologicznie lub z użyciem metod destrukcyjnych – np. kriokoagulacji, natomiast zmiany wywołane wysokoonkogennymi typami HPV wymagają poszerzenia diagnostyki. Zakres i celowość wykonywanych zabiegów najczęściej zależą od wyniku badania cytologicznego czy histopatologicznego. W takiej sytuacji lekarz ginekolog indywidualnie dobiera zabieg spośród różnych metod, takich jak technika miejscowej destrukcji tkanek (kriokoagulacja), wycięcie zmiany za pomocą pętli elektrycznej czy konizacja szyjki macicy.