Zaburzenia rytmu i przewodzenia
Groźne pomyłki w leczeniu antyarytmicznym
Maria Trusz-Gluza
Wprowadzenie
Postępowanie u chorego z zaburzeniami rytmu serca jest jednym z trudniejszych zadań dla lekarza. Arytmie identyczne w zapisie EKG mogą, zależnie od choroby podstawowej, mieć łagodny charakter i jedynie nieznacznie upośledzać jakość życia pacjenta lub stanowić bardzo poważne zagrożenie życia. Ważna jest umiejętność określenia rodzaju arytmii (nadkomorowa vs komorowa). Dlatego istotna jest znajomość kryteriów elektrokardiograficznych różnicowania zaburzeń rytmu i zastosowania ich w praktyce. Należy też ustalić, czy obecna jest choroba podstawowa, która predysponuje do wystąpienia arytmii. Od jej typu i od charakteru arytmii zależy odległe rokowanie pacjenta (przede wszystkim ryzyko nagłej śmierci sercowej), a także postępowanie terapeutyczne. Często działania te odbywają się pod presją czasu, gdy arytmia bezpośrednio zagraża życiu pacjenta. Zasady postępowania u chorych z różnymi zaburzeniami rytmu serca są zawarte w wytycznych Europejskiego Towarzystwa Kardiologicznego (ESC), zaakceptowanych przez Polskie Towarzystwo Kardiologiczne [1-4].
Niewłaściwe decyzje lekarskie dotyczące rozpoznawania i leczenia chorych z zaburzeniami rytmu serca mogą mieć poważne konsekwencje i dlatego warto ten problem przeanalizować.
Przypadek 1 – niewłaściwa kwalifikacja do stosowania leków antyarytmicznych w AF
Mężczyzna, lat 68, po przebytym 6 lat temu zawale ściany dolnej z migotaniem przedsionków (atrial fibrillation, AF) rozpoznanym 4 lata wcześniej, zgłosił się do poradni kardiologicznej. Początkowo AF miało charakter napadowy, ale 12 miesięcy temu arytmia się utrwaliła. Prawidłowo wykonana kardiowersja elektryczna nie przywróciła rytmu zatokowego. Rok temu chory przebył epizod przemijających zaburzeń krążenia mózgowego (transient ischemic attack, TIA). Ostatnio objawy związane z arytmią występowały jedynie okresowo i nie zakłócały codziennej aktywności chorego, co odpowiadało klasie I/II w kwalifikacji EHRA, zgodnie z nową skalą zalecaną przez ESC. Pacjent był w I klasie wg NYHA i nie zgłaszał dolegliwości dławicowych. Czynność serca była niemiarowa i wynosiła ok. 80/min, a ciśnienie tętnicze (RR) 130/80 mm Hg. W EKG zarejestrowano AF z częstością rytmu komór ok. 75/min, cechy przebytego zawału ściany dolnej. W badaniu echokardiograficznym wymiar lewego przedsionka (LA) wynosił 47 mm, lewej komory (LV) 54/36 mm, a frakcję wyrzutową lewej komory (LVEF) oszacowano na 40%. Ponadto stwierdzono hipokinezę ściany dolnej i niedomykalność zastawki mitralnej I/II stopnia. Chory dotychczas otrzymywał warfarynę (większość wyników INR utrzymywała się w przedziale 2,0-3,0), kwas acetylosalicylowy (ASA) w dawce 75 mg/dobę, atorwastatynę 20 mg/dobę, bisoprolol 2,5 mg/dobę, propafenon 150 mg dwa razy na dobę.
Dotychczasowe niewłaściwe leczenie
- Stosowanie propafenonu u chorego po zawale mięśnia sercowego. Od czasów badania CAST leki antyarytmiczne klasy Ic są przeciwwskazane w tej grupie chorych ze względu na zwiększone ryzyko zgonu, w tym zgonu nagłego [5].
- Stosowanie propafenonu u chorego z utrwalonym AF. Lek ten w żadnej grupie chorych nie jest zalecany dla kontroli częstości rytmu komór [3]. Warto też zwrócić uwagę, że ze względu na właściwości farmakokinetyczne leku należy go stosować 3 razy dziennie. W Polsce preparat o przedłużonym działaniu nie jest dostępny.
- Jest to typowy pacjent ze stabilną chorobą wieńcową (bez dławicy, ostry zespół wieńcowy wystąpił ponad rok wcześniej) i dlatego nie ma u niego wskazań do stosowania leczenia skojarzonego warfaryną i ASA, a jedynie warfaryną [3]. Dołączenie ASA do doustnych antykoagulantów istotnie zwiększa ryzyko powikłań krwotocznych.
Przypadek 2 – niezastosowanie leczenia przeciwkrzepliwego w AF
Kobieta, lat 66, z cukrzycą typu 2 została skierowana do poradni kardiologicznej z powodu napadowego migotania przedsionków. Epizody arytmii występują od roku, pojawiają się co 2-4 tygodnie i trwają do kilku godzin. Towarzyszą im istotne objawy zaburzające codzienną aktywność (klasa III wg EHRA). Dotychczas, oprócz leczenia hipoglikemizującego, pacjentka otrzymywała kwas acetylosalicylowy w dawce 150 mg/dobę i metoprolol 25 mg 2 razy na dobę z ograniczonym efektem. W dniach, w których nie występują napady AF, pacjentka ma poczucie pełnego zdrowia. Pacjentka była w I klasie wg NYHA i nie zgłaszała dolegliwości dławicowych. Czynność serca w czasie konsultacji była miarowa i wynosiła 70/min, a ciśnienie 135/85 mm Hg. W EKG zarejestrowano rytm zatokowy miarowy – zapis w granicach normy. W badaniu echokardiograficznym jedynym odchyleniem od normy było niewielkie powiększenie lewego przedsionka (do 42 mm). Pacjentce zalecono ASA w dawce 100 mg/dobę, simwastatynę 20 mg/dobę, sotalol 80 mg dwa razy na dobę oraz kontynuację leczenia hipoglikemizującego. Dwa miesiące później chorą hospitalizowano z powodu udaru mózgu z dużym niedowładem prawostronnym i afazją. W EKG stwierdzono AF.
Niewłaściwe zalecenia konsultacji kardiologicznej
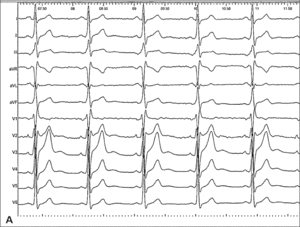
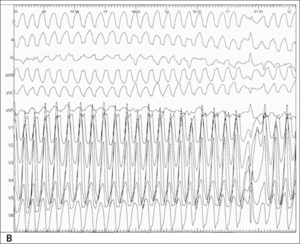
Rycina 1. [A] EKG wykonane w trakcie pierwszej hospitalizacji. Rozpoznano blok prawej odnogi pęczka Hisa. Pominięto objawy zespołu preekscytacji. [B] EKG zapisane w trakcie badania elektrofizjologicznego. Migotanie przedsionków z przewodzeniem do komór lewostronną drogą dodatkową. Bardzo krótkie odstępy RR 180-210 ms. Częstość zespołów QRS ok. 300/min.
U chorej obecne były następujące czynniki ryzyka powikłań zakrzepowo-zatorowych związanych z AF: płeć żeńska, wiek >65 lat i cukrzyca, co daje 3 punkty według skali CHA2DS2-VASc (tab. 1) [3,6,7]. Chora miała więc jednoznaczne wskazania do stosowania doustnych antykoagulantów. Zgodnie z wytycznymi ESC pacjenci z jednym tzw. dużym (dwupunktowym) lub co najmniej dwoma tzw. klinicznie istotnymi niedużymi (jednopunktowymi) czynnikami ryzyka są w grupie ryzyka udaru mózgu i przy braku przeciwwskazań zaleca się u nich stosowanie leczenia przeciwkrzepliwego (wskazanie klasy I, poziom dowodów A) [3]. Należy dodać, że u chorej ryzyko powikłań krwotocznych było małe – jedynie 1 punkt (wiek >65 lat) w skali HAS-BLED (tab. 2) [3,8,9].
Przypadek 3 – nierozpoznanie zespołu WPW
Mężczyzna, lat 43, z obciążającym wywiadem rodzinnym (ojciec przebył zawał mięśnia sercowego w wieku 55 lat) został przyjęty do szpitala w trybie nagłym po omdleniu. Przy przyjęciu pacjent był w stanie dobrym, nie zgłaszał dolegliwości. Czynność serca była miarowa i wynosiła 75/min, a RR 120/80 mm Hg. W EKG stwierdzono blok prawej odnogi pęczka Hisa (ryc. 1A). Dwukrotne oznaczenie na obecność troponiny było ujemne. W badaniu echokardiograficznym nie stwierdzono odchyleń od normy. Koronarografia wykazała niekrytyczne (do 20%) zmiany zwężające w prawej tętnicy wieńcowej. Rozpoznano ostry zespół wieńcowy i przy wypisie zalecono ASA w dawce 100 mg/dobę w połączeniu z klopidogrelem w dawce 75 mg/dobę przez 12 miesięcy, bisoprolol w dawce 5 mg/dobę i rosuwastatynę 10 mg/dobę.
Tydzień później doszło do kolejnego omdlenia, tym razem przebiegającego z urazem i złamaniem kości promieniowej. W EKG wysunięto podejrzenie zespołu Wolffa-Parkinsona-White’a (WPW). Po zaopatrzeniu kończyny pacjenta hospitalizowano na oddziale kardiologicznym z pracownią elektrofizjologii. Następnego dnia wykonano badanie elektrofizjologiczne, potwierdzając istnienie lewostronnej drogi dodatkowej. W trakcie zabiegu wystąpił ortodromowy częstoskurcz przedsionkowo-komorowy (AVRT) przekształcający się w AF ze znaczną tachyarytmią wynikającą z przewodzenia do komór szlakiem dodatkowym o krótkiej refrakcji (ryc. 1B). Konieczne zatem było wykonanie śródzabiegowo kardiowersji elektrycznej. Ablacja skutecznie wyeliminowała drogę dodatkową.
Niewłaściwe postępowanie na pierwszym oddziale kardiologicznym
- Podstawowym błędem w postępowaniu u tego chorego była niewłaściwa ocena zapisu EKG. W przypadku lewostronnej drogi dodatkowej cechy preekscytacji mogą być dyskretne, ponieważ przewodzenie przez łącze przedsionkowo-komorowe jest sprawne, a czas przewodzenia śródprzedsionkowego do ujścia szlaku dodatkowego względnie długi. Nie wyklucza to jednak zagrożenia życia pacjenta, które zależy od czasu trwania refrakcji drogi dodatkowej, a ta może być krótka.
- Kolejną, niestety dość częstą pomyłką, było rozpoznanie ostrego zespołu wieńcowego z wszelkimi konsekwencjami diagnostyki inwazyjnej i zaleconej terapii z podwójnym leczeniem przeciwpłytkowym.
Wskazania do wykonania ablacji w zespole WPW są bardzo szerokie i dotyczą przede wszystkim pacjentów z AF i tachyarytmią związaną z drogą dodatkową (jak w przypadku tego pacjenta) i chorych z AVRT zarówno źle, jak i dobrze tolerowanym (klasa zaleceń I) [1,10]. Wykonanie ablacji jest także uzasadnione u chorych z rzadkimi epizodami AVRT i u osób bez objawów, ale wykonujących szczególny zawód lub mających szczególne hobby (np. u pilotów, alpinistów itp.). U młodych bezobjawowych pacjentów z przetrwałą w zapisach EKG preekscytacją (także w teście wysiłkowym) należy rozważyć badanie elektrofizjologiczne, a w razie stwierdzenia krótkiej refrakcji drogi dodatkowej wykonanie ablacji [11].