Nie przejdzie bez echa
Bezbólowe rozwarstwienie aorty piersiowej
lek. Olga Sitnicka1
dr hab. n. med. Beata Zaborska1
dr n. med. Ewa Pilichowska-Paszkiet1
dr n. med. Grzegorz Makowicz2
prof. dr hab. n. med. Olga Trojnarska3
- Jak często zdarza się bezbólowe rozwarstwienie aorty piersiowej?
- Obraz kliniczny i możliwe powikłania
- Opis przypadku z własnej praktyki
Rozwarstwienie aorty wstępującej jest stanem bezpośredniego zagrożenia życia, wymagającym szybkiej diagnostyki oraz pilnego leczenia chirurgicznego. Manifestacja tej patologii może być różnorodna, w zależności od rozległości procesu i zajętych struktur. Definicją rozwarstwienia aorty, często w obrębie tętniaka, oraz podstawą rozpoznania jest obecność odwarstwionej błony wewnętrznej (intimomedial flap) w świetle naczynia, dzielącej je na światło prawdziwe i fałszywe. Diagnostyka obrazowa opiera się na echokardiografii przezklatkowej (TTE – transthoracic echocardiography) i przezprzełykowej (TEE – transesophageal echocardiography), a także tomografii komputerowej (TK) i niekiedy rezonansie magnetycznym (MR). W TTE i/lub TEE kluczowe jest uwidocznienie takich cech, jak: oscylacja odwarstwionej błony, jej ruch niezależny od ruchu ścian aorty oraz obecność w więcej niż jednej projekcji pozwalającej na odróżnienie od artefaktów. Główny cel TTE stanowi rozpoznanie powikłań (objawów pośrednich rozwarstwienia): niedomykalności aortalnej, obecności płynu w osierdziu lub opłucnej, zaburzeń kurczliwości miokardium w następstwie zaburzeń przepływu wieńcowego1,2.
Chociaż zwykliśmy (i słusznie) łączyć wystąpienie rozwarstwienia aorty z silnym bólem w klatce piersiowej, okazuje się, że bezbólowy przebieg choroby również jest możliwy. Co oczywiste, wiąże się z utrudnieniem diagnostyki i naprawdę Nie przejdzie bez echa. Prowadzi do opóźnienia leczenia zabiegowego, pogarszając rokowanie, a częstość błędów diagnostycznych przy wstępnej ocenie rozwarstwienia aorty wstępującej szacuje się aż na 38% wszystkich przypadków3.
Bezbólowe rozwarstwienie aorty jest stosunkowo rzadką, jednak niekazuistyczną, postacią schorzenia. Stanowi 6,4% wszystkich rozwarstwień aorty i częściej występuje w rozwarstwieniu aorty typu A4. Chorzy są starsi, obciążeni cukrzycą, wywiadem operacji kardiochirurgicznej lub poszerzenia aorty w większym stopniu niż w postaci choroby przebiegającej z bólem. Pacjenci z bezbólowym rozwarstwieniem aorty są bardziej narażeni na wystąpienie powikłań, takich jak niewydolność serca, udar mózgu czy omdlenie. Ta obserwacja znajduje potwierdzenie w rejestrze IRAD (International Registry of Acute Aortic Dissection), przedstawiającym częstość objawów bezbólowego rozwarstwienia aorty: omdlenie (33,9%), świeże ubytki neurologiczne (23,7%), udar mózgu, zastoinowa niewydolność serca (19,7%), śpiączka, niedokrwienie rdzenia kręgowego (17,0%), ostra niewydolność nerek (13,6%), zawał serca (7,1%) oraz niedokrwienie i martwica krezki jelit (6,8%)4.
Niedokrwienie mięśnia sercowego lub zawał serca stanowią istotne, a niekiedy fatalne, powikłania. Mogą wynikać z ucisku ujść tętnic wieńcowych lub propagacji rozwarstwienia do tętnic wieńcowych5. Niedokrwienie mięśnia sercowego może być również wtórne do wstrząsu, hipotensji i ostrej niedomykalności aortalnej. Efektem opisanych powikłań jest wyższa śmiertelność w grupie z przebiegiem bezbólowym rozwarstwienia w porównaniu z postacią z bólem w klatce piersiowej.
Poniżej przedstawiamy przypadek chorego z ostrym rozwarstwieniem aorty wstępującej, przebiegającym bez typowych objawów.
Opis przypadku
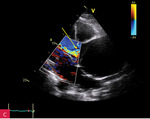
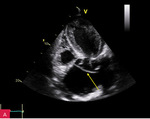
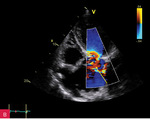
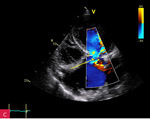
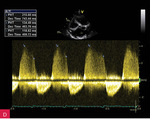
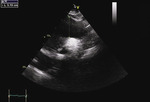
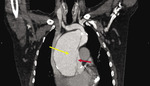
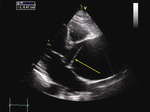
Pacjent 66-letni z nadciśnieniem tętniczym został przyjęty do szpitala z powodu owrzodzeń podudzi wymagających nekrezektomii. Poza osłabieniem kończyn dolnych nie zgłaszał innych dolegliwości. Ciśnienie tętnicze było symetryczne 140/85 mmHg, czynność serca niemiarowa ok. 120/min, z potwierdzonym w badaniu elektrokardiograficznym nowo rozpoznanym migotaniem przedsionków. W badaniu przedmiotowym stwierdzono głośny szmer rozkurczowy w rzucie zastawki aortalnej. W badaniach laboratoryjnych wykonanych przy przyjęciu odnotowano leukocytozę z neutrofilią, podwyższenie wykładników stanu zapalnego (białko ostrej fazy [CRP – C-reactive protein] 200 mg/l [norma do 5 mg/l], prokalcytonina 0,61 ng/ml [norma do 0,01 ng/ml]), parametry niewydolności nerek (kreatynina 2,98 mg/dl [norma do 1,3 mg/dl], przesączanie kłębuszkowe wg MDRD [modification of diet in renal disease] 23 ml/min/1,73 m2), hiponatremię, cechy kwasicy oddechowej. W RTG klatki piersiowej uwidoczniono znacznie powiększone serce, szeroki zarys lewej wnęki i śródpiersia górnego. W TTE zobrazowano ogromnego tętniaka aorty wstępującej (85 mm) (ryc. 1), z widoczną odwarstwioną błoną wewnętrzną ściany aorty (ryc. 1-4), poszerzony łuk aorty (52 mm) (ryc. 5), nieposzerzoną aortę zstępującą. Ponadto uwidoczniono trójpłatkową zastawkę aortalną z dużą niedomykalnością aortalną (ryc. 3C; 4C) (fala zwrotna o talii 10 mm, krótki czas półtrwania gradientu ciśnień – PHT [pressure half-time] – ryc. 4D, holodiastoliczny przepływ wsteczny w aorcie zstępującej). W badaniu dopplerowskim znakowanym kolorem zarejestrowano przepływ w świetle prawdziwym (ryc. 3B; 4B). Czynność skurczowa lewej komory była globalnie upośledzona z obniżeniem frakcji wyrzutowej (EF – ejection fraction) do 38%. W TK klatki piersiowej (ryc. 6, 7) potwierdzono rozwarstwienie aorty wstępującej typu Stanford A, rozpoczynające się nad opuszką aorty, sięgające do łuku aorty, do miejsc odejścia tętnic dogłowowych. Prawa tętnica wieńcowa odchodziła z kanału prawdziwego, ale była istotnie uciśnięta pomiędzy tętniakiem aorty a ścianą prawej komory.
Rycina 1. Olbrzymie poszerzenie (85 mm) aorty wstępującej z widoczną odwarstwioną błoną wewnętrzną w opuszce aorty (strzałka)
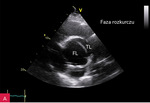
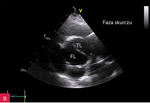
Rycina 2A, B. Rozwarstwienie aorty wstępującej widoczne w projekcji przymostkowej w osi krótkiej (SAX). Poszerzenie światła rzekomego w rozkurczu (A) i światła prawdziwego w skurczu lewej komory (B)
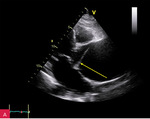
Rycina 3A-C. Rozwarstwienie aorty wstępującej w projekcji przymostkowej w osi długiej (LAX): echo odwarstwionej błony wewnętrznej w opuszce (A), w badaniu dopplerowskim znakowanym kolorem przepływ w świetle prawdziwym (B) oraz fala zwrotna aortalna (C)
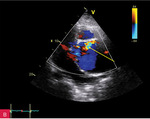
Rycina 4A-D. Rozwarstwienie aorty wstępującej w projekcji 5-jamowej: echo odwarstwionej błony wewnętrznej w opuszce (A), w badaniu dopplerowskim znakowanym kolorem przepływ w świetle prawdziwym i turbulencja w skurczu w drodze odpływu lewej komory (B) oraz fala zwrotna aortalna (C), w badaniu dopplerem ciągłym CW pomiar czasu półtrwania gradientu ciśnień (PHT) – parametry charakterystyczne dla dużej niedomykalności (D)