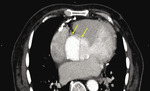
Rycina 7. Wielorzędowa tomografia komputerowa, projekcja skośna, rekonstrukcja MIP (projekcja największych natężeń) tętniaka aorty i prawej tętnicy wieńcowej. Uciśnięta prawa tętnica wieńcowa pomiędzy aortą a ścianą prawej komory (strzałki)
Pacjent został zakwalifikowany do zabiegu kardiochirurgicznego, który nie odbył się z uwagi na brak zgody chorego. W piątej dobie hospitalizacji doszło do uniesienia odcinka ST nad ścianą dolną w elektrokardiogramie oraz szybkiego wzrostu stężenia troponin sercowych o wysokiej czułości. W kolejnym TTE stwierdzono pogorszenie funkcji skurczowej lewej komory w zakresie ściany dolnej oraz przegrody międzykomorowej (akineza podstawnego, hipokineza środkowego segmentu ściany dolnej, akineza segmentu dolnoprzegrodowego) z obniżeniem EF do 35% oraz upośledzeniem funkcji skurczowej prawej komory (TAPSE [tricuspid annular plane systolic excursion; amplituda skurczowego ruchu pierścienia zastawki trójdzielnej] 12 mm). Rozpoznano zawał mięśnia dolnej ściany serca i kontynuowano leczenie zachowawcze. W ciągu następnych kilku dni stan pacjenta pogorszył się, doszło do wstrząsu kardiogennego i dysfunkcji wielonarządowej zakończonej zgonem.
Omówienie
U przedstawionego pacjenta nie stwierdzono typowych objawów klinicznych – bólu w obrębie klatki piersiowej i pleców, omdlenia, deficytu tętna lub istotnych objawów neurologicznych. Spośród wyników badań dodatkowych wykonanych przy przyjęciu zwraca uwagę poszerzenie śródpiersia uwidocznione w RTG klatki piersiowej. Może ono wskazywać na konieczność rozszerzenia diagnostyki. Równocześnie należy jednak pamiętać, że brak poszerzenia śródpiersia nie wyklucza ostrego zespołu aortalnego. Nieobecność tego objawu opisano u ponad 20% pacjentów z rozwarstwieniem aorty6. Większość przypadków bezbólowego rozwarstwienia aorty przebiega z niespecyficznymi zmianami w EKG, tak jak u przedstawionego chorego, ale aż u 31% pacjentów nie stwierdza się uchwytnych odchyleń w EKG4.
W zaprezentowanej przez nas sytuacji klinicznej postawienie rozpoznania wynikało z przeprowadzonego badania echokardiograficznego, jednak nie można uznać go za przypadkowe, ponieważ jego celem było wyjaśnienie przyczyny szmeru rozkurczowego w polu osłuchiwania zastawki aortalnej. Różnicowania światła prawdziwego i fałszywego aorty nie dokonuje się na podstawie wielkości światła, ale zmiany wielkości w trakcie cyklu serca – światło prawdziwe poszerza się w fazie skurczu (ryc. 2). W tym przypadku światło prawdziwe było wąskie, uciśnięte przez światło fałszywe. Analizując parametry niedomykalności aortalnej, należy pamiętać, że w ostrej niedomykalności dochodzi do mocniej zaznaczonego skrócenia PHT.
Pojawia się pytanie, jak sklasyfikować rozwarstwienie aorty, które przebiega bez nagłego charakteru dolegliwości i typowego bólu. Biorąc pod uwagę niewielki obszar rozwarstwienia od opuszki aorty do łuku aorty w TK, cechy ostrej niedomykalności aortalnej bez powiększenia lewej komory, szybki rozwój powikłań, w tym niestabilność hemodynamiczną prowadzącą do zgonu, uzasadnione jest traktowanie rozwarstwienia jako ostrego, mimo początkowego dobrego stanu chorego i skąpoobjawowości. Pomocne może być rozważenie obecności charakterystycznych cech przewlekłego rozwarstwienia aorty opisywanych w TK: pogrubiałego, nieruchomego płata błony wewnętrznej, skrzepliny w kanale fałszywym lub tętniaków aorty piersiowej wtórnych do przewlekłego rozwarstwienia. Żadnej z tych cech nie stwierdzono w przedstawionym przypadku.
Niedokrwienie mięśnia sercowego lub zawał serca występują u 10-15% pacjentów z rozwarstwieniem aorty. Mogą wynikać z ucisku ujść tętnic wieńcowych lub propagacji rozwarstwienia do tętnic wieńcowych5. Niedokrwienie mięśnia sercowego może być również wtórne do wstrząsu, hipotensji i ostrej niedomykalności aortalnej. W opisanym przypadku zajęcie prawej tętnicy wieńcowej nie wynikało z rozwarstwienia tętnicy wieńcowej, lecz z jej ucisku przez prawą komorę i tętniak.
Warto podkreślić skrajnie duży wymiar poszerzonej aorty w przedstawionym przypadku. Wskazaniem do planowej resekcji tętniaka aorty jest kryterium 55 mm, ponieważ przy wielkości powyżej 60 mm zwiększa się ryzyko powikłań aortalnych7. Opisany pacjent nigdy nie skarżył się na żadne objawy, co znacznie utrudniło diagnozę. Nieoperowane przypadki rozwarstwienia aorty wstępującej wiążą się ze śmiertelnością wynoszącą 50% w ciągu pierwszych 48 godzin i 90% w ciągu 3 miesięcy8.
Podsumowanie
- Bezbólowe rozwarstwienie aorty, bez typowych objawów i czynników ryzyka, pozostaje ogromnym wyzwaniem klinicznym, wymagającym wzmożonej czujności.
- Brak bólu, który jest typowym objawem rozwarstwienia, prowadzi do opóźnionej diagnostyki i wzrostu ryzyka zgonu.
- Echokardiografia odgrywa kluczową rolę nie tylko w szybkim postawieniu rozpoznania, lecz także w stratyfikacji ryzyka, ocenie rozległości choroby oraz powikłań.