Sympozjum: zaburzenia snu
Zaburzenia snu a choroby neurologiczne
Kirstie Anderson
Sen był opisywany jako coś, co wywodzi się z mózgu, jest dla mózgu i pojawia się poprzez mózg.1 Obecnie sen i czuwanie rozumie się jako wzajemnie w siebie przechodzące stany mózgu precyzyjnie zdefiniowane według kryteriów elektrofizjologicznych. Nadrzędny, 24-godzinny (okołodobowy) rytm jest regulowany przez jądro nadskrzyżowaniowe (n. suprachiasmaticus), umiejscowione głęboko w obrębie podwzgórza. Ta niewielka populacja komórek spełnia rolę centralnego zegara naszego organizmu i reguluje wzorce naszej nocnej i dziennej aktywności.
W warunkach pracy na oddziale szpitalnym problemy ze snem łatwo przeoczyć, a zaburzenia snu i czuwania oraz rytmu okołodobowego występują w wielu chorobach somatycznych i neurologicznych. W artykule przedstawiono aktualną wiedzę na temat zaburzeń snu w chorobach neurologicznych oraz omówiono sytuacje, w których lekarz niezajmujący się na co dzień tymi zagadnieniami powinien skierować pacjenta do ośrodka specjalizującego się w zaburzeniach snu.
Choroba Parkinsona
W 1817 r. James Parkinson opisał postępującą neurologiczną chorobę, nazwaną później jego imieniem, charakteryzującą się sztywnością mięśni, spowolnieniem ruchowym oraz drżeniem kończyn. W ostatnich dziesięciu latach wiele uwagi poświęcono pozaruchowym objawom choroby Parkinsona. W jej przebiegu często występują zaburzenia snu, depresja oraz zaburzenia funkcji poznawczych i nierzadko uważa się, że objawy te w większym stopniu przyczyniają się do upośledzenia funkcjonowania pacjenta niż zaburzenia ruchowe.2 Zaburzenia snu są prawie powszechne w zaawansowanym stadium choroby, a niektóre objawy związane ze snem mogą wyprzedzać pojawienie się zaburzeń ruchowych.
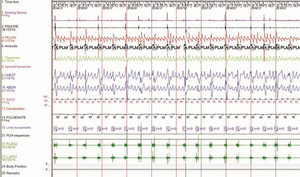
Carlos Schenck jako pierwszy opisał grupę pacjentów z – jak się początkowo wydawało – idiopatycznymi zaburzeniami zachowania podczas fazy REM (RBD – rapid eye movement sleep behaviour disorder) (ryc. 1), u których obserwowano w późniejszym czasie pojawianie się różnych zespołów parkinsonowskich, m.in. otępienia z ciałami Lewy’ego, choroby Parkinsona lub zaniku wieloukładowego.3
Rycina 1. Trzydziestosekundowy zapis polisomnograficzny przedstawiający zmiany w przebiegu zaburzeń zachowania podczas fazy REM
Zespół zaburzeń zachowania podczas fazy REM występuje u około 0,5% mężczyzn w starszym wieku. Chorzy odgrywają w czasie snu bardzo realistyczne i agresywne marzenia senne, co może doprowadzić do obrażeń samych pacjentów lub śpiących z nimi osób. Zespół ten często można skutecznie leczyć za pomocą długodziałających leków nasennych, np. klonazepamu. Obecnie wiadomo, że u pacjenta zgłaszającego się do ośrodka medycyny snu z powodu zaburzeń zachowania podczas fazy REM z 50% prawdopodobieństwem w ciągu następnych pięciu lat rozwinie się zespół parkinsonowski. Z drugiej strony, u 40% osób z chorobą Parkinsona i u 95% z zanikiem wieloukładowym w wywiadzie występują zaburzenia zachowania w fazie REM.
Zwracano uwagę także na senność dzienną u pacjentów z chorobą Parkinsona, zwłaszcza po pojawieniu się nowych leków z grupy agonistów receptora dopaminergicznego i doniesieniach o „atakach snu” (sleep attacks) wśród pacjentów przyjmujących te leki.4 Rozpoczynając leczenie agonistami receptora dopaminergicznego, należy ostrzec pacjentów z chorobą Parkinsona przed możliwością występowania nadmiernej senności dziennej. Mogą jej towarzyszyć nasilony zespół zaburzeń zachowania podczas fazy REM, nykturia, ból nocny związany z unieruchomieniem ciała, bradykinezja, epizody bezdechu podczas snu oraz zespół niespokojnych nóg – wszystkie te zaburzenia były opisywane jako powiązane z chorobą Parkinsona (ryc. 2).4
Pojawiające się wcześnie i nasilone zaburzenia snu mogą wiązać się z wczesnym rozwojem zaburzeń poznawczych. U każdego pacjenta z chorobą Parkinsona należy zebrać dokładny wywiad dotyczący snu i monitorować występowanie jego zaburzeń. W Wielkiej Brytanii choroba Parkinsona znajduje się na liście schorzeń, które należy zgłaszać do władz odpowiedzialnych za wydawanie prawa jazdy (Driver and Vehicle Licensing Authority); lekarz musi przy tym dokładnie opisać i ocenić poziom senności dziennej. Według niedawno opublikowanych badań pacjenci z chorobą Parkinsona mało wiarygodnie oceniają własną zdolność do bezpiecznego kierowania pojazdami mechanicznymi.5
Padaczka
Wielu pacjentów z padaczką ma napady w ciągu nocy. U części z nich, zwłaszcza z padaczką płata czołowego, pojawiają się one wyłącznie w nocy. Istnieje wzajemna zależność pomiędzy snem a napadami padaczkowymi. Zaburzenia snu zwiększają prawdopodobieństwo wystąpienia napadu, zwłaszcza u pacjentów z idiopatyczną padaczką uogólnioną. Wykazano również, że krótki złożony napad częściowy, występujący we wczesnych godzinach nocnych, prowadzi do głębokich zaburzeń architektury snu i zmniejsza jego wydajność; wielu pacjentów z napadami nocnymi skarży się na senność dzienną – można jednak zaobserwować poprawę, jeśli dzięki odpowiedniej farmakoterapii uda się osiągnąć kontrolę napadów.6 Prawdopodobieństwo wystąpienia napadów padaczkowych jest większe w płytszych stadiach snu nie-REM niż w czasie fazy REM. Napady czołowe są krótkie, gwałtowne, mogą być częściowo przez niego zapamiętywane i występować kilkakrotnie w ciągu nocy. Z tego względu można je pomylić z zaburzeniami zachowania w fazie snu REM, aczkolwiek w przypadku napadów pochodzących z płatów czołowych pacjent nie pamięta treści snów. W przypadku wątpliwości wskazane jest wykonanie całonocnej wideopolisomnografii w celu ustalenia jednoznacznego rozpoznania.
Kluczowe zagadnienia
• Wielu chorobom neurologicznym towarzyszą zaburzenia snu o charakterystycznym wzorcu.
• Zaburzenia zachowania w czasie fazy REM mogą poprzedzać wystąpienie choroby Parkinsona, czasem o wiele lat, a prawie u każdego pacjenta w umiarkowanej lub zaawansowanej fazie choroby Parkinsona stwierdza się zaburzenia snu.
• Zmęczenie jest częstym i istotnym objawem u pacjentów z niealkoholowym stłuszczeniem wątroby.
• Nocne napady padaczkowe mogą w istotnym stopniu zaburzać sen i prowadzić do senności dziennej. Epizody bezdechu podczas snu mogą nasilać napady padaczkowe i często współwystępują z ciężkimi zespołami padaczkowymi.
• Pacjenci z chorobą Alzheimera często mają zaburzenia rytmu okołodobowego, określane jako zespół zachodzącego słońca (sundowning). Pomocne może być wprowadzenie regularnego rytmu snu i czuwania oraz terapia jasnym światłem.
• Postępujące choroby nerwowo-mięśniowe mogą prowadzić do nocnej hipowentylacji. Jej wczesne rozpoznanie i leczenie może istotnie poprawić jakość życia.
Wiele leków przeciwpadaczkowych powoduje przyrost masy ciała i sedację. Istnieje również związek między obturacyjnym bezdechem podczas snu a ciężką padaczką. W jednym z badań niemal 30% pacjentów oczekujących na chirurgiczne leczenie padaczki cierpiało z powodu umiarkowanego lub ciężkiego obturacyjnego bezdechu podczas snu.7 Należy pamiętać o tej poddającej się leczeniu przyczynie senności dziennej, która może być pomylona z działaniami niepożądanymi leków przeciwdrgawkowych.
Otępienie
Zaburzenia snu są jedną z najczęstszych przyczyn kierowania pacjentów w wieku podeszłym z otępieniem do instytucji opiekuńczych. Od 25% do 50% starszych osób z zespołami otępiennymi w pewnym stadium choroby cierpi z powodu nasilonego nocnego niepokoju,8 często określanego jako zespół zachodzącego słońca (sundowning). Monitorowanie aktywności (aktygrafia) u pacjentów z chorobą Alzheimera9 lub innymi zespołami otępiennymi potwierdziło obecność głębokich zaburzeń rytmu okołodobowego u chorych z umiarkowanym lub ciężkim otępieniem, niezależnie od tego, czy pacjent przebywał w domu, czy w ośrodku opiekuńczym. Przeprowadzone niedawno duże badanie kliniczne nad zastosowaniem terapii intensywnym światłem i melatoniną u pacjentów przebywających w ośrodkach opiekuńczych udowodniło, że terapia samym światłem oraz terapia światłem w połączeniu ze stosowaniem melatoniny prowadzi do poprawy dziennego funkcjonowania pacjentów.10
Pląsawica Huntingtona
U pacjentów z pląsawicą Huntingtona stwierdza się znaczną fragmentację snu, wzrost liczby okresowych ruchów kończyn, epizody bezdechu podczas snu oraz senność w ciągu dnia.4