Mimo że u pacjentów chorych na AIDS płucna postać kryptokokozy jest rzadziej rozpoznawana niż zapalenie opon mózgowo-rdzeniowych, to właśnie układ oddechowy stanowi wrota zakażenia. Kryptokokowe zapalenie płuc może przybierać zarówno formę bezobjawową, jak i objawową, z oznakami rozsiewu lub bez nich. Nie wyjaśniono, czy rozsiew choroby oznacza progresję, czy wznowę choroby płuc, ponieważ u wielu pacjentów w momencie rozpoznawania choroby rozsianej nie udaje się wykazać zajęcia płuc.
Diagnostyka
Potwierdzenie rozpoznania uzyskuje się w wyniku izolacji grzyba z jałowych okolic ciała, tzn. z preparatu histopatologicznego, lub wykrycia kryptokokowego antygenu otoczkowego. Obecność tego antygenu w surowicy potwierdza zazwyczaj rozpoznanie choroby układowej i koreluje z zakażeniem patogennym grzybem. W zlokalizowanym zakażeniu kryptokokowym, takim jak kryptokokoza płucna bez zajęcia węzłów chłonnych, zazwyczaj nie wykrywa się kryptokokowego antygenu otoczkowego, natomiast jego identyfikacja jednoznacznie wskazuje na postać rozsianą. Wykrywany w płynie mózgowo-rdzeniowym kryptokokowy antygen otoczkowy jest produkowany przez patogenne drożdże miejscowo, w przestrzeni podpajęczynówkowej. Jego obecność w tej lokalizacji nie oznacza ani czynnego, ani biernego rozsiewu zakażenia z surowicy do ośrodkowego układu nerwowego. Wykrywanie kryptokokowego antygenu otoczkowego w płynie mózgowo-rdzeniowym i w surowicy cechuje się 95% czułością i swoistością w rozpoznawaniu inwazyjnego zakażenia kryptokokiem.
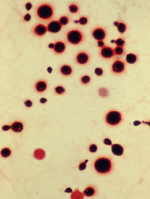
Rycina 4. Barwienie tuszem indyjskim uwidaczniające otoczkę polisacharydową daje wynik pozytywny u 50% osób bez AIDS i u >80% pacjentów chorujących na AIDS
Barwienie tuszem indyjskim wykrywające otoczkę polisacharydową daje wynik pozytywny w badaniu bezpośrednim płynu mózgowo-rdzeniowego u ok. 50% pacjentów z kryptokokowym zapaleniem opon mózgowo-rdzeniowym, a u chorych na AIDS wartość ta przekracza 80% (ryc. 4). Drożdże otoczkowe można zidentyfikować za pomocą barwienia błękitem alcjanowym, mucykarminem lub srebrem metodą Gömöriego. Inne sposoby barwienia, np. metoda Fontana–Massona czy odczyn PAS, pozwalają wykryć komórki grzyba, lecz nie są swoiste dla kryptokoka.17
Postępowanie
Sposób leczenia chorych na AIDS z kryptokokowym zapaleniem opon mózgowo-rdzeniowych ustalono na podstawie wyników badania klinicznego Mycology Study Group/AIDS Clinical Trial Group. Leczenie konsolidacyjne polega na dożylnym podawaniu przez dwa tygodnie amfoterycyny B (0,7 mg/kg/24h) w skojarzeniu z flucytozyną (100 mg/kg/dobę), a następnie flukonazolu doustnie (400 mg/24h) przez osiem tygodni. W leczeniu podtrzymującym stosuje się flukonazol w dawce 200 mg/24h.18
Częstość nawrotów kryptokokowego zapalenia opon mózgowo-rdzeniowych wynosi 15-25% u pacjentów bez AIDS oraz niespełna 50% u chorych na AIDS. Przed wprowadzeniem intensywnej terapii antyretrowirusowej pacjenci z kryptokokowym zapaleniem opon mózgowo-rdzeniowych w przebiegu AIDS musieli stosować przewlekłe leczenie immunosupresyjne przez całe życie. Dwa tygodnie po rozpoczęciu terapii należy powtórzyć nakłucia lędźwiowe; badanie to trzeba także rozważyć po zakończeniu leczenia oraz w każdym przypadku klinicznego podejrzenia nawrotu choroby. Pleocytoza w płynie mózgowo-rdzeniowym może utrzymywać się nawet do 6 miesięcy po wyleczeniu. U większości pacjentów wyniki badań płynu rdzeniowo-mózgowego powinny wrócić do normy w ciągu roku od zakończenia leczenia.
U >50% pacjentów obserwuje się podwyższone ciśnienie wewnątrzczaszkowe, które może wikłać leczenie. Podczas wykonywania nakłucia lędźwiowego zawsze należy oznaczyć wartość ciśnienia płynu mózgowo-rdzeniowego. Jeśli przekracza ono 20 cm słupa wody, nakłucia należy powtarzać codziennie, aż do uzyskania spadku ciśnienia poniżej tej wartości. Czasami zachodzi konieczność wprowadzenia drenu lędźwiowego.
Rekomendacje US Public Health Service/Infectious Diseases Society of America zalecają przerwanie profilaktyki drugorzędowej u pacjentów, którzy:
- zakończyli powodzeniem pierwotne leczenie kryptokokozy,
- nie wykazują objawów kryptokokozy,
- podczas terapii antyretrowirusowej uzyskali trwały wzrost (>6 miesięcy) stężenia limfocytów CD4 do wartości przekraczającej 100-200 komórek/µl.
Leczenie profilaktyczne należy włączyć ponownie, jeśli stężenie limfocytów CD4 spadnie <100-200 komórek/µl.19