III Kongres Akademii po Dyplomie Okulistyka już w ten piątek! Kup bilet i dołącz do ekspertów podczas Siatkówka Meeting! Sprawdź >
Rehabilitacja neurologiczna
Dysfagia neurogenna
Marika Litwin
Wprowadzenie
Dysfagię definiuje się jako zaburzenia w przyjmowaniu, rozdrabnianiu i transportowaniu pokarmów z jamy ustnej do żołądka. Zaburzenia te mogą mieć różny charakter i nasilenie w zależności od etiologii i rozległości patologii.1,2 Dysfunkcje połykania towarzyszą wielu chorobom neurologicznym, często stanowiąc poważne zagrożenie ze względu na ryzyko aspiracji pokarmu do dróg oddechowych, prowadzące do powikłania w postaci nawracającego zapalenia płuc. W wielu przypadkach możliwa jest terapia lub odpowiednie kompensowanie zaburzeń połykania, wymaga to jednak wnikliwej diagnozy w celu ustalenia przyczyny, rodzaju i głębokości deficytu.3,4 Zarówno rozpoznanie, jak i postępowanie terapeutyczne angażuje interdyscyplinarny zespół specjalistów wielu dziedzin medycyny, m.in. neurologów, laryngologów, gastrologów, chirurgów, radiologów, onkologów oraz dyscyplin pokrewnych, np. neurologopedów, fizjoterapeutów i dietetyków.
Fizjologia połykania
Połykanie jest czynnością półautomatyczną. Początkowo przebiega pod świadomą kontrolą (rozdrabnianie pokarmu i tworzenie kęsa), dalsze etapy związane z transportem utworzonego kęsa zachodzą automatycznie.3,4 Proces połykania podzielić można na 3 etapy (tab. 1). Długość trwania poszczególnych etapów połykania zależy głównie od rodzaju pokarmu, nawilżenia błon śluzowych oraz sprawności mięśni biorących udział w akcie połykania. Płyny połykane są najszybciej (z pominięciem etapu przygotowawczego), natomiast twarde, stałe pokarmy wymagają dłuższego przygotowania kęsa, więc przemieszczają się znacznie wolniej.1,2 Szacuje się, że średni czas trwania fazy ustnej właściwej wynosi mniej niż sekundę, gardłowej – również mniej niż sekundę, a przełykowej ok. 8-20 sekund. U osób starszych (po 65 roku życia) obserwuje się fizjologiczne wydłużenie czasu pasażu kęsa.4
Uwarunkowania neuroanatomiczne
Proces połykania zachodzi dzięki skoordynowanej pracy różnych struktur układu nerwowego, głównie:
- kory ruchowej (zakręt przedśrodkowy, dolna i wewnętrzna część przedniego wieczka),
- przedniej części wyspy,
- kory przedruchowej,
- dróg piramidowych,
- pnia mózgu (obszar jądra dwuznacznego i jadra pasma samotnego, gdzie znajdują się tzw. generatory wzorców ruchowych [pattern generators]),
- nerwów czaszkowych (V, VII, IX, X, XII).5
Dysfunkcje na poszczególnych piętrach układu nerwowego będą manifestować się odmiennymi zaburzeniami procesu połykania. Zasadniczo połykania nie uważa się za funkcję zlateralizowaną, jednak badania wykazują indywidualne preferencje u poszczególnych chorych co do dominującej dla połykania półkuli (niezależne od dominacji ręki).4 Na podstawie obserwacji klinicznych można stwierdzić częstsze i głębsze deficyty po uszkodzeniu prawej półkuli mózgu, przejawiające się zaburzeniami koordynacji i przebiegiem fazy gardłowej oraz aspiracją, natomiast uszkodzenia lewopółkulowe skutkują zazwyczaj zaburzeniami fazy oralnej o łagodniejszym przebiegu. Wykazano w badaniach z użyciem PET oraz przezczaszkowej stymulacji magnetycznej obszary korowej reprezentacji dla połykania w dolnych obszarach kory sensomotorycznej (wieczko czołowo-ciemieniowe).4
Zaburzenia połykania
W opisie objawów uwzględnia się etap połykania, na którym dochodzi do dysfunkcji. Zazwyczaj dzieli się dysfagie na ustno-gardłowe i przełykowe, co ma uzasadnienie również w diagnostyce i leczeniu. Najczęstszą przyczyną dysfagii ustno-gardłowych są choroby neurologiczne (rzadziej zmiany nowotworowe w obrębie głowy i szyi), natomiast dysfagia przełykowa wiąże się głównie z chorobami układu pokarmowego (o przyczynach strukturalnych, np. zachyłki przełyku, lub funkcjonalnych, jak refluks).4,6
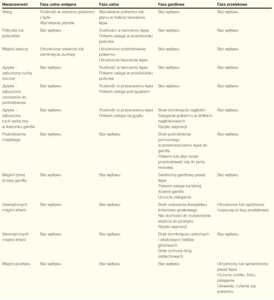
Dysfagie neurogenne przejawiają się na etapie ustnym połykania trudnościami w formowaniu kęsa, żuciu, domknięciu ust oraz transporcie kęsa w obrębie jamy ustnej. Często z powodu osłabienia lub niesprawności warg i policzka (policzków) resztki pokarmu zalegają w przedsionku policzka i jamy ustnej, a płyny wyciekają (wiąże się to z niedowładem nerwu twarzowego). Przy dysfunkcji nerwu trójdzielnego mogą dołączyć się zaburzenia żucia, a niedowład nerwu podjęzykowego (zwłaszcza obustronny) powoduje znaczne trudności w formowaniu i transporcie kęsa do jamy gardła.
Znacznie poważniejsze konsekwencje niosą zaburzenia fazy gardłowej, najczęściej jest to niedostateczna ochrona dróg oddechowych. Może wówczas dojść do aspiracji (przedostania się pokarmu lub płynu poniżej fałdów głosowych) do dróg oddechowych. Jeśli pokarm zalega na fałdach głosowych, w przedsionku krtani lub w zachyłkach gruszkowatych mówi się o penetracji. Natomiast aspiracja może wystąpić przed rozpoczęciem połykania, np. kiedy wskutek zaburzeń koordynacji oddechu i połykania drobiny pokarmu przedostaną się do krtani. W trakcie połykania do aspiracji dochodzi najczęściej wskutek niepełnego domknięcia nagłośni i braku uniesienia kompleksu krtaniowo-gnykowego oraz niedostatecznego otwarcia górnego zwieracza przełyku. Natomiast do aspiracji po połknięciu może dojść wskutek osłabienia napięcia tylnej ściany gardła (zalegające resztki pokarmowe przedostają się przy wdechu) lub braku zamknięcia górnego zwieracza przełyku. Aspiracja po przełknięciu może być skutkiem zaaspirowania wcześniej zalegających w przedsionku krtani drobin. Innym, rzadziej obserwowanym objawem są regurgitacje pokarmu do jamy nosowej spowodowane dysfunkcją podniebienia miękkiego. Jednak to aspiracja stanowi główne zagrożenie i jest często wymieniana jako przyczyna zapalenia płuc u chorych po udarach mózgu.4,7
Występowanie różnych objawów dysfagii w powiązaniu z niesprawnością narządów jamy ustnej, mięśni gardła i przełyku zebrano w tabeli 2.
Dysfagia w chorobach neurologicznych
Częstość występowania objawów dysfagii i ich nasilenie zależą od rodzaju pierwotnej patologii i dynamiki zdrowienia (np. początkowo po urazach czaszkowo-mózgowych 18% osób może być żywionych doustnie, po roku od incydentu już 94%)4,5,8 lub postępu choroby (występowanie dysfagii u chorych na stwardnienie zanikowe boczne (sclerosis lateralis amyotrophica, SLA) szacuje się początkowo na 25-48%, pod koniec choroby 100% chorych ma zaburzenia połykania).
Wiele chorób neurologicznych jest związanych z dysfagią. W ostrej fazie udaru mózgu dysfagię stwierdza się u ok. 50% chorych, w fazie przewlekłej u 25% (zwłaszcza w przebiegu udaru pnia mózgu 65% chorych ma objawy aspiracji). W idiopatycznej chorobie Parkinsona ok. 50% chorych zgłasza zaburzenia połykania, po ciężkich urazach czaszkowo-mózgowych ponad 70% (w ostrej fazie choroby), a w stwardnieniu rozsianym ok. 30-40% (co koreluje ze stopniem niesprawności). W początkowej fazie SLA dysfagię stwierdza się u ok. 25%, ale odsetek ten wzrasta w przebiegu choroby. W przebiegu zespołu Lamberta-Eatona dysfagie podaje 24-34% chorych, a 17% osób z miastenią podaje ją jako pierwszy objaw choroby (w przebiegu choroby występuje ona u ponad 50%). W neurologicznych stanach nagłych, takich jak krytyczny przełom polineuropatii czy przełom miasteniczny lub długotrwałe niedotlenienie dysfagię obserwuje się u 80% chorych. Ponadto bardzo częste objawy dysfagii opisywane są w takich chorobach, jak: postępujące porażenie nadjądrowe (progressive supranuclear palsy, PSP), zwyrodnienie wieloukładowe (multiple system atrophy, MSA), centralna mielinoliza mostu, czy zespół Guillaina-Barrego.8
W badaniach porównawczych9 wykazano silną zależność między występowaniem zaburzeń mowy o typie dysartrii a objawami dysfagii, np. 80% chorych z SLA miało objawy dyzartrii i dysfagii, 60% pacjentów z chorobą Parkinsona miało jednocześnie dyzartrię i dysfagię, a 68% chorych po udarze – objawy dyzartrii i dysfagii.