Retinopatia popromienna po napromienianiu oczodołu – opis przypadku
lek. Barbara Nowacka
prof. dr n. med. Wojciech Lubiński
Przebyte napromienianie głowy lub szyi może doprowadzić nawet do trwałego upośledzenia widzenia. Szczególnie wrażliwe na uszkodzenie są naczynia włosowate obszaru plamki. Leczenie jest trudne, ale włączenie go we wczesnym okresie retinopatii pozwala niekiedy zapobiec całkowitej utracie widzenia.
Opis przypadku
W 1992 r. 12-letnia pacjentka została poddana chemioterapii oraz miejscowej radioterapii oczodołu prawego z powodu mięśniakomięsaka prążkowanego (rhabdomyosarcoma) powieki górnej. Po zastosowanym leczeniu zmiana powieki górnej uległa całkowitej regresji, jednak widzenie niemal natychmiast pogorszyło się. Z powodu spadku ostrości wzroku do poziomu ruchów ręki przed okiem oraz rozwoju zaćmy całkowitej w 1997 r. u pacjentki przeprowadzono operację usunięcia zaćmy oka prawego z wszyciem sztucznej soczewki wewnątrzgałkowej. Rokowanie co do poprawy widzenia było niekorzystne z uwagi na duże prawdopodobieństwo retinopatii popromiennej, a zabieg miał jedynie służyć uzyskaniu wglądu w dno oka. Ponadto po około 10 latach zaczęły się pojawiać dolegliwości spowodowane zespołem suchego oka związane z postępującym zanikiem prawego gruczołu łzowego oraz niestabilnością filmu łzowego będącego wynikiem dysfunkcji gruczołów Meiboma w przebiegu bliznowacenia brzegów powiek po radioterapii.
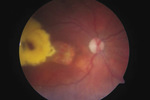
W 2008 r. pacjentka zgłosiła się do Kliniki Okulistyki Pomorskiego Uniwersytetu Medycznego w Szczecinie na badanie okulistyczne prowadzone w ramach działalności naukowej Studenckiego Koła Okulistycznego. W badaniu stwierdzono ostrość wzroku oka prawego (OP) 3/50 bokiem snp (z wywiadu na stałym poziomie od wielu lat), a oka lewego (OL) 0,9 cc -0,5 Dsph = 1,0. Ciśnienie wewnątrzgałkowe w obydwu oczach było prawidłowe. Z odchyleń od normy w przednim odcinku OP obserwowano przymglenie dolnej części rogówki z wrastającymi pojedynczymi naczyniami, będące następstwem wygojenia głębokiego owrzodzenia rogówki, które spowodowane było zaawansowanym zespołem suchego oka i niedomykalnością powiek w czasie snu. Poza tym sztuczna soczewka tylnokomorowa ufiksowana była prawidłowo, odnotowano również kapsulotomię tylną oraz fibrozę resztek przedniej i tylnej torby. W badaniu dna OP stwierdzono tarczę nerwu wzrokowego bladą, okrągłą, w poziomie dna, centralnie położony zanik siatkówkowo-naczyniówkowy o średnicy 1,5 DD oraz przylegające do niego od strony skroniowej duże skupisko wysięków twardych o średnicy 4 DD, zwężone naczynia tętnicze, siatkówkę jasnoróżową, przyłożoną (ryc. 1). W ciele szklistym zaobserwowano pojedyncze męty. Przedni odcinek oraz dno OL były prawidłowe. Pacjentka została skierowana do poradni przyklinicznej w celu dalszej obserwacji i ewentualnej diagnostyki.
Rozpoznanie retinopatii popromiennej zwykle nie stwarza problemu ze względu na radioterapię głowy lub szyi w wywiadzie. W diagnostyce różnicowej należy uwzględnić retinopatię cukrzycową, nadciśnieniową, sierpowatokrwinkową, po leczeniu interferonem oraz związaną z kolagenozami, białaczką lub niedokrwistością, a także zespół niedokrwienny oka, chorobę Coatsa, zakrzep żyły środkowej siatkówki lub jej gałęzi. Największe wyzwanie stanowią chorzy na cukrzycę, którzy zostali poddani radioterapii głowy lub szyi.
W maju 2011 r. ostrość wzroku omawianej pacjentki OP uległa pogorszeniu do ruchów ręki przed okiem, zgłaszała ona również obecność błysków oraz żółtej plamy przed okiem. Ciśnienie wewnątrzgałkowe zmierzone tonometrem Pascala wynosiło 19,1 mmHg. Obraz przedniego odcinka nie uległ zmianie w stosunku do 2008 r.
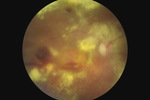
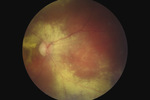
W badaniu dna OP stwierdzono bladą okrągłą tarczę nerwu II położoną w poziomie dna, w plamce podejrzewano wylew podsiatkówkowy otoczony wieńcem wysięków oraz zwężone tętnice. Wgląd w dno OP był utrudniony ze względu na wysięk zapalny w ciele szklistym (ryc. 2 i 3).
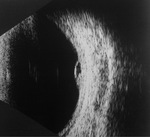
W badaniu USG ujawniono w tylnym biegunie uniesioną hipoechogeniczną zmianę o średnicy 6,3 × 2,8 mm (ryc. 4).
1. Jakie powinno być dalsze postępowanie diagnostyczne u omawianej pacjentki?
a. Wskazana jest jedynie obserwacja, ponieważ jest to naturalny przebieg retinopatii popromiennej i nic nie można zrobić
b. Ocena OP tylko za pomocą USG metodą Dopplera
c. Ocena OP za pomocą USG metodą Dopplera, a ze względu na przebyty nowotwór – wykonanie badań obrazowych (TK, MR) głowy/oczodołów, jeśli nie przeprowadzono ich ostatnio
d. Ocena OP za pomocą USG metodą Dopplera, wykonanie badań obrazowych (TK, MR) głowy/oczodołów, jeśli nie przeprowadzono ich ostatnio, a także wykonanie angiografii fluoresceinowej.