Zastosowanie ultrabiomikroskopii w diagnostyce i monitorowaniu pacjentów z jaskrą
lek. Agata Stodolska-Nowak
dr n. med. Wojciech Adamski
dr n. med. Agata Brązert
W artykule przedstawiono najczęściej spotykane sytuacje, w których zastosowanie ultrabiomikroskopii przynosi szczególne korzyści.
Wprowadzenie
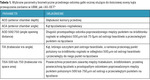
Tabela 1. Wybrane parametry biometryczne przedniego odcinka gałki ocznej służące do ilościowej oceny kąta przesączania zarówno w UBM, jak i AS-OCT9
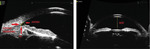
Ultrabiomikroskopia (UBM – ultrasound biomicroscopy) jest metodą ultrasonograficznego badania gałki ocznej z użyciem sondy emitującej fale ultradźwiękowe o wysokiej częstotliwości od 20 do nawet 100 Mhz. W dostępnych na rynku aparatach najczęściej stosuje się sondy o częstotliwości 35-50 Mhz, które pozwalają na obrazowanie struktur znajdujących się na głębokości do ok. 5 mm,1 zapewniając przy tym stosunkowo dobrą rozdzielczość uzyskanego obrazu. W związku z niewielką penetracją w głąb tkanek UBM ma zastosowanie głównie w obrazowaniu struktur przedniego odcinka gałki ocznej: rogówki, tęczówki, komory przedniej, kąta przesączania, soczewki. W niektórych sytuacjach może być użyteczna także w badaniu innych powierzchownie zlokalizowanych zmian, takich jak guzy spojówki gałkowej.
Oprócz wciąż ograniczonej dostępności dla pacjentów inną niewątpliwą wadą UBM jest dyskomfort, który odczuwa badany w związku z bezpośrednim kontaktem gałki ocznej z komorą immersyjną wypełnioną płynem. Mimo rutynowego stosowania znieczulenia miejscowego proksymetakainą istnieje niewielka grupa chorych (głównie dzieci), u których prawidłowe umiejscowienie komory immersyjnej na gałce ocznej przysparza wielu trudności. U tych pacjentów rozwiązaniem może być specjalnie zaprojektowana nakładka ClearScan® (Esi, Inc.), wewnątrz której po napełnieniu płynem do infuzji umieszcza się końcówkę sondy z przetwornikiem (ryc. 1). Tak przygotowana sonda może być położona bezpośrednio na uprzednio znieczuloną gałkę oczną.
Ultrabiomikroskopia ma szerokie zastosowanie zarówno w diagnostyce, jak i kontroli pacjentów z jaskrą. Poniżej przedstawiono najczęściej spotykane sytuacje, w których zastosowanie UBM przynosi szczególne korzyści.
Ocena szerokości kąta tęczówkowo-rogówkowego
Każdy pacjent diagnozowany w kierunku jaskry, a także chorzy z już ustalonym rozpoznaniem, wymagają okresowo powtarzanej oceny całego kąta tęczówkowo-rogówkowego. Jest to istotne nie tylko ze względu na konieczność określenia typu czy przyczyny jaskry, ale także po to, by zaplanować terapię optymalną dla danego oka o konkretnej morfologii kąta. Złotym standardem jest wciąż badanie gonioskopowe, które od paru lat można wspomóc wysokiej rozdzielczości obrazowaniem kąta przesączania za pomocą optycznej koherentnej tomografii komputerowej przedniego odcinka (AS-OCT – anterior segment optical coherence tomography) bądź UBM. Należy podkreślić, że ani AS-OCT, ani UBM nie mogą zastępować gonioskopii, zwłaszcza gonioskopii dynamicznej, często niezbędnej do prawidłowej oceny anatomii przedniego odcinka oka i rzeczywistej szerokości kąta.
Podstawowym zastosowaniem UBM u pacjentów diagnozowanych w kierunku jaskry jest badanie anatomii kąta przesączania wraz z ilościową oceną stopnia jego otwarcia. Obecnie prosty pomiar kąta (ACA – anterior chamber angle) uzupełniają parametry biometryczne, opisujące w sposób ilościowy jego budowę. Ich powtarzalność w kolejnych pomiarach okazała się większa, a sposób wykonania pomiaru jest dokładniejszy i generuje mniejsze odchylenia niż pomiar ACA. Dzieje się tak głównie ze względu na fakt, że pomiary parametrów, takich jak szerokość otwarcia kąta (AOD – angle opening distance) w odległości 500 µm lub 750 µm od ostrogi tęczówki (dokładne zestawienie przedstawiono w tabeli 1, a przykładowe pomiary na rycinie 2), zaprojektowano w taki sposób, aby zoptymalizować kontrolę nad zmiennością pomiarów wynikającą z różnego stopnia rozszerzenia źrenicy przy kolejnych badaniach. Dodatkowo standaryzowany i precyzyjnie ustalony sposób wykonywania pomiarów AOD eliminuje część błędów wynikających ze stosunkowo subiektywnego pomiaru ACA. Innym źródłem zafałszowanych pomiarów jest użycie niewłaściwego rozmiaru komory immersyjnej podczas badania. Zbyt małe komory uciskają na okolicę rąbka rogówki, powodując zmiany w szerokości i morfologii kąta przesączania.2
U pacjentów z zamkniętym kątem przesączania dzięki UBM można nie tylko ilościowo określić, jak wąski jest kąt, ale przede wszystkim oszacować, jakie jest ryzyko jego całkowitego zamknięcia, oraz przewidzieć mechanizm, w jakim ono nastąpi.3
Ocena czynnościowa kąta tęczówkowo-rogówkowego
W zakresie ultrasonograficznej oceny czynnościowej kąta tęczówkowo-rogówkowego przydatnymi narzędziami są pomiar kąta w warunkach dobrego oświetlenia oraz w ciemności, a także ocena zmian w szerokości jego otwarcia. Podobnie, w niektórych przypadkach, warto dokonać obiektywnej oceny szerokości kąta przed podaniem mydriatyku i po nim (np. podczas wykonywania próby mydriatycznej). Parametry kąta w mydriazie mają kluczowe znaczenie u pacjentów z wąskim kątem przesączania czy ze spłyconą komorą przednią, którzy podają okresowo występujące epizody bólu głowy i oczu. U takich chorych podejrzewamy występowanie przejściowych zwyżek ciśnienia wewnątrzgałkowego (IOP – intraocular pressure) jako rezultatu domykania się kąta w warunkach rozszerzania się źrenicy. Pacjenci ci najczęściej nie mają jeszcze zmian w perymetrii czy OCT włókien nerwowych, a pomiary IOP w standardowych warunkach pozostają prawidłowe. W przypadku stwierdzenia zmian w szerokości kąta przy słabym oświetleniu czy w indukowanej farmakologicznie mydriazie zasadne jest podjęcie decyzji o wykonaniu irydotomii laserowej.