IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Pacjent po skutecznym leczeniu onkologicznym
Powrót do aktywności fizycznej po udanym leczeniu onkologicznym
dr n. o kult. fiz. Urszula Parnicka
- Na podstawie dostępnej i aktualnej literatury fachowej zostały omówione w niniejszym artykule preferencyjne formy aktywności fizycznej po udanym leczeniu onkologicznym
Przebycie choroby onkologicznej to unikalne, przebiegające w czasie wydarzenie, odmiennie doświadczane przez każdego chorego i jego bliskich. Kluczowe jest odzyskanie w największym możliwym zakresie kontroli nad ważnymi elementami życia sprzed zachorowania i znalezienie nowych rozwiązań – po to, by okres, który po nim nastąpi, był satysfakcjonujący.
Znaczenie i wartość aktywności fizycznej w trakcie leczenia choroby nowotworowej oraz po zakończonej terapii budzą coraz większe zainteresowanie zarówno badaczy, jak i pacjentów onkologicznych. W ostatnim czasie pojawiły się doniesienia, które zmieniają sposób postrzegania roli aktywności fizycznej w onkologii. Ukazało się wiele publikacji dotyczących znaczenia ćwiczeń gimnastycznych w profilaktyce raka, w okresie terapii onkologicznej oraz po jej zakończeniu1-3. Autorzy jednoznacznie podkreślają wartość aktywności fizycznej w rehabilitacji onkologicznej i drodze do odzyskania utraconej w wyniku choroby kondycji, a także w zapobieganiu nawrotowi choroby. Udowodniono bowiem, że regularny ruch po leczeniu raka piersi (BC – breast cancer) oraz jelita grubego (CRC – colorectal cancer) zmniejsza ryzyko nawrotu choroby i najprawdopodobniej dotyczy to również niektórych innych nowotworów, np. raka prostaty (PC – prostate cancer)4. Wyniki badań jednoznacznie wskazują, że odpowiednio dobrany wysiłek ruchowy po zakończeniu leczenia onkologicznego wpływa pozytywnie na cały organizm. Płynące z tego korzyści przekładają się na dobrostan zarówno psychiczny, jak i całego ciała, tym bardziej że osobom po doświadczeniu onkologicznym zwykle towarzyszy niepewność co do odzyskania sprawności, jakości przyszłego życia (QoL – quality of life) i możliwości psychoruchowych, zwłaszcza gdy działaniem niepożądanym terapii jest niepełnosprawność5.
Problemem może być również zjawisko znane jako wyuczona bezradność, które oznacza deficyt w sferze poznawczej (obniżenie sprawności intelektualnej), motywacyjnej (spadek zainteresowania podejmowaniem działania) oraz emocjonalnej (obniżenie nastroju i poczucia własnej wartości). W takim stanie pojawia się wiele różnych emocji, niełatwych zarówno dla chorego, jak i jego najbliższych. Pacjenci onkologiczni doświadczają zwykle podwyższonego poziomu lęku, gniewu i depresji, mogą mieć ataki paniki, poczucie beznadziejności, być zmęczeni chorobą oraz konsekwencjami leczenia6. Dotyczy to zwłaszcza osób po leczeniu operacyjnym i po długiej farmakoterapii, które niechętnie podejmują aktywność ruchową wykraczającą poza działania niezbędne do codziennego życia. W konsekwencji często prowadzi to do zwiększenia masy ciała, upośledzenia czynności mięśni – ze wszystkimi negatywnymi następstwami tych zmian. Specjaliści podnoszą tymczasem, że pacjenci w trakcie i po zakończeniu leczenia onkologicznego nie powinni rezygnować z wysiłku fizycznego, przy czym stopień i rodzaj takiego wysiłku powinny być dostosowane do stanu zdrowia oraz skonsultowane z lekarzem prowadzącym. Aby aktywność fizyczna była bezpieczna i przyniosła korzyść, należy uwzględnić lokalizację, rodzaj i zaawansowanie nowotworu, zakres przeprowadzonej operacji oraz zastosowane leczenie (chemioterapia [CTH – chemotherapy], radioterapia [RTH – radiotherapy]).
Regularny wysiłek fizyczny nie tylko pozytywnie wpływa na stan zdrowia w kontekście profilaktyki przeciwnowotworowej, lecz także podnosi QoL po już przebytej chorobie nowotworowej. Udowodniono, że konsekwentne trzymanie się zaleceń dotyczących ćwiczeń gimnastycznych po leczeniu onkologicznym wiąże się ze statystycznie istotnym zmniejszeniem ryzyka nawrotu BC i śmiertelności z jego powodu7. Nawet niewielki wysiłek ruchowy przynosi poprawę QoL i z pewnością jest lepszym rozwiązaniem od bezczynności. Efektami bycia czynnym fizycznie po zakończonej terapii onkologicznej są:
- zwiększenie siły i sprawności mięśni
- zwiększenie wydolności ogólnej
- zmniejszenie zmęczenia
- zmniejszenie częstości akcji serca podczas wysiłku.
U osób aktywnych fizycznie stwierdzono zmniejszenie ryzyka nawrotu choroby oraz zgonu po leczeniu onkologicznym, a także podniesienie QoL, ogólnego samopoczucia i samooceny. Tak więc rola aktywności fizycznej w chorobie nowotworowej i po jej zakończeniu jest nieoceniona8.
Konsekwencje i powikłania leczenia onkologicznego
Leczenie onkologiczne, choć niezbędne w walce z nowotworami, często jest obarczone ryzykiem wystąpienia powikłań, które mogą po zakończeniu terapii w znacznym stopniu wywoływać dyskomfort. Zmęczenie jest jednym z najpowszechniejszych działań niepożądanych – nawet w odległym czasie po leczeniu. Jest ono bardzo indywidualnie odczuwane przez chorych i nierzadko rzutuje na ich stan ogólny. Częstymi skutkami zmęczenia są:
- trudność przy wykonywaniu czynności dnia codziennego, takich jak mycie się, ubieranie bądź przygotowywanie posiłków
- odczucie braku energii i siły
- problem z koncentracją i pamięcią
- odczuwanie duszności przy wykonywaniu wysiłków
- zawroty głowy.
Występowanie powyższych symptomów świadczy o zespole przewlekłego zmęczenia. Nie można przejść nad nim do porządku dziennego, potraktowawszy go jako „coś normalnego”. Należy pamiętać, że na występowanie syndromu przewlekłego zmęczenia składają się liczne czynniki, jak choćby niedokrwistość, zaburzenia odżywiania i wchłaniania pokarmów, zaburzenia hormonalne, przewlekły ból, depresja. Objawy te potrafią utrzymywać się od kilku miesięcy do nawet kilku lat.
Poza ogólnym zmęczeniem okres po leczeniu onkologicznym niesie ze sobą wiele innych obciążeń i trudności. Jest procesem, na który składa się kilka etapów. Koniec terapii może wywoływać różne, pozornie sprzeczne odczucia, np. radość i niepokój. Z jednej strony zaczyna się nowy etap związany z tworzeniem swojej rzeczywistości bez częstych wizyt w szpitalu, z drugiej zaś pozostaje monitoring oraz interdyscyplinarne konsultacje specjalistyczne9.
Koncepcja interdyscyplinarnej opieki po zakończonym leczeniu zakłada połączenie specjalistycznej opieki medycznej z opieką psychosocjalną i pedagogiczną. Każdy, kto przeszedł proces onkologiczny, jest potencjalnie narażony na powikłania, również te odległe. Należą do nich nieprawidłowości związane z przebytą chorobą i jej leczeniem, które wystąpiły lub utrzymują się po zakończeniu terapii. Późne powikłania i następstwa leczenia nie oznaczają kolejnej choroby nowotworowej, ale dotyczą możliwych uszkodzeń w obrębie układów i narządów ciała, będących konsekwencją stosowanej CTH i/lub RTH. Owe następstwa mogą – choć nie muszą, dotyczyć fizycznych problemów w obrębie ciała, takich jak problemy z utrzymaniem prawidłowej masy ciała i otyłość, zaburzenia w funkcjonowaniu tarczycy, serca, zaburzenia wzrostu, trudności w obrębie układu oddechowego, zaburzenia płodności, problemy ze skórą i zębami. Należą też do nich trudności związane ze sferą psychiczną, np. emocjonalne i poznawcze, kwestie odnalezienia się w grupie rówieśniczej bądź zaakceptowania ograniczeń zdrowotnych. Zrozumienie natury tych skutków jest kluczowe dla skutecznej poprawy komfortu życia pacjenta po leczeniu onkologicznym. Tabela 1 przedstawia najczęściej występujące działania niepożądane w narządach ciała, a także w różnych sferach życia po leczeniu onkologicznym10-12.
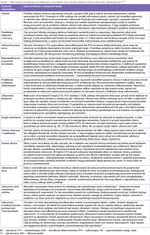
Tabela 1. Najczęściej występujące powikłania w narządach oraz różnych sferach życia po leczeniu onkologicznym10-12
Powikłania związane z leczeniem onkologicznym są często nieuniknionym elementem terapii nowotworów. Dzięki odpowiedniemu zarządzaniu, tj. samodyscyplinie, współpracy medycznej, aktywności fizycznej, a także wsparciu społecznemu, można jednak minimalizować ich wpływ na życie pacjenta. Kluczem jest indywidualne podejście do każdego przypadku oraz stała komunikacja między chorym a zespołem medycznym. Wziąwszy pod uwagę, że jednym z najważniejszych elementów leczenia onkologicznego jest QoL, to wszystkie te powikłania w istotny sposób ją pogarszają. Odpowiednio wcześnie wykryte dolegliwości można kontrolować, ograniczać lub całkowicie wyeliminować.
Wpływ aktywności fizycznej na psychosomatyczny stan pacjenta po udanym leczeniu onkologicznym
Wprowadzenie zdrowego stylu życia po leczeniu onkologicznym jest ważnym krokiem w kierunku zmniejszenia ryzyka wznowy i wystąpienia kolejnego nowotworu, a także poprawy szeroko rozumianej QoL, w tym zdrowia fizycznego i psychicznego. Kluczowym elementem zdrowego stylu życia jest aktywność fizyczna. Stosowana systematycznie oddziałuje pozytywnie na zdrowie psychofizyczne każdego człowieka, w tym byłych pacjentów onkologicznych. Ćwiczenia gimnastyczne pomagają rozładować nagromadzone napięcie emocjonalne, a umiarkowany wysiłek fizyczny działa antydepresyjnie, a także poprawia jakość snu13. Ulubiony sport umożliwia zadbanie o dobre samopoczucie i daje poczucie kontroli. Jest to szczególnie ważne dla osób, które w trakcie choroby onkologicznej poczuły, że utraciły kontrolę nad własnym ciałem i jego zdrowiem. Wykonywanie ćwiczeń pomaga udowodnić sobie, że jest się w stanie walczyć z własną słabością i ograniczeniami. Nawet lekka, niewymagająca aktywność sportowa daje chorym możliwość przywrócenia poczucia sprawczości. Gimnastyka po leczeniu nowotworowym przynosi wiele korzyści zarówno dla ciała, jak i psychiki, kiedy równowaga emocjonalna bywa zachwiana. Każda forma ruchu, nawet ta najmniej intensywna, okazuje się korzystna, jeśli jest odpowiednio dostosowana do możliwości i potrzeb danej osoby (tab. 2).

