Stomatologia interdyscyplinarna
Zmiany w obrębie jamy ustnej u ciężarnych kobiet
Lek. dent. Marta Katarzyńska-Konwa1
Dr n. med. Izabela Obersztyn2
Jak wdrożyć odpowiedni program opieki stomatologicznej nad przyszłą mamą
W organizmie ciężarnej kobiety dochodzi do licznych zmian, które mają charakter adaptacyjny i służą przystosowaniu biologicznemu i psychicznemu do nowej sytuacji. Przystosowania na etapie procesów hormonalnych, immunologicznych i metabolicznych są odpowiedzialne za prawidłowy wzrost i rozwój płodu oraz utrzymanie ciąży, jak również za pojawienie się zmian w obrębie jamy ustnej i błony śluzowej.[1]
Zmiany w obrębie jamy ustnej
W czasie ciąży dochodzi do znacznego wzrostu hormonów białkowych (gonadotropina kosmówkowa – HCG oraz laktogen łożyskowy – HPL) i sterydowych (estrogen i progesteron), z czym wiążą się zmiany pojawiające się w jamie ustnej. Stężenie progesteronu we krwi kobiety w ciąży wzrasta 20-krotnie, osiągając wartość 200-250 µg/ml, natomiast stężenie estrogenu w okresie ciąży może wynosić nawet 300 µg/ml.[3] Podczas dziewięciomiesięcznego wzrostu płodu w łonie matki dochodzi do ucisku macicy na jelita i żołądek, z tego powodu zostają one przesunięte ku górze i na boki. Ucisk, zmniejszona motoryka błony mięśniowej przewodu pokarmowego oraz zaburzona czynność zwieraczy powodują wystąpienie dolegliwości związanych z cofaniem się treści pokarmowej z żołądka do przełyku i jamy ustnej, powodując pieczenie i zgagę.[4]
Stan jamy ustnej nie pozostaje obojętny na przemiany zachodzące w organizmie ciężarnej. Zmiany spowodowane są wahaniem stężenia hormonów, zmianami flory bakteryjnej, zmianą nawyków żywieniowych oraz dokuczliwymi, wczesnymi objawami ciąży.[5,6] Nierzadko higiena jamy ustnej u tych pacjentek pozostawia wiele do życzenia. Badania Banaszek i Rulkowskiej wskazują, że mamy tu do czynienia z dużą intensywnością próchnicy w związku ze wzrostem liczby bakterii kwasolubnych i kariogennych, tj. Streptococcus mutans i Lactobacillus.[7] Badania Komsty i Hendzel potwierdzają, że te pacjentki chętniej sięgają po słodycze (59,4 proc.), a jedynie 10 proc. ankietowanych oczyszcza zęby trzy razy w ciągu dnia.[8] Borakowska-Siennicka opisuje zły stan higieny jamy ustnej u ok. 97 proc. kobiet, u których aproksymalny wskaźnik płytki (API) przekraczał 70 proc.[9] Dodatkowo wczesne objawy ciąży – nudności i wymioty mogą przyczyniać się do występowania niewielkich zmian demineralizacyjnych na powierzchniach gładkich zębów. W późniejszym okresie mogą przekształcać się w bardziej widoczne białe plamy będące początkiem próchnicy lub erozji szkliwa. W ciąży wydzielana ślina ma niższe, bardziej kwaśne pH, a jej zdolność buforowa maleje, dodatkowo zwiększona ilość mucyn sprzyja powstawaniu płytki nazębnej.[10]
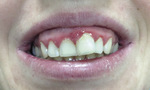
Gospodarka hormonalna potęguje działanie zewnątrzpochodnych czynników. Hormony płciowe – progesteron i estrogen mogą inicjować stan zapalny dziąseł, natomiast istnienie płytki nazębnej jako czynnika miejscowego nasila i dynamizuje jego przebieg. Wzrost hormonów sterydowych uznaje się za pierwotny czynnik niekorzystnie wpływający na stan jamy ustnej. Błona śluzowa jamy ustnej, podobnie jak błona śluzowa pochwy w okresie ciąży, ulega przebudowie.[11] Metabolizm i fizjologia tkanek przyzębia mogą ulegać modyfikacji, ponieważ w warstwie kolczystej oraz podstawnej nabłonka występują receptory estrogenowe i progesteronowe.[12] Obserwuje się rozpulchnienie błony śluzowej jamy ustnej oraz jej przerost, określa się ten stan jako zapalenie dziąseł ciężarnych (gingivitis gravidarum) (ryc. 1).[11]
Amerykańska Akademia Periodontologii w 1999 roku sklasyfikowała ten rodzaj zapalenia do chorób dziąseł związanych z płytką nazębną, modyfikowanych przez czynniki ogólne, w tym przypadku wahania stężenia hormonów: progesteronu oraz estrogenu.[13]
Stężenie progesteronu w ciąży wzrasta do mniej więcej 8. miesiąca, natomiast estrogenu stopniowo rośnie do końca ciąży. Hormony te są odpowiedzialne za wzrost endometrium oraz przygotowanie gruczołów piersiowych do produkcji mleka. Progesteron powoduje zwiększoną przepuszczalność naczyń włosowatych oraz proliferację drobnych naczyń krwionośnych. Manifestacją tego w jamie ustnej jest obrzmienie, przekrwienie i zaczerwienienie dziąseł. Dodatkowo ciąża spowalnia jego metabolizm, a niezmetabolizowana postać progesteronu jest bardziej aktywna. Kolejną konsekwencją dużej ilości progesteronu we krwi ciężarnej jest obecność białka β-1. Niestety jest ono odpowiedzialne za niższą odpowiedź limfocytarną układu immunologicznego, zmniejszając chemotaksję i fagocytozę, co w rezultacie skutkuje spadkiem reakcji obronnej organizmu.[2] Estrogen również odpowiedzialny jest za wystąpienie silnych reakcji zapalnych w obrębie dziąseł. U kobiet w ciąży ulega przekształceniu do bardziej aktywnej formy estradiolu-17β (E2), uznawanej za główną przyczynę wystąpienia zmian zapalnych dziąseł w tym okresie. Z badań wynika, że u pacjentek z silnym zapaleniem występowało wyższe stężenie E2 niż u tych, u których stan zapalny nie był bardzo nasilony.[14] Podwyższone stężenie danych hormonów może mieć również wpływ na zróżnicowaną florę bakteryjną płytki poddziąsłowej, która „bogatsza” jest w bakterie Gram-ujemne z rodzaju Prevotella intermedia oraz Prevotella melaninogenica. Badania Betlej-Gromady potwierdzają dominację bakterii beztlenowych w pobieranej wydzielinie zapalnej z kieszonek dziąsłowych.[15] Estrogen i progesteron są substytutem witaminy K, która z kolei jest dla nich istotnym czynnikiem wzrostu.
Częstotliwość występowania zmian zapalnych dziąseł w czasie ciąży waha się w granicach 35-100 proc.[15,16] Nasilenie objawów obserwuje się pomiędzy 14. a 30. tygodniem ciąży, choć historyczne badania Loe i wsp. mówią o wystąpieniu objawów już w 2. miesiącu (8. t.c.) ciąży.[17,18] Zmiany głównie lokalizują się na dziąśle brzeżnym, brodawki międzyzębowe są zaczerwienione oraz obrzęknięte, występuje krwawienie przy zgłębnikowaniu oraz przy niewielkim podrażnieniu, nawet przy szczotkowaniu zębów. Znamienną cechą gingivitis gravidarum jest jego spontaniczny zanik po porodzie. Fakt ten wiąże się z supresyjnym działaniem progesteronu na fibroblasty dziąsłowe, które hamują wytwarzanie metaloproteinaz (MMP), enzymu odpowiedzialnego za destrukcję włókien kolagenowych. Podział zapaleń przyzębia oraz ich krótka charakterystyka zostały przedstawione w tabeli 1.[2,3,9,12,17,19-22]
Warty podkreślenia jest fakt, iż choroby ogólnoustrojowe współistniejące w ciąży mogą potęgować obraz kliniczny gingivitis gravidarum. Edyta Ciężka w swoich badaniach wskazuje na istotnie wyższy wskaźnik dziąsłowy (Gl.I) u ciężarnych z cukrzycą niż u zdrowych, dodatkowo zwiększony wskaźnik liczby PUW u tej grupy pacjentek wynosił 16, u zdrowych kobiet liczba PUW wynosiła 13,79.[6]
Z najnowszych doniesień wynika, że przedwczesne porody i niska masa urodzeniowa noworodków mogą być związane z występowaniem u kobiet przed porodem periodontitis. Istnieją również doniesienia wskazujące na fakt, że periodontitis może przyczyniać się do wystąpienia stanu przedrzucawkowego będącego stanem zagrażającym życiu matki i dziecka.[15] Z badań Bugaj i wsp. wynika, iż 90 proc. pacjentek nie zostało skierowanych na wizytę do poradni stomatologicznej w okresie ciąży przez ginekologa, a ok. 5 proc. ginekologów kategorycznie zabroniło w czasie jej trwania wykonywania procedur stomatologicznych ze znieczuleniem.[29] Tylko 20 proc. lekarzy dentystów poinformowało swoje pacjentki o wpływie chorób przyzębia na przebieg ciąży. Dodatkowo wciąż występuje brak świadomości dotyczący istoty profilaktyki stomatologicznej. Kształcenie prozdrowotne powinno dotyczyć każdej kobiety planującej urodzenie dziecka. Warto zaakcentować konieczność systematycznego odwiedzania gabinetów stomatologicznych w celu nie tylko leczenia, ale także kontroli stanu jamy ustnej i eliminowania ognisk zapalnych. Interdyscyplinarna współpraca ginekologa-położnika z dentystą pozwoli na poprawę stanu jamy ustnej tych pacjentek.
Zalecenia ACFF
Sojusz dla Przyszłości Wolnej od Próchnicy (ACFF) zaznacza, że lekarze powinni mówić osobom planującym macierzyństwo o zasadach zdrowego żywienia oraz utrzymania prawidłowej higieny jamy ustnej. Powinno podkreślać się fakt konieczności szczotkowania zębów po każdym posiłku pastą z fluorem oraz informowania o sposobie ochrony tkanek zębów po wymiotach (odstąpienie od szczotkowania zębów na mniej więcej 30 minut, przepłukanie jamy ustnej wodą w celu zneutralizowania kwaśnego pH). Codzienne nitkowanie powierzchni stycznych woskowaną nitką, szczotkowanie powierzchni języka oraz stosowanie płukanek bezalkoholowych z chloroheksydyną o stężeniu 0,12 proc. jest obligatoryjnym uzupełnieniem zabiegów higienizacyjnych, dzięki czemu codzienne dbanie o stan jamy ustnej stanie się efektywniejsze. Ciąża nie jest stanem, w którym zabiegi dentystyczne powinny być odraczane. Rutynowe działania mające na celu zabezpieczenie przed utratą zębów, wystąpieniem dolegliwości bólowych spowodowanych głębokimi ubytkami próchnicowymi, stanami zapalnymi miazgi czy tkanek okołowierzchołkowych powinny być realizowane zgodnie z indywidualnymi potrzebami. Najlepszym okresem na przeprowadzanie zabiegów stomatologicznych jest drugi trymestr ciąży (14.-20. tydzień). Nie ma przeciwwskazań do krótkich i mało stresujących zabiegów na początku trzeciego trymestru. ACFF podkreśla, że zabiegi higienizacyjno-profilaktyczne mogą być przeprowadzane u ciężarnych zawsze. Leczenie ubytków próchnicowych oraz wykonywanie zabiegów endodontycznych również nie stanowi zagrożenia dla bezpieczeństwa płodu, podobnie jak zabiegi protetyczne, ortodontyczne, ekstrakcje zębów oraz leczenie periodontopatii.
Nasuwa się pytanie, co z sytuacjami, w których konieczne jest wykonanie zdjęcia rentgenowskiego w celu diagnostyki lub monitorowania procesu leczenia? Powszechnie panuje obawa przed karcinogennym i teratogennym działaniem promieniowania jonizującego na płód. Według American College of Radiology nie ma zwiększonego ryzyka powstania wad rozwojowych, zaburzeń wzrostu płodu czy aborcji spowodowanych promieniowaniem jonizującym przy dawce poniżej 5 radów lub 0,05 Gy (gray).[23] Dodatkowo ograniczenie obszaru naświetlania w radiodiagnostyce stomatologicznej do głowy i szyi, prawidłowa kolimacja wiązki i osłona macicy ciężarnej powodują, iż promieniowanie jonizujące nie stanowi zagrożenia dla płodu. Rentgenogramy powinny być wykonane ze starannością, aby nie istniała potrzeba powtórnego naświetlania pacjentki. Możemy wnioskować, że w sytuacjach, w których zdjęcie rentgenowskie jest niezbędne, możemy je bez obaw wykonać. Bezsprzecznie należy pamiętać, że nadrzędnym celem jest ograniczenie do minimum ekspozycji rentgenowskiej dla płodu i stosowanie diagnostyki rentgenowskiej w okresie ciąży jedynie w koniecznych przypadkach. Kwestia rentgenodiagnostyki wciąż budzi ogromne kontrowersje i dzieli klinicystów na zwolenników i przeciwników. American College of Radiology zaznacza fakt, iż wykonanie zdjęć cefalometrycznych, pantomograficznych oraz CT należy odroczyć do rozwiązania.[23]