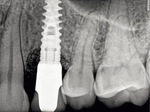
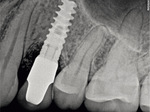
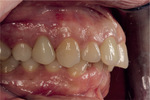
Aby zapobiegać nawrotom periimplantitis, stale monitorowano stan kliniczny pacjentki – początkowo wizyty kontrolne odbywały się co 3 miesiące, a następnie co 6 miesięcy. Wykonywano też regularne higienizacje, każdorazowo monitorując stan higieny jamy ustnej. Pacjentka bardzo dobrze radziła sobie z mechaniczną domową kontrolą płytki nazębnej. Po upływie roku i dwóch od osadzenia korony ostatecznej wykonywano także kontrole radiologiczne (ryc. 28, 29). W obrazie RTG widoczna była stabilizacja tkanki kostnej dookoła implantu. Również tkanki miękkie nie wykazywały oznak stanu zapalnego − doskonale adaptowały się do pracy protetycznej, nie odnotowano także wzrostu głębokości sondowania ani krwawienia (ryc. 30).
Podsumowanie
Stan zapalny toczący się wokół implantu postępuje szybciej niż stan zapalny tkanek przyzębia. Aparat włóknisty utrzymujący ząb naturalny w zębodole tworzy skomplikowaną sieć, która jest trudna do penetracji, natomiast w przypadku implantu połączenia te są znacznie uboższe13.
W rozważaniach dotyczących protokołu postępowania należy brać pod uwagę już podstawową różnicę, że adhezja biofilmu bakteryjnego jest zdecydowanie inna w obecności dwutlenku tytanu niż budującego szkliwo hydroksyapatytu14. Sukcesywna akumulacja płytki bakteryjnej w szczelinie dziąsłowej zmienia lokalnie środowisko dookoła implantu, umożliwiając kolonizację przez periopatogeny15. Trwałość uzyskanego efektu osteointegracji przy braku innych czynników promujących procesy zapalne zależy więc w dużej mierze od samego pacjenta. Higiena jamy ustnej i domowa kontrola płytki są kluczowe dla utrzymania efektu osteointegracji lub – jak w przypadku opisywanej pacjentki – terapii regeneracyjnej. W przedstawionym studium przypadku zastosowano etapy leczenia chirurgicznego periimplantitis oraz terapię wspomagającą, które w literaturze powszechnie uznaje się za korzystne16.
Niezmiernie istotne jest jednak ciągłe monitorowanie pacjenta implantoprotetycznego. Ważne jest też opracowanie przez zespół stomatologiczny protokołu postępowania i wzajemnej współpracy pomiędzy lekarzem dentystą a higienistką stomatologiczną podczas profesjonalnej higienizacji okolic implantów, a także interwencji w przypadku wystąpienia powikłań w postaci periimplant mucositis lub periimplantitis.
ABSTRACT
Treatment of periimplantitis in clinical practice of dentists and dental hygienists
Over the past several decades, dental implants have emerged as the most popular form of reconstruction of missing teeth. Implantation is the only tooth reconstruction method available that makes it possible to avoid or minimise the loss of alveolar bone, protect adjacent teeth and facilitate hygienic care, thus providing for a predictable and lasting cosmetic outcome. At the same time, clinicians are increasingly faced with complications from implant placement. Such complications are classified as periimplant mucositis, or inflammation of the soft tissues around an implant, or periimplantitis, which is associated with bone resorption around the implant and, in extreme cases, may lead to implant loss. Oral hygiene and patient monitoring of dental plaque deposition are of key importance for maintaining osteointegration or – as in the case of our patient – regenerative therapy. However, very important is continuous monitoring of the patient with dental implants and the development of a protocol by the dental team specifying further patient management and collaboration between the dentist and dental hygienist for professional hygienic care of the areas around the implant as well as interventions in the presence of complications in the form of periimplant mucositis or periimplantitis.
Piśmiennictwo
- Palmer RM. Introduction to dental implants. Br Dent J 1999 Aug 14;187(3):127-32. doi: 10.1038/sj.bdj.4800222. PMID: 10481363
- Renvert S, Quirynen M. Risk indicators for peri-implantitis. A narrative review. Clin Oral Implants Res 2015 Sep;26 Suppl 11:15-44. doi: 10.1111/clr.12636. PMID: 26385619
- Derks J, Tomasi C. Peri-implant health and disease. A systematic review of current epidemiology. J Clin Periodontol 2015 Apr;42 Suppl 16:S158-71. doi: 10.1111/jcpe.12334. PMID: 25495683
- Renvert S, Quirynen M. Risk indicators for peri-implantitis. A narrative review. Clin Oral Implants Res 2015 Sep;26 Suppl 11:15-44. doi: 10.1111/clr.12636. PMID: 26385619
- Fransson C, Wennström J, Berglundh T. Clinical characteristics at implants with a history of progressive bone loss. Clin Oral Implants Res 2008 Feb;19(2):142-7. doi: 10.1111/j.1600-0501.2007.01448.x. PMID: 18184340
- Pjetursson BE, Helbling C, Weber HP, Matuliene G, Salvi GE, Brägger U, Schmidlin K, Zwahlen M, Lang NP. Peri-implantitis susceptibility as it relates to periodontal therapy and supportive care. Clin Oral Implants Res 2012 Jul;23(7):888-94. doi: 10.1111/j.1600-0501.2012.02474.x. Epub 2012 Apr 24. Erratum in: Clin Oral Implants Res 2012 Aug;23(8):1004. PMID: 22530771
- Lang NP, Berglundh T, Heitz-Mayfield LJ, Pjetursson BE, Salvi GE, Sanz M. Consensus statements and recommended clinical procedures regarding implant survival and complications. Int J Oral Maxillofac Implants 2004;19 Suppl:150-4. PMID: 15635955
- Cafiero C, Aglietta M, Iorio-Siciliano V, Salvi GE, Blasi A, Matarasso S. Implant surface roughness alterations induced by different prophylactic procedures: an in vitro study. Clin Oral Implants Res 2017 Jul;28(7):e16-e20. doi: 10. 1111/clr.12849. Epub 2016 Jun 9. PMID: 27283010
- Hentenaar DFM, De Waal YCM, Stewart RE, Van Winkelhoff AJ, Meijer HJA, Raghoebar GM. Erythritol airpolishing in the non-surgical treatment of peri-implantitis: A randomized controlled trial. Clin Oral Implants Res 2021 Apr 12. doi: 10.1111/clr.13757. Epub ahead of print. PMID: 33844373
- Isler SC, Soysal F, Ceyhanlı T, Bakırarar B, Unsal B. Regenerative surgical treatment of peri-implantitis using either a collagen membrane or concentrated growth factor: A 12-month randomized clinical trial. Clin Implant Dent Relat Res 2018 Oct;20(5):703-712. doi: 10.1111/cid.12661. Epub 2018 Aug 17. PMID: 30118569
- de Medeiros RA, Vechiato-Filho AJ, Pellizzer EP, Mazaro JV, dos Santos DM, Goiato MC. Analysis of the peri-implant soft tissues in contact with zirconia abutments: an evidence-based literature review. J Contemp Dent Pract 2013 May 1;14(3):567-72. doi: 10.5005/jp-journals-10024-1364. PMID: 24172009
- Bharate V, Kumar Y, Koli D, Pruthi G, Jain V. Effect of different abutment materials (zirconia or titanium) on the crestal bone height in 1 year. J Oral Biol Craniofac Res 2020 Jan-Mar;10(1):372-4. doi: 10.1016/j.jobcr.2019.10.001. Epub 2019 Oct 24. PMID: 31737476; PMCID: PMC6849354
- Becker ST, Beck-Broichsitter BE, Graetz C, Dörfer CE, Wiltfang J, Häsler R. Peri-implantitis versus periodontitis: functional differences indicated by transcriptome profiling. Clin Implant Dent Relat Res 2014 Jun;16(3):401-11. doi: 10.1111/cid.12001. Epub 2012 Sep 11. PMID: 22967131
- Montanaro L, Campoccia D, Aciola CA. Advancements in molecular epidemiology of implant infections and future perspectives. Biomaterials 2007 Dec;28(34):5155-68. doi: 10.1016/j.biomaterials.2007.08.003. Epub 2007 Aug 30. PMID: 17764738
- Lassere JF, Breck MCh, Toma S. Oral Microbes, Biofilms and Their Role in Periodontal and Peri-Implant Diseases 2018 Sep 22;11(10):1802. doi: 10.3390/ma11101802
- Mombelli A, Moëne R, Décaillet F. Surgical treatments of peri-implantitis. Eur J Oral Implantol 2012;5 Suppl:S61-70. PMID: 22834395