Stomatologia interdyscyplinarna
Pierwotny płaskonabłonkowy rak śródkostny żuchwy imitujący przewlekłe zapalenie kości
dr n. med. Monika Rutkowska1
dr n. med. Aleksandra Jaroń-Prażuch1
prof. dr hab. n. med. Grzegorz Trybek1,2
- Charakterystyka pierwotnego raka płaskonabłonkowego kości szczęk, rzadkiej jednostki chorobowej – niespecyficzny obraz kliniczny, radiologiczny i histopatologiczny
- Przypadek pacjenta ze wstępnym rozpoznaniem złamania patologicznego żuchwy i ostatecznym – płaskonabłonkowego raka śródkostnego na podstawie badania histopatologicznego
- Przebieg diagnostyki, charakterystycznych cech obrazowych oraz możliwości terapeutycznych
Pierwotny rak śródkostny (PIOC – primary intraosseous carcinoma) jest nowotworem złośliwym niezwykle rzadkim, wywodzącym się z nabłonka zębopochodnego zalegającego w kości, w tym m.in. z resztek Malasseza1. Zdecydowanie częściej lokalizuje się w żuchwie i charakteryzuje długim, skrytym przebiegiem, co powoduje, że pacjenci przez wiele miesięcy mogą nie zgłaszać specyficznych dolegliwości. W praktyce klinicznej nowotwór ten często mylony jest z przewlekłym zapaleniem kości, ze zmianami pourazowymi bądź powikłaniami po urazach. Taki kamuflaż kliniczny sprawia, że decyzja o wykonaniu biopsji bywa opóźniona, co z kolei utrudnia wczesne rozpoznanie.
Choć definicja PIOC wymaga potwierdzenia histopatologicznego, to już obraz kliniczny i radiologiczny powinny wzbudzać podejrzenie i skłaniać do weryfikacji histologicznej. W badaniach obrazowych, takich jak ortopantomogram (OPG), tomografia stożkowa (CBCT – cone beam computed tomography) lub tomografia komputerowa (TK), zwykle widoczne są nieregularne obszary osteolizy o „wygryzionych” konturach, niejednorodna sklerotyzacja, wyraźne odczyny okostnowe oraz zaburzenia ciągłości blaszki zbitej2. W sytuacjach pourazowych, gdy spodziewamy się typowych cech świeżego złamania, nieadekwatność obrazu – np. nadmierny odczyn okostnowy lub rozległe, nieregularne przejaśnienia bez charakterystycznej szczeliny złamania – powinna wzbudzić szczególną czujność onkologiczną.
Celem pracy jest przedstawienie przypadku pacjenta, u którego PIOC żuchwy imitował przewlekłe zapalenie kości po urazie, a ostateczne rozpoznanie ustalono dopiero na podstawie badania histopatologicznego. Dodatkowo omówione zostaną istotne aspekty diagnostyki różnicowej oraz postępowania chirurgicznego i onkologicznego w takich przypadkach.
W praktyce szpitalnej diagnostyka zmian żuchwy przebiega wieloetapowo. Proces diagnostyczny przedstawiono na rycinie 1.
Opis przypadku
Pacjent, przewieziony ze szpitala uniwersyteckiego w innym województwie, został przyjęty na Oddział Chirurgii Szczękowo-Twarzowej 4. Wojskowego Szpitala Klinicznego we Wrocławiu z bólem, obrzękiem i cechami stanu zapalnego w okolicy żuchwy po stronie prawej. Z dokumentacji wynikało, że wcześniej hospitalizowano go w innym ośrodku z rozpoznaniem złamania żuchwy. Zastosowano postępowanie zachowawcze.
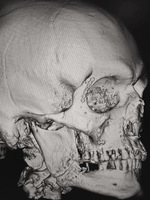
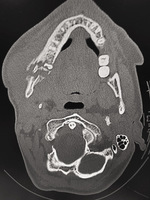
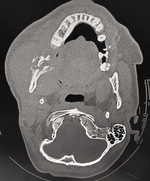
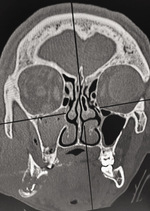
Badania obrazowe (TK twarzoczaszki) wykazały nasilone odczyny okostnowe oraz nieregularne obszary przejaśnień i zacienień obejmujące trzon i gałąź żuchwy. Co istotne, obraz nie odpowiadał świeżemu złamaniu – dominowały cechy sugerujące przewlekły proces zapalny o niejednoznacznym charakterze. W TK uwidoczniono także płytki do osteosyntezy po uprzednim leczeniu złamania jarzmowo-szczękowego. Ryciny 2-5 przedstawiają obrazy z TK pacjenta.
Ze względu na rozległość zmian oraz brak możliwości wykonania stabilnej osteosyntezy podjęto decyzję o chirurgicznym opracowaniu rany, usunięciu sekwestrów kostnych oraz pobraniu materiału do badań mikrobiologicznych i histopatologicznych. Wynik histopatologiczny jednoznacznie wskazał na raka płaskonabłonkowego: pierwotny rak śródkostny (PIOC) żuchwy. Pacjent został następnie zakwalifikowany do dalszego leczenia onkologicznego w naszym ośrodku, zgodnie z protokołem wielospecjalistycznym.
Diagnostyka różnicowa
Przedstawiony przypadek doskonale obrazuje klasyczny błąd poznawczy „zakotwiczenia” w pierwotnym rozpoznaniu urazu. Informacja o wcześniejszym złamaniu i obecności płytek do osteosyntezy może skłaniać klinicystów do interpretacji obrazu w kategoriach przewlekłego gojenia lub powikłanego zapalenia kości. Tymczasem nieadekwatność obrazu radiologicznego do spodziewanego urazu – w postaci dominujących odczynów okostnowych oraz nieregularnej osteolizy bez typowej szczeliny złamania – powinna skłonić lekarza do rozszerzenia diagnostyki i włączenia podejrzenia nowotworowego.
Diagnostyka różnicowa PIOC żuchwy pozostaje wyzwaniem klinicznym, ponieważ zmiana może imitować wiele innych procesów patologicznych w kości. W pierwszej kolejności należy uwzględnić przewlekłe zapalenie kości, zarówno bakteryjne, jak i jałowe, które zazwyczaj objawia się rozlanymi, nieregularnymi przejaśnieniami, miejscową sklerotyzacją oraz ewentualnymi przetokami. Warto podkreślić, że markery zapalne mogą być podwyższone, ale nie zawsze pozwalają odróżnić proces zapalny od nowotworowego.