III Kongres Akademii po Dyplomie Okulistyka już w ten piątek! Kup bilet i dołącz do ekspertów podczas Siatkówka Meeting! Sprawdź >
Chirurgia przełyku
Chirurgiczne leczenie chorych na raka połączenia przełykowo-żołądkowego
dr hab. n. med. Mariusz Frączek
Rak gruczołowy połączenia przełykowo-żołądkowego jest rozpoznawany coraz częściej, niestety – nadal w zaawansowanym stadium. Podanie chemio- i radioterapii przed operacją poprawia wyniki leczenia chirurgicznego. U chorych na wczesną postać nowotworu można zastosować małoinwazyjne metody operacji.
Jako chirurg zajmujący się od wielu lat leczeniem chorych na nowotwory żołądka dostrzegam postępującą tendencję do zmiany lokalizacji nowotworu i wyraźne zwiększenie częstości rozpoznawanych raków umiejscowionych w okolicy połączenia przełykowo-żołądkowego. Zjawisko to jest szczególnie zauważalne wobec zmniejszenia zapadalności na nowotwory pozostałych części żołądka. Podobne obserwacje epidemiologiczne pochodzą praktycznie z całej Europy, Stanów Zjednoczonych i Azji.1-5
Wydaje się, że wzrost częstości występowania choroby refluksowej i przełyku Barretta bezpośrednio wpływa na powstawanie i rozwój raków gruczołowych umiejscowionych w okolicy połączenia przełykowo-żołądkowego.3 Niestety mimo postępu wiedzy, doświadczeń i rozwoju armamentarium diagnostycznego wczesne wykrycie tego nowotworu należy do rzadkości. Wpływają na to przede wszystkim uboga symptomatologia we wczesnym okresie rozwoju raka i brak programów profilaktycznych. Postępujące zaburzenia połykania świadczą zazwyczaj o istnieniu już zaawansowanego nowotworu. Wyniki retrospektywnych badań epidemiologicznych wskazują, że u ponad 80% chorych na raka wpustu rozpoznano nowotwór zaawansowany, rokowanie było złe, a 5-letnie przeżycie mniejsze niż 30%.1
Szansę na poprawę wyników leczenia stwarza kojarzenie z leczeniem chirurgicznym innych metod terapeutycznych. Dla chorych na raka płaskonabłonkowego przełyku są one odmienne od metod stosowanych u chorych na raka gruczołowego. Dlatego już na wstępnym etapie postępowania należy chorego zakwalifikować do odpowiedniej grupy terapeutycznej.
Definicja i klasyfikacja
Rak gruczołowy i rak płaskonabłonkowy przełyku, mimo identycznej lokalizacji, są traktowane jako różne jednostki chorobowe o odmiennej epidemiologii, etiologii, biologii i rokowaniu, a chorzy wymagają zastosowania odmiennych metod leczenia skojarzonego. Jest to szczególnie ważne wobec uaktualnienia klasyfikacji TNM z 2010 r., w której raka połączenia przełykowo-żołądkowego umieszczono wśród nowotworów przełyku.
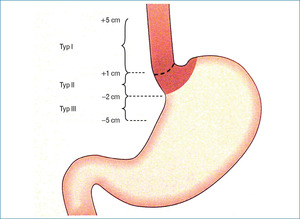
Zgodnie z definicją rozpoznanie raka połączenia przełykowo-żołądkowego wymaga spełnienia dwóch kryteriów: topograficznego i histopatologicznego. Pierwotne ognisko nowotworu powinno być umiejscowione w polu anatomicznym sięgającym 5 cm powyżej i poniżej zdefiniowanego endoskopowo wpustu żołądka (czyli pola między linią Z, wytyczającą miejsce przejścia nabłonka płaskiego przełyku w nabłonek gruczołowy, a początkiem fałdów żołądkowych). Histologicznie nowotwór jest rakiem gruczołowym. Powszechnie przyjęta klasyfikacja zaproponowana przez Siewerta opiera się na topograficznej lokalizacji raka (ryc. 1).6
Typ I odpowiada zmianie umiejscowionej pierwotnie w dolnym odcinku przełyku (od 1 do 5 cm powyżej wpustu). Rozwija się on zazwyczaj na podłożu metaplazji jelitowej (przełyk Barretta) i nacieka połączenie przełykowo-żołądkowe. Typ II, uznawany za prawdziwego guza wpustu (do 1 cm powyżej do 2 cm poniżej wpustu), rozwija się na podłożu nabłonka wpustu lub tzw. krótkiego segmentu metaplazji jelitowej. Typ III to pierwotnie guz podwpustowy (od 2 do 5 cm poniżej wpustu) naciekający połączenie przełykowo-żołądkowe (ryc. 2).
Poszczególne typy nowotworu różnią się cechami patomorfologicznymi, a także etiologią i epidemiologią. Guzy typu I powstają przede wszystkim na podłożu choroby refluksowej, a guzy typu III są typowymi rakami żołądka. W praktyce klinicznej najważniejsze znaczenie ma charakterystyka tworzenia przerzutów do węzłów chłonnych przez poszczególne typy nowotworu. Umiejscowienie ogniska pierwotnego i określenie typu nowotworu istotnie wpływa na wybór metody leczenia przez chirurga planującego operację.
Badania przed operacją
U chorych na raka połączenia przełykowo-żołądkowego w diagnostyce poprzedzającej operację należy uwzględniać ocenę zaawansowania nowotworu oraz ocenę stanu ogólnego chorego. Drugi z tych elementów często bywa niedoceniany. Umiejscowienie raka na granicy dwóch narządów, przełyku i żołądka, odpowiada jego lokalizacji na granicy dwóch jam ciała. Mimo coraz doskonalszej diagnostyki obrazowej doświadczenie kliniczne uczy, że operując od strony jamy brzusznej, zawsze należy brać pod uwagę konieczność dodatkowego otwarcia klatki piersiowej.
Ograniczenie procesu diagnostyczno-leczniczego jedynie do choroby podstawowej, będącej celem działań chirurgicznych, może prowadzić do nieuwzględnienia obciążeń natury ogólnej. Celem przedoperacyjnej oceny ryzyka jest ograniczenie powikłań po zabiegu dzięki identyfikacji zaburzeń czynności narządów, które albo można poprawić właściwym postępowaniem, albo wdrożyć inne, mniej obciążające sposoby leczenia.
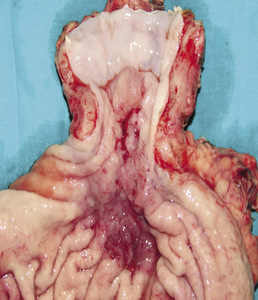
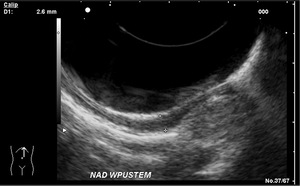
Podstawową metodą rozpoznawania raka połączenia przełykowo-żołądkowego jest badanie endoskopowe połączone z pobraniem wycinka do badania histopatologicznego. Staramy się ustalić umiejscowienie głównej masy guza w odniesieniu do wpustu żołądka. Zawsze należy obejrzeć okolicę wpustu w inwersji oraz ustalić, czy współistnieje przełyk Barretta. W celu określenia dokładnej topografii guza obraz endoskopowy porównujemy z obrazem radiograficznym. Endoultrasonografia jest badaniem najdokładniej oceniającym cechę T, czyli stopień zaawansowania pierwotnego ogniska nowotworu, co ma szczególne znaczenie w odróżnianiu raka wczesnego od zaawansowanego. Niezwykle istotne jest też ustalenie rzeczywistego zakresu zmian nowotworowych (ryc. 3).