IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Powszechny czy selektywny skrining długości szyjki macicy?
Kara B. Markham, MD, Jay D. Iams, MD
Jak twierdzą autorzy, bezczynność nie wchodzi już w grę. Ocena długości szyjki macicy powinna obejmować szerszą populację kobiet, aby zapewnić odpowiednią diagnostykę i terapię tym, u których dochodzi do jej skrócenia.
Znaczny postęp w dziedzinie neonatologii spowodował poprawę przeżywalności i stanu zdrowia rodzących się coraz wcześniej noworodków, ale poród przedwczesny nadal jest wiodącą przyczyną ich umieralności w Stanach Zjednoczonych i prowadzi do niemal 35% wszystkich przypadków ich zgonów.1 Spośród prawie pół miliona rocznie porodów przedwczesnych w Stanach Zjednoczonych około 75% jest następstwem samoistnego porodu przedwczesnego lub przedwczesnego pęknięcia błon płodowych.2 Zapobieganie samoistnym porodom przedwczesnym stanowi oczywistą odpowiedź na pytanie, jak doprowadzić do redukcji porodów przedwczesnych w Stanach Zjednoczonych, choć dotychczas celu tego nie udało się zrealizować.
Poczyniony ostatnio postęp w zakresie znajomości patogenezy i oznak klinicznych porodu przedwczesnego pozwala zapobiegać mu przez wydłużenie trwania ciąży u kobiet, u których jej przebieg jest powikłany skróceniem szyjki macicy. Skrócenie szyjki macicy w drugim trymestrze ciąży, uważane w przeszłości za marker niewydolności szyjki macicy, nadal uznawane jest za dowód na możliwość wystąpienia porodu przedwczesnego. Mniejszy odsetek porodów przedwczesnych u kobiet ze skróconą szyjką macicy leczonych progesteronem prowadzi do wniosku, że początkowe sygnały przedwczesnego porodu samoistnego lub pęknięcia błon płodowych występują na długo przed ich klinicznymi oznakami i mogą być wykryte za pomocą przezpochwowego ultrasonograficznego pomiaru długości szyjki macicy.
U kobiet, u których długość szyjki macicy jest poniżej piątego centyla (to jest <25 mm) przed 20 tygodniem ciąży, występuje zdecydowanie większe ryzyko porodu przedwczesnego (iloraz funkcji wiarygodności: 4,31 u kobiet bez porodu przedwczesnego w wywiadzie oraz 11,30 u kobiet, u których doszło wcześniej do porodu przedwczesnego).3 Ryzyko to znacznie zmniejsza terapia progesteronem, a w niektórych przypadkach także założenie szwów szyjkowych.4-8
W przypadku skrócenia szyjki macicy dostępne są bezpieczne i skuteczne metody leczenia.4-8 Ultrasonograficzny pomiar długości szyjki macicy spełnia kryteria badania skriningowego:9 odnosi się do istotnego problemu zdrowotnego, jest badaniem bezpiecznym i relatywnie niedrogim, stosunkowo łatwym do przeprowadzenia i pozwala zidentyfikować zagrożone porodem przedwczesnym kobiety, u których można zastosować skuteczne leczenie.4-6,10,11 Podstawową kwestią pozostającą do rozstrzygnięcia w odniesieniu do skriningowych badań ultrasonograficznych szyjki macicy jest problem, jak najlepiej zidentyfikować i wybrać kobiety, które mogą odnieść największe korzyści z tych badań. Czy te badania powinny być wykonywane w ramach opieki prenatalnej u wszystkich kobiet, czy też selektywnie, tylko u tych, które spełniają określone kryteria? Aktualne dane wskazują, że przezpochwowe badanie ultrasonograficzne powinno być wykonywane szerzej, choć pozostają jeszcze kwestie związane z kwalifikacją do badania, przygotowaniem lekarzy do jego wykonywania, a także jego kosztami.
Pomiar długości szyjki macicy i ryzyko porodu przedwczesnego
Celem pomiaru długości szyjki macicy w czasie ciąży jest wyłonienie kobiet najbardziej zagrożonych porodem przedwczesnym.12 Odwzorowaniem pomiarów długości szyjki macicy od 16 do 22 tygodnia ciąży jest krzywa w kształcie dzwonka, w której pomiar 27 mm odpowiada piątemu centylowi, 30 mm – dziesiątemu, a 45 mm – dziewięćdziesiątemu.13 Definicja skróconej szyjki macicy różni się w zależności od wieku ciąży w chwili pomiaru (prawidłowo skrócenie szyjki macicy następuje po 22 tygodniu) oraz w momencie pojawienia się konsekwencji skrócenia (wiek ciążowy w chwili porodu przedwczesnego).10-14 Chociaż wynik poniżej 25 mm jest niewątpliwie związany ze zwiększonym ryzykiem porodu przedwczesnego, korzyści z terapii progesteronem są ewidentne tylko wówczas, gdy długość szyjki macicy u kobiet bez porodu przedwczesnego w wywiadzie wynosi poniżej 20 mm.5,6,10-14
Znaczenie techniki pomiaru
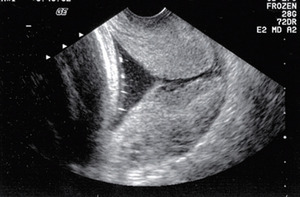
Przezpochwowe badanie ultrasonograficzne wykazuje przewagę nad ultrasonografią przezbrzuszną. Ma ono niemal uniwersalną możliwość obrazowania szyjki macicy niezależnie od budowy ciała matki i określenia wpływu ciśnienia przezbrzusznego na długość szyjki macicy oraz daje lepszą jakość obrazu w związku z mniejszą odległością między sondą aparatu a szyjką.
Bardzo istotne jest stosowanie się do standardów badania ultrasonograficznego (rycina).15 Na przykład mocz w pęcherzu matki ma nieprzewidywalny wpływ na ocenę długości szyjki macicy, a technika badania może wpłynąć na jakość otrzymywanych obrazów.16 Z tego względu rekomenduje się szkolenie i certyfikację ultrasonografistów i lekarzy wykonujących pomiary długości szyjki macicy. Szkolenia i certyfikaty oferują online Perinatal Quality Foundation (tj. program Cervical Length Education and Review [CLEAR]) i Fetal Medicine Foundation.15,17
Pomiar długości szyjki macicy u pacjentek z porodem przedwczesnym w wywiadzie
U kobiet z porodem przedwczesnym w wywiadzie ryzyko kolejnego porodu przedwczesnego jest 1,5-2 razy większe. Ostatnie rekomendacje American College of Obstetricians and Gynecologists (ACOG) i Society for Maternal-Fetal Medicine (SMFM) potwierdzają zasadność stosowania suplementacji progesteronu u kobiet, u których wcześniej doszło do porodu przedwczesnego.18,19 Rekomendacje te opierają się na dowodach, że profilaktyka z użyciem progesteronu może zmniejszyć ryzyko kolejnego porodu przedwczesnego o około jedną trzecią.4 Przezpochwowe badanie ultrasonograficzne pozwala zidentyfikować w tej populacji kobiety, u których ryzyko jest największe.20 Z tego względu u kobiet, które w przeszłości urodziły przedwcześnie, zaleca się rozpoczęcie pomiarów długości szyjki macicy w 15-16 tygodniu ciąży i kontynuowanie ich w odstępach 1-2-tygodniowych aż do 24 tygodnia ciąży, aby zidentyfikować pacjentki, u których wynik pomiaru wynosi <20-25 mm i które kwalifikują się do założenia szwu szyjkowego.19
Kobiety z porodem przedwczesnym w wywiadzie i skróconą szyjką macicy mimo suplementacji progesteronu w obecnej ciąży mogą być zakwalifikowane do założenia szwu szyjkowego. W metaanalizie obejmującej rezultaty leczenia 504 kobiet po samoistnym porodzie przedwczesnym i z szyjką macicy krótszą niż 25 mm, włączonych do jednego z czterech randomizowanych badań kontrolowanych, ryzyko ponownego porodu przedwczesnego (przed 35 tygodniem ciąży) u zakwalifikowanych do założenia szwu zostało zmniejszone o około 30%.8Dostępne dane nie są wystarczające, aby ocenić skuteczność jednoczesnej suplementacji progesteronu i założenia szwu szyjkowego. SMFM rekomenduje jednak, aby rozważać założenie szwu szyjkowego u kobiet z porodem przedwczesnym w wywiadzie, u których mimo terapii progesteronem dochodzi do postępującego skrócenia szyjki macicy (<25 mm).19
Pomiar długości szyjki macicy u kobiet w ciąży wielopłodowej
U kobiet w ciąży wielopłodowej ryzyko porodu przedwczesnego jest większe, co wiąże się z kilkoma przyczynami, łącznie ze wskazaniami medycznymi i położniczymi. Interwencje podejmowane w celu zmniejszenia lub zapobieżenia porodowi przedwczesnemu u kobiet w ciąży pojedynczej nie są skuteczne w przypadku ciąży wielopłodowej.21-25Ani suplementacja progesteronu, ani założenie szwu szyjkowego nie wydają się prowadzić do przedłużenia ciąży, a założenie szwu szyjkowego zdaje się w rzeczywistości zwiększać ryzyko porodu przedwczesnego u kobiet ze skróconą szyjką macicy.19
Badania nad suplementacją progesteronu u kobiet w ciąży bliźniaczej lub trojaczej nie obejmowały wystarczającej liczby pacjentek ze skróconą szyjką macicy, aby można na ich podstawie wyciągać jednoznaczne wnioski.21-25 Dostępne dane, łącznie z wynikami ostatniego badania prowadzonego we Francji, nie wykazują jednak korzyści z suplementacji progesteronu u pacjentek w ciąży wielopłodowej ze skróconą szyjką macicy.25 To spowodowało, że niektóre ośrodki całkowicie zrezygnowały z pomiarów szyjki macicy u kobiet mających urodzić bliźnięta lub trojaczki. Mimo to uważamy, że pomiar długości szyjki macicy może być w tej populacji użyteczny, gdyż stwierdzenie skróconej szyjki macicy może spowodować podjęcie dodatkowych interwencji, takich jak kortykosteroidoterapia prenetalna w późniejszym okresie ciąży, a odpowiednio długa szyjka macicy może uspokoić pacjentkę i jej lekarza.
Pomiary długości szyjki macicy u kobiet operowanych z powodu patologii szyjki macicy
Ryzyko porodu przedwczesnego jest większe u kobiet z dysplazją szyjki macicy w wywiadzie, leczonych metodą konizacji zimnym nożem (cold knife conization, CKC), ale korelacja między porodem przedwczesnym a konizacją szyjki macicy pętlą elektrochirurgiczną (loop electrosurgical excision, LEEP) jest mniej jasna.26-29Nie jest też jasne, czy zależności te odnoszą się do czynników wspólnych dla dysplazji i samoistnego porodu przedwczesnego, czy do oddziaływania na funkcje szyjki macicy. Niezależnie od tego istnienie takiego powiązania jest wystarczające, aby rozważać pomiar szyjki macicy na etapie 18-20 tygodnia ciąży u kobiet z dysplazją szyjki macicy w wywiadzie, u których przeprowadzono CKC lub LEEP. Pomiar w połowie drugiego trymestru ciąży może służyć jako podstawa do porównania, czy pacjentka później zgłosi się z objawami porodu przedwczesnego. Sądzimy, że kobietom ze skróconą szyjką macicy (<20 mm) powinno się oferować profilaktykę progesteronową niezależnie od tego, czy przebyły LEEP lub CKC.