Operacje ginekologiczne z użyciem robotów
Peter C. Lim, MD
Wskazówki dotyczące ułożenia chorej, umieszczenia portów,bezpieczeństwa i skuteczności zabiegu oraz zagadnienia ekonomiczne.
Wykorzystanie robota da Vinci podczas operacji ginekologicznych umożliwiło wykonywanie zabiegów minimalnie inwazyjnych u coraz większej liczby chorych, u których dotychczas jedyną możliwością była operacja otwarta. Wcześniej udowodniono przewagę operacji laparoskopowych nad otwartymi polegającą na skróceniu czasu pobytu chorych w szpitalu, przyspieszeniu powrotu do zdrowia, zmniejszeniu objętości utraconej krwi, uzyskaniu lepszego wyniku kosmetycznego oraz zmniejszeniu częstości występowania powikłań.
Laparoskopowe zabiegi z dostępu przez pochwę są jednak wykonywane rzadziej z uwagi na złożony charakter chorób narządu rodnego. Tradycyjna technika laparoskopowa wymaga również sprawności manualnej, niekiedy wykonywania nietypowych ruchów, a także wykorzystywania narzędzi cechujących się ograniczonym zakresem ruchów, co często stwarza konieczność przyjęcia niewygodnej pozycji sprzecznej z zasadami ergonomii. Kolejnym utrudnieniem napotykanym w trakcie zabiegów laparoskopowych wykonywanych zarówno przez pochwę, jak i z dostępu tradycyjnego, jest ograniczona widoczność w polu operacyjnym, a także konieczność współpracy z doświadczonym asystentem. Trudności te sprawiają, że chirurdzy są zmęczeni i sfrustrowani. Dlatego odsetek histerektomii wykonywanych z dostępu brzusznego wciąż przekracza 60%, podczas gdy odsetek tego rodzaju operacji z dostępu przez pochwę pozostaje na poziomie 22%, a w przypadku histerektomii laparoskopowych 14%, mimo że techniki minimalnie inwazyjne wykorzystuje się od ponad 20 lat.1,2
Chirurgia z użyciem robotów stała się rzeczywistością, gdy Food and Drug Administration (FDA) zarejestrowała AESOP (Automated Endoscopic System for Optimal Positioning), czyli pojedyncze ramię robota reagujące na polecenia słowne. W 1999 r. dodano dwa kolejne ramiona robota, tworząc system chirurgiczny ZEUS. Jednocześnie wprowadzono w życie pomysł operowania chorych na odległość określany mianem telechirurgii. Technologię tę udoskonaliła firma Intuitive Surgical, która dołączyła konsolę pozwalającą chirurgowi obserwować pole operacyjne na ekranie monitora i poruszać narzędziami osadzonymi w ramionach robota za pomocą manipulatorów trzymanych w palcach lub naciskając stopami pedały. System kamer o dużej rozdzielczości zapewnia uzyskanie trójwymiarowego obrazu pola operacyjnego, w którym można się poruszać, naciskając pedały lub wprawiając w ruch ramiona robota. Narzędzia EndoWrist zapewniają 7 stopni swobody ruchu, co naśladuje intuicyjnie naturalne ruchy dłoni i nadgarstka, zbliżone do wykonywanych w trakcie operacji otwartych.
W kwietniu 2005 r. FDA zarejestrowała wykorzystanie technologii z użyciem robota do przeprowadzania operacji ginekologicznych. Od tamtej pory wprowadzanie chirurgii z użyciem robota następowało bardzo szybko. W doniesieniach pochodzących z kilku szpitali akademickich opisywano gwałtowne zmniejszenie się liczby zarówno histerektomii wykonywanych metodą otwartą, jak i tradycyjnych zabiegów laparoskopowych, a jednocześnie gwałtowne zwiększenie się liczby operacji przeprowadzanych z użyciem robota.3,4
Bezpieczne wykonywanie operacji z użyciem robota
Chirurdzy, którzy chcą wykonywać operacje z użyciem robota, muszą być odpowiednio wyszkoleni, dobrze znać narzędzia, w które jest wyposażony robot, a także umieć bezpiecznie stosować tę technologię. Żadne z towarzystw ginekologicznych, w tym American College of Obstetricians and Gynecologists (ACOG), nie opracowało dotychczas formalnych zaleceń wykorzystywania tej metody. Wyjątkiem jest zalecenie ACOG, by operator posługiwał się nią pod nadzorem i z pomocą doświadczonego kolegi do czasu osiągnięcia odpowiedniej biegłości.5
Na podstawie wyników nieformalnego sondażu przeprowadzonego wśród chirurgów doświadczonych w przeprowadzaniu operacji z użyciem robota jeden z autorów zaproponował szczegółowy plan szkolenia w posługiwaniu się tą techniką. Uwzględnia on wykłady teoretyczne, ćwiczenia na platformach lub symulatorach robotów, obserwacje zabiegów, ćwiczenia na żywych zwierzętach laboratoryjnych, a w końcu wykonywanie zabiegów pod nadzorem doświadczonych kolegów.
Przed przystąpieniem do bardziej zaawansowanych operacji szkoląca się osoba powinna wykonać co najmniej 3 proste operacje pod nadzorem i co najmniej 12-15 prostych operacji samodzielnie.6 Bezpieczne wykorzystywanie technologii z użyciem robota i zminimalizowanie powikłań wymaga przyjęcia i wprowadzenia do praktyki klinicznej starannie opracowanego planu szkolenia.
Zapewnienie skuteczności operacji z użyciem robota
Zapewnienie skuteczności operacji z użyciem robota wymaga pracy zespołowej, przygotowania oraz zaangażowania. Do osiągnięcia tego celu niezbędna jest skoordynowana praca zespołu. Zespół ten składa się z koordynatora, operatora, pierwszego asystenta, dodatkowego pomocnika, technika chirurgicznego oraz anestezjologa. Koordynator usuwa potencjalne usterki systemu i zapewnia jego właściwe funkcjonowanie. Każdy członek zespołu ma wyznaczone odpowiednie zadania. Na przykład asystent stojący przy stole operacyjnym wyposaża ramiona robota w odpowiednie narzędzia, natomiast drugi asystent obsługuje manipulator pochwowy. Unikanie wykonywania zbędnych ruchów wymaga jasnej i ciągłej komunikacji między asystentem pracującym przy stole operacyjnym a operatorem. Asystenci muszą też umieć odpowiednio postępować, gdy dojdzie do kolizji ramion robota.
Dla operatora, który chce osiągnąć wprawę w przeprowadzaniu operacji z użyciem robota, zasadnicze znaczenie ma zaangażowanie w trening. Nie wiadomo, ile trzeba wykonać zabiegów, by wykonywać je skutecznie. W retrospektywnym badaniu kohortowym osiągnięcie wprawy w pokonaniu pierwszego etapu krzywej uczenia się usuwania macicy z przyczyn zarówno łagodnych, jak i nowotworu złośliwego, wymagało przeprowadzenia od 25 do 50 takich operacji.7-9 Trzeba też pamiętać, że krzywe uczenia się są inne dla każdego z etapów operacji z użyciem robota, takich jak wprowadzanie portów, manipulacje narzędziami, usunięcie macicy, zamknięcie mankietu kikuta pochwy i wycięcie węzłów chłonnych.7,10
Operatorzy, którzy zaczynają posługiwać się tą techniką, powinni poświęcić czas na wykonywanie wielu kolejnych czynności za pomocą robota, by nauczyć się ich i osiągnąć wprawę. Czynnościami tymi są obsługa kilku pedałów, śledzenie położenia narzędzi i opanowanie właściwych ruchów nimi. Wykorzystanie skomputeryzowanych symulatorów robotów, podobnych do symulatorów używanych w szkoleniu pilotów, ułatwia nabycie umiejętności i osiągnięcie sprawności w operowaniu za pomocą robota.6
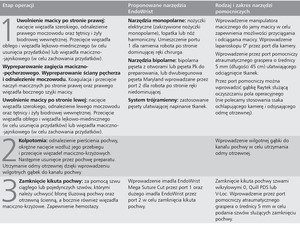
Na koniec trzeba opracować zrozumiałe i jednolite etapy postępowania typowe dla każdej operacji, które każdy z członków zespołu opanuje i będzie powtarzał w trakcie kolejnych zabiegów. Jedną z propozycji wykonywania kolejnych etapów histerektomii z użyciem robota przedstawiono w tabeli (a także na filmie wideo 1, www.contemporaryobgyn.net/robotic_hysterectomy_5_steps).
Ułożenie chorej i rozmieszczenie portów robota
Ułożenie chorej
Do operacji z użyciem robota chorą należy ułożyć w pozycji ginekologicznej z kończynami dolnymi umieszczonymi w wyściełanych strzemionach (Allen Medical Systems), a stół operacyjny ustawić w pozycji Trendelenburga. Kończyny górne układa się bezpiecznie na wyściełanych podkładkach, by zapobiec uszkodzeniom nerwów. Specjalne podpórki pod ramiona minimalizują ryzyko zsunięcia się ze stołu operacyjnego chorej ułożonej w pozycji Trendelenburga. Podpórki te muszą być również wyściełane, by nie doszło do uszkodzenia splotów barkowych. Trzeba pamiętać, że utrzymywanie pozycji Trendelenburga przez ponad 3 godziny sprzyja uszkodzeniu splotu barkowego, złuszczaniu się rogówki, obrzękowi krtani, obrzękowi mózgu oraz niedokrwiennej neuropatii nerwu wzrokowego.10 Etiologia tych potencjalnych powikłań śródoperacyjnych jest niejasna. Uważa się jednak, że do ich wystąpienia może się przyczynić długotrwałe ułożenie w pozycji Trendelenburga z dużym nachyleniem stołu, zwłaszcza jeśli wskaźnik masy ciała (BMI) chorej przekracza 30.