Z dziejów farmakoterapii
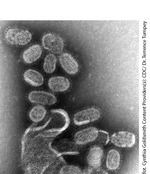
Grypa – niechciana zawsze z nami
Dr n. med. Iwona Korzeniewska-Rybicka
Dlatego musimy być w gotowości, w tym w farmakogotowości
Wirus Ebola całkowicie zdominował wszystkie inne tematy medyczne. Co tydzień przedstawiane są nowe rejestry zachorowalności i śmiertelności w rejonie epidemii w krajach Afryki Zachodniej (wg danych WHO z 17 października zachorowały 8994 osoby, a zmarły 4492). Skrupulatnie odnotywany jest każdy przypadek ewakuacji medycznej zakażonego lub repatriacji eksponowanego obywatela do krajów poza terenem epidemii (wg danych z 17 października w sumie proces ewakuacji lub repatriacji dotyczył 17 osób, w tym na Stary Kontynent trzy osoby ewakuowano do Niemiec, dwie do Hiszpanii oraz po jednej do Wielkiej Brytanii, Francji, Norwegii i Szwajcarii, a dwie eksponowane osoby powróciły do Holandii). Trwogę budzą opisane po raz pierwszy w październiku tego roku przypadki zakażenia personelu medycznego zajmującego się chorymi na gorączkę krwotoczną w Europie i Stanach Zjednoczonych. 6 października zidentyfikowano pierwsze zakażenie wirusem Ebola poza Afryką u pielęgniarki opiekującej się w madryckim szpitalu Karola III chorym misjonarzem po jego ewakuacji do Hiszpanii. 10 i 14 października potwierdzono kolejno zakażenie dwóch pielęgniarek ze szpitala prezbiteriańskiego w Dallas w Teksasie, które opiekowały się zmarłym na gorączkę krwotoczną mieszkańcem Liberii po rozwoju u niego choroby, co miało miejsce wkrótce po przyjeździe w odwiedziny do krewnych w Stanach Zjednoczonych.
Tymczasem warto zestawić powyższe dane liczbowe z tymi dotyczącymi oswojonego już od dawna w naszej świadomości zakażenia innym groźnym wirusem – wirusem grypy. Co roku na świecie na grypę choruje około 10 mln ludzi, a śmiertelność jest bardzo duża z powodu powikłań płucnych i pozapłucnych, głównie krążeniowych. Kiedy grypa przybiera pandemiczny charakter, a w XX wieku było tak czterokrotnie, w sezonach 1918-1919 (grypa hiszpanka – H1N1), 1957-1958 (grypa azjatycka – H2N2), 1968-1969 (grypa hongkong – H3N2) i 1977-1978 (grypa rosyjska – H1N1), wówczas jej żniwo staje się trudne do wyobrażenia. W trakcie najcięższej pandemii grypy nazywanej hiszpanką w sezonie 1918-1919 zachorowało około pół miliarda ludzi na świecie, czyli wówczas co trzeci mieszkaniec Ziemi, a co najmniej 50 mln ludzi zmarło – więcej niż zginęło w czasie I wojny światowej. Groźba pandemii grypy jest wciąż realna, o czym mogą świadczyć zdarzenia z sezonu grypowego 2009-2010, kiedy zwiastowano światową katastrofę za przyczyną wirusa tzw. grypy świńskiej (H1N1/09). W Polsce tzw. sezon grypowy, czyli okres wzmożonych zachorowań, trwa od października do kwietnia, przy czym szczyt zachorowań przypada na okres między styczniem a marcem. Tymczasem, choć naszą świadomość zdominowały codzienne niepokojące doniesienia o gorączce krwotocznej, w praktyce rozpoczynamy właśnie sezon grypowy 2014-2015.
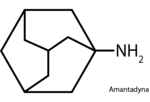
Dlaczego zatem mimo powyższych statystyk grypa, choć przecież potencjalnie śmiertelna, jest nam mniej straszna niż gorączka krwotoczna? Otóż nauczyliśmy się z nią walczyć za pomocą szczepionek i leków. Najlepszą formą profilaktyki jest szczepienie przeciwgrypowe; należy jednak pamiętać, że potrzeba co najmniej sześciu miesięcy na dopuszczenie do obrotu szczepionki przeciw zidentyfikowanemu szczepowi wirusa. Dostępne natomiast od ręki są leki przeciwgrypowe – dwie pochodne 1-amino-adamantyny: amantadyna i rymatadyna (lek niezarejestrowany w Polsce) oraz trzy inhibitory neuraminidazy: oseltamiwir, zanamiwir i peramiwir (lek niezarejestrowany w Polsce).
Amantadyna
W 1957 roku naukowcy firmy DuPont zainicjowali w laboratorium im. Charlesa Stine’a badania różnych związków chemicznych pod kątem działania przeciwwirusowego. Zostały one na początku lat 60. XX wieku zwieńczone sukcesem w postaci wykazania, że jedna z badanych substancji – amantadyna – ma ewidentne działanie przeciwgrypowe przeciw wszystkim wirusom grypy typu A w hodowlach komórkowych oraz w modelach grypy u myszy.
Przeciwgrypowe działanie amantadyny u ludzi zostało po raz pierwszy opisane w 1963 roku przez George’a Gee Jacksona, Roberta L. Muldoona i Lorena W. Avery'ego z University of Illinois Hospital w Chicago. Te pierwsze badania przeprowadzono z udziałem zdrowych ochotników, których zakażano do celów badawczych wirusem azjatyckiej grypy A. Stwierdzono, że objawy grypy: gorączka (objaw obiektywny), bóle mięśniowe, bóle głowy, osłabienie, nieproduktywny kaszel, bóle gardła i zapalenie błony śluzowej nosa mijały istotnie szybciej po zastosowaniu amantadyny w porównaniu z placebo. Stwierdzono także, że zastosowanie amantadyny po 48 godzinach od pojawienia się objawów klinicznych nie było już skuteczne, co jest zresztą typowe dla wszystkich obecnie dostępnych leków przeciwgrypowych, niezależnie od grupy farmakologicznej, do której należą.
W kolejnych badaniach przeprowadzonych przez ten sam amerykański zespół oraz w innych miejscach w Wielkiej Brytanii, Europie i Japonii udowodniono, że zastosowanie leku ma też znaczące działanie profilaktyczne – pod wpływem jego działania częstość objawowego zakażenia uległa zmniejszeniu o 50 proc. Można to prawdopodobnie uznać za najbardziej doniosłe odkrycie w zakresie przydatności amantadyny.
Symmetrel
Firma DuPont nie mogła na tym etapie opatentować amantadyny, która była powszechnie znaną i dostępną cząsteczką. Mogła jednak opatentować jej stosowanie w chorobach górnego odcinka układu oddechowego. W dniu 18 października 1966 roku Food and Drug Administration (Amerykańska Agencja ds. Żywności i Leków) dopuściła amantadynę, pod handlową nazwą Symmetrel, w postaci tabletek i syropu do obrotu w bardzo ograniczonym wskazaniu, a mianowicie „w profilaktyce zakażeń układu oddechowego wywołanych przez wirusa grypy A podtypu azjatyckiego (…), zwłaszcza u osób z grup dużego ryzyka ciężkiego przebiegu grypy lub u osób z bliskiego kontaktu z chorym na tzw. grypę azjatycką”. W momencie rejestrowania amantadyny w tym wskazaniu owa grypa azjatycka była już tylko wspomnieniem.
Ta pierwsza rejestracja amantadyny odzwierciedlała ówczesny pogląd, że przesunięcia antygenowe – skutek spontanicznych punktowych mutacji – odpowiedzialne za zjawisko zmienności antygenów glikoprotein: hemaglutyniny i neuraminidazy wirusa grypy prowadzą do powstania niejako nowego wirusa. Mogą zatem zmieniać skuteczność leków przeciwgrypowych w stosunku do różnych szczepów.
Kiedy w Europie pojawiła się tzw. grypa hongkong, firma DuPont natychmiast rozpoczęła badania tego nowego szczepu. Testy w koloniach komórkowych i w modelach zwierzęcych szybko wykazały co najmniej tak dobrą skuteczność amantadyny w stosunku do nowego szczepu, jak to było w przypadku starego. Pojawiły się informacje firmowe o skuteczności amantadyny w profilaktyce zakażenia wirusem hongkong. Zainterweniowała wówczas FDA i wymogła na DuPont rozesłanie listu do wszystkich amerykańskich lekarzy, w którym mowa była o braku badań klinicznych amantadyny w profilaktyce wirusa grypy hongkong/68, co stwarza niepewność w stosunku do stosowania tego leku. Oczywiście zaczęto niezwłocznie takie badania z udziałem ludzi, ale skończyły się one dopiero po zakończeniu epidemii. Jednocześnie w piśmiennictwie medycznym, np. w „Journal of the American Medical Association”, pojawiały się publikacje przeciw stosowaniu amantadyny, wynikające z dogmatu o niemożliwości eliminacji wirusa bez zniszczenia komórek, które zakaża, co opisałam w poprzednim odcinku serii (Jak zabić wirusy. MT 2014;9:77). W sumie trudno było nazwać Symmetrel lekiem cieszącym się wśród lekarzy uznaniem.
Dopiero Centers for Disease Control and Prevention (CDC) pomogła firmie DuPont przeprowadzić w FDA najpierw w 1976 roku proces rejestracji amantadyny w profilaktyce w stosunku do wszystkich szczepów grypy A, a następnie w 1982 roku w ich leczeniu.
Blokowanie translokacji kationów wodorowych
Od początku zdawano sobie sprawę, że amantadyna i podobne do niej chemicznie związki mają unikatowy mechanizm działania, który początkowo badacze z firmy farmaceutycznej DuPont pod kierownictwem Conrada E. Hoffmana i naukowcy z Justus-Liebig-Universität w Giessen (Niemcy) opisywali jako zahamowanie replikacji z powodu zablokowania penetracji wirusa grypy do komórki (co okazało się nieprawdą) lub z powodu zablokowania dysocjacji rybonukleoprotein, czyli odpłaszczenia materiału genetycznego wirusa (to działanie potem potwierdzono).
Pochodne 1-amino-adamantyny, czyli amantadyna i bardzo do niej strukturalnie podobna rylmenidyna, są antagonistami małego otoczkowego białka M2 (matrix-2 protein) tworzącego kanał jonowy w cząsteczkach wirusa grypy A. Działają od strony światła poru kanału przez wytworzenie wiązania wodorowego między grupą aminową leków a azotem histyny w pozycji 37 łańcucha M2, natomiast grupa adamantynowa zajmuje lipofilną kieszonkę w strukturze poru w sąsiedztwie glicyny w pozycji 34. Jeśli kanał ten jest niezablokowany, to do wnętrza wirionu przedostają się zakwaszające je kationy wodorowe ze środowiska wakuoli, w której znajduje się wirus po endocytozie do wnętrza komórki. Ta zmiana pH powoduje dysocjację rybonukleoprotein, rozpoczynającą replikację wirusa.
Wirus grypy B ma strukturalnie inne kanały M2 z wchodzącymi do światła ich porów łańcuchami bocznymi, które blokują wiązanie leków z grupy pochodnych adamantyny do tego kanału. Tymczasem przepływ jonów wodorowych jest zachowany, czyli funkcja kanału jest normalna i nie może być zablokowana. Dlatego amantadyna i rylmenidyna nie działają naturalnie na wirusy grypy B.