IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Dermatologia
Pokonać świerzb
Lek. med. Paweł Traczewski
Świerzb jest zakaźną chorobą skóry wywoływaną przez świerzbowca ludzkiego – pasożyta należącego do roztoczy. Świerzbowce drążą tunele w ludzkim naskórku, powodując przy tym silny świąd. Na całym świecie choruje ok. 300 mln osób, co stanowi 5 proc. ogólnej populacji. Choroba dotyczy wszystkich grup społecznych bez względu na wiek, płeć, rasę czy status socjoekonomiczny. Do jej rozwoju przyczyniają się: wyniszczenie fizyczne, osłabienie odporności, niski poziom higieny, młody wiek, a także złe warunki bytowe, w szczególności przeludnienie. Miejsca takie jak żłobki, przedszkola, szkoły czy domy opieki charakteryzują się ułatwionym rozprzestrzenianiem się pasożyta. Do zarażenia częściej dochodzi w miesiącach zimowych. Jeśli nastąpi kumulacja wielu czynników ryzyka, co dotyczy np. społeczności zamieszkujących tropikalne i subtropikalne strefy geograficzne, częstość świerzbu może sięgać 40-80 proc.
Świerzbowce żywią się komórkami skóry i głównie z tego powodu nie przeżywają dłużej niż trzy dni poza nią. Fakt ten wykorzystywany jest w profilaktyce choroby. Okres wylęgania świerzbu w przypadku pierwotnej infestacji wynosi zwykle trzy-cztery tygodnie. Oznacza to, że przez ten czas pacjent, choć bezobjawowy, może stanowić źródło zarażenia dla osób z najbliższego otoczenia, które także powinny być objęte terapią. W przypadku kolejnej ekspozycji okres inkubacji choroby jest znacznie krótszy i wynosi jeden-trzy dni. Do zarażenia dochodzi najczęściej poprzez bezpośredni kontakt ze skórą osoby zarażonej, zwłaszcza przez kontakt seksualny. Drogą szerzenia się choroby jest także kontakt pośredni, np. spanie w jednym łóżku, używanie tych samych ręczników.
Objawy kliniczne
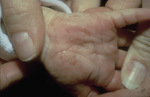
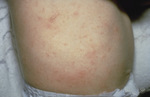
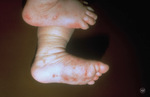
Typowe dla świerzbu są dolegliwości świądowe nasilające się po rozgrzaniu ciała, np. w nocy. Powstające w przebiegu choroby grudki, guzki, pęcherzyki zajmują najczęściej przestrzenie międzypalcowe rąk, nadgarstki, zgięcia i fałdy skórne, okolice pępka, brodawki sutkowe u kobiet, okolice narządów płciowych u mężczyzn, pośladki. Dokładne badanie skóry umożliwia ocenę tuneli świerzbowcowych zlokalizowanych głównie w obrębie przestrzeni międzypalcowych rąk oraz nadgarstków. Uogólniony, intensywny świąd, osutka grudkowa są również wynikiem wtórnej alergizacji na odchody, ślinę, jaja oraz fragmenty ciała roztoczy. Ponadto w długo utrzymującym się świerzbie na pierwszy plan mogą wysuwać się nadżerki, przeczosy, zliszajowacenie, spowodowane przewlekłym świądem i drapaniem skóry. Zmiany mogą być nadkażone bakteryjnie, szczególnie w przypadku rąk i stóp. Odmiennie niż u dorosłych i starszych dzieci, u pacjentów do 2. r.ż. zmiany często występują także w obrębie głowy, szyi, dłoni i podeszew stóp (ryc. 1, 2, 3). U niemowląt nierzadko dochodzi do powstawania pęcherzy.
Najczęstszymi powikłaniami są wtórne infekcje bakteryjne. W przebiegu świerzbu może dojść do zliszajcowacenia, niesztowicy, zapalenia tkanki podskórnej, powstania czyraków. Wtórne infekcje paciorkowcami β-hemolizującymi grupy A mogą skutkować kłębuszkowym zapaleniem nerek czy gorączką reumatyczną. Konsekwencje psychologiczne związane z zarażeniem także mogą być poważne. Pacjenci są udręczeni świądem, miewają poczucie wstydu, odrzucenia społecznego, a u osób wcześniej zdrowych psychicznie może rozwinąć się parazytofobia.
Diagnostyka
Rozpoznanie świerzbu zazwyczaj stawiane jest na podstawie wywiadu oraz badania przedmiotowego, w którym stwierdzane są wykwity o typowej lokalizacji. Pomocne jest znalezienie kilkumilimetrowych nor świerzbowcowych, zwykle o krętym przebiegu, z niewielkim rumieniem wokół oraz delikatnie łuszczącą się powierzchnią, które umiejscowione są najczęściej na wewnętrznej powierzchni palców. Niekiedy na końcu nory można zobaczyć świerzbowca pod postacią ciemnego punkciku. Pomocne może być badanie za pomocą dermoskopu. Badanie mikroskopowe zeskrobin naskórka, mogące przynieść definitywną diagnozę, nierzadko daje wynik fałszywie ujemny. W przypadkach świerzbu o nietypowym obrazie klinicznym przydatne może okazać się badanie histopatologiczne wycinka skórnego, ponieważ niekiedy pasożyt penetruje głębiej niż zwykle, nawet do poziomu połączenia naskórkowo-skórnego. W badaniu krwi można stwierdzić podwyższony poziom IgE, ale nie jest to cecha swoista.
Szczególne postaci świerzbu
Świerzb ludzi starszych – oprócz typowych okolic mogą być zajęte: skóra owłosiona głowy, łokcie, kolana, podeszwy stóp. U osób obciążonych chorobami przewlekłymi często dochodzi do zajęcia pośladków i pleców.
Świerzb pęcherzowy – odmiana występująca u osób powyżej 65. r.ż., z pęcherzami jako dominującymi wykwitami; typowe grudki bywają nieliczne.
Świerzb norweski (hiperkeratotyczny) – dotyka osoby upośledzone umysłowo, fizycznie oraz z obniżoną odpornością, co stwarza doskonałe warunki dla intensywnego namnażania się pasożytów. Charakterystyczna jest nietypowa lokalizacja mnogich wykwitów, obejmująca owłosioną skórę głowy, twarz, łokcie, kolana, ręce, stopy oraz narządy paznokciowe. Świąd często jest mniej nasilony, mimo że w naskórku obecnych jest łącznie nawet do 2 mln pasożytów, podczas gdy w klasycznym świerzbie liczba ta sięga ok. 20 roztoczy.
Świerzb guzkowy – jest wynikiem odpowiedzi immunologicznej na antygeny i wydaliny pasożyta. Charakterystyczne są czerwonobrązowe grudki lub guzki o średnicy kilku centymetrów zlokalizowane u dorosłych przeważnie w okolicach pachowych oraz męskich narządów płciowych.
Świerzb incognito – jest następstwem przewlekłego leczenia miejscowymi glikokortykosteroidami na skutek błędnego rozpoznania. Dochodzi do zamaskowania objawów chorobowych, a ścieńczenie skóry przyczynia się do wtórnych infekcji.
U osób dorosłych świerzb należy różnicować z innymi chorobami skóry ze świądem, np.:
- liszajem płaskim,
- opryszczkowatym zapaleniem skóry,
- zapaleniem mieszków włoso-wych,
- dolegliwościami świądowymi w przebiegu chorób wewnętrznych.
Rozległe zmiany rumieniowe ze świądem wymagają różnicowania z chłoniakami. U dzieci konieczne jest różnicowanie przede wszystkim z:
- liszajcem zakaźnym,
- atopowym zapaleniem skóry,
- zmianami grudkowo-obrzękowymi po ukąszeniach przez owady.
Leczenie
Spośród preparatów przeciwświerzbowcowych zalecanych przez Międzynarodową Unię Przeciw Chorobom Przenoszonym Drogą Płciową (IUSTI) i WHO w Polsce stosowane są permetryna i benzoesan benzylu. U dorosłych oraz dzieci powyżej 2. r.ż. miejscowe preparaty powinny być równomiernie aplikowane na całe ciało z wyjątkiem głowy, chyba że mamy do czynienia z odmianą zajmującą także głowę. Warto zwracać pacjentom uwagę, by nie pomijali żadnych okolic, a zwłaszcza przestrzeni międzypalcowych rąk i stóp, wałów paznokciowych, nadgarstków, łokci, dołów pachowych, okolic narządów płciowych i pośladków. U niemowląt i dzieci do 2. r.ż. włącznie należy leczyć również skórę twarzy, uszu oraz skórę owłosioną głowy. Świerzbowce są bardziej aktywne w godzinach wieczornych, dlatego najkorzystniej jest wtedy aplikować preparaty miejscowe. W przypadku nadkażeń bakteryjnych dodatkowo stosuje się miejscowe, a w niektórych przypadkach doustne antybiotyki.
Z uwagi na bardzo wysoką skuteczność, niskie wchłanianie i dobrą tolerancję terapii najczęściej zalecanym lekiem pierwszego wyboru, m.in. przez Amerykańskie Centrum Kontroli i Prewencji Chorób (CDC), jest permetryna. Krem zawierający 5 proc. permetryny zawierający nakładany jest jednorazowo na 8-14 godzin. W tym czasie pacjent nie powinien się kąpać. Preparat może być stosowany od 2. m.ż. Lepszą efektywność permetryny od lindanu (do 2008 roku lek z wyboru w Polsce, wycofany ze względu na potencjalną neurotoksyczność), a także krotamitonu i iwermektyny (niestosowana w Polsce) potwierdza opublikowana w 2010 roku metaanaliza badań obejmujących 2676 pacjentów. Wykazano także większą skuteczność permetryny od iwermektyny i krotamitonu w zakresie redukcji świądu. Na podstawie danych zebranych w USA częstość objawów niepożądanych ze strony ośrodkowego układu nerwowego, które można powiązać ze stosowaniem permetryny, oszacowano na zaledwie 1 na 500 tys. chorych. Najczęstsze działania niepożądane to uczucie palenia i kłucia skóry. Nie ma dowodów klinicznych na powstawanie tolerancji czy oporności pasożyta na tę terapię.
_opt.jpeg)