IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Idealna klinika
Przepis na superszpital
Opracowała Iwona Dudzik
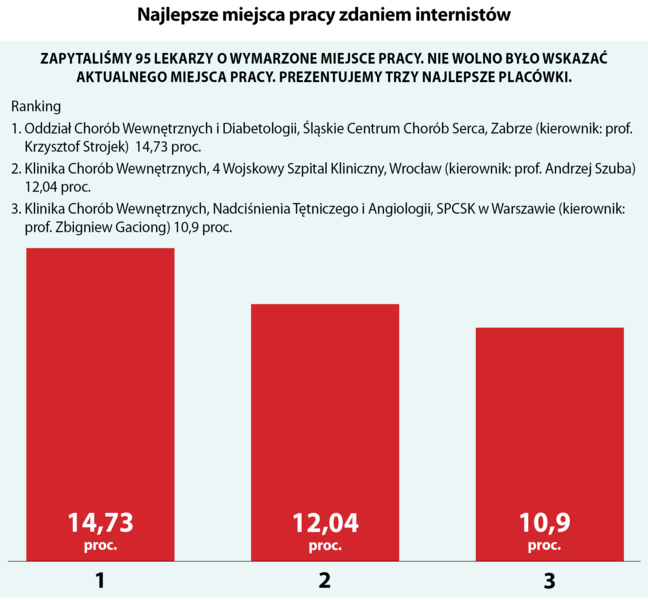
W rankingu najlepszych miejsc pracy dla internistów ponownie (poprzednio Idealnej Kliniki szukaliśmy w 2012 roku) zwyciężył Oddział Chorób Wewnętrznych i Diabetologii Śląskiego Centrum Chorób Serca w Zabrzu. Kolejne miejsca na podjum zajęły: Klinika Chorób Wewnętrznych 4. Wojskowego Szpitala Klinicznego we Wrocławiu oraz Klinika Chorób Wewnętrznych, Nadciśnienia Tętniczego i Angiologii SPCSK w Warszawie.
Prof. dr hab. med. Krzysztof Strojek, kierownik Oddziału Chorób Wewnętrznych i Diabetologii, Śląskie Centrum Chorób Serca, krajowy konsultant ds. diabetologii:
Sądzę, że na zwycięstwo naszego oddziału w rankingu „Medical Tribune” wielki wpływ ma dobra atmosfera i styl pracy, jakie u nas panują. Jesteśmy z tego znani. Zarówno ja, jak i moi asystenci często prowadzimy wykłady dla innych lekarzy. Kładziemy nacisk nie na teorię, ale przede wszystkim dzielimy się praktyczną wiedzą i doświadczeniem, co dla praktykujących lekarzy jest najistotniejsze. Właśnie wtedy koledzy mogą zaobserwować partnerskie relacje, jakie panują między kierownikiem i asystentami naszego oddziału. Podobne obserwacje mają lekarze, którzy przebywają u nas na stażu specjalizacyjnym z dziedziny chorób wewnętrznych, diabetologii czy endokrynologii.
Uważam, że nic tak nie motywuje pracownika, jak to, że jego własna decyzja jest akceptowana i wdrożona do realizacji. Dlatego moi asystenci mają pełną samodzielność w podejmowaniu decyzji, nawet jeśli mają odmienne zdanie niż ja. Jeśli nasze opinie w jakiejś kwestii bardzo się różnią, wówczas dyskutujemy, a na końcu zajmujemy wspólnie wypracowane stanowisko. Nie zawsze jest ono zgodne z tym, co mówiłem na początku. Czasami asystenci przekonują mnie, aby wprowadzić ich rozwiązanie.
Naszą ogromną zaletą są warunki lokalowe – mieścimy się w Śląskim Centrum Chorób Serca, a jest to wyjątkowy ośrodek, dysponujący znakomitym sprzętem i komfortowymi warunkami leczenia.
Kolejną naszą przewagą jest to, że wdrażamy do codziennej praktyki najnowsze wiadomości pochodzące z publikacji naukowych: nowe wskazania do stosowania leków, nowe strategie terapii itp.
W diabetologii trudno mówić o przełomowych odkryciach, podobnych do tych, jakim było wynalezienie insuliny w 1922 roku. Obecnie postęp dokonuje się drobnymi krokami, staramy się za nim nadążać.
Jeśli chodzi o styl pracy – dla mnie najważniejsze są wyniki leczenia i zadowolenie pacjentów. Dlatego rozliczam asystentów z realizacji zadań, zarówno jeśli chodzi o działalność leczniczą, jak i naukową, a nie z czasu spędzonego w pracy. Nie wymagam siedzenia określonej liczby godzin. Czasem lekarze są w klinice dłużej lub pracują w domu, kiedy indziej krócej.
Nie uważam, że bycie dobrym lekarzem wymaga poświęcania się kosztem rodziny lub prywatnego czasu. W dłuższej perspektywie sprawdza się harmonia między pracą i innymi aspektami życia.
Liczy się natomiast empatia – sposób podejścia do pacjenta. Moi lekarze wiedzą na przykład, że nie istnieje dla mnie pojęcie pacjent roszczeniowy. Postawa pacjenta często wynika z jego bezradności, przerażenia i paniki. Lekarz nie może się wtedy od niego odwracać.
Dlatego, choć wiele młodych kolegów przewija się przez nasz oddział, nie każdy może tu zostać na stałe i dołączyć do zespołu.
Moi lekarze wiedzą też, że cenię sobie jasne formułowanie problemu. Kiedy któryś z lekarzy zaczyna mówić długo i zawile, odpowiadam mu w swoim stylu: „A o co konkretnie chodzi?”, albo „Przejedź do konkretów”.
Ważne jest też to, że choć w nazwie naszego oddziału mamy „choroby wewnętrzne i diabetologię”, to ma on przede wszystkim profil diabetologiczny i zajmuje się głównie chorymi z cukrzycą. Dlatego omija nas wiele problemów, z którymi borykają się oddziały interny. Ich ordynatorzy narzekają na brak lekarzy chętnych do pracy czy niemożność ich zatrudnienia z powodów finansowych. Mają też problem z rosnącą ilością obowiązków związanych z administracją, a w rezultacie dla pacjentów czasu mają mniej. Każdego dnia przeżywają też ogromny napór pacjentów z izby przyjęć. Chorzy ci, nawet jeśli mają banalne dolegliwości, wolą otrzymać pomoc w szpitalu, niż w poradni.
Natomiast jeśli chodzi o stan diabetologii w naszym kraju, to w mojej ocenie sytuacja polepszyła się. Poradni diabetologicznych jest coraz więcej, obecnie każdy pacjent, który tego wymaga, może otrzymać konkretną pomoc i rozpocząć odpowiednie leczenie.
O cukrzycy wiele się mówi w mediach, dlatego świadomość społeczna wzrosła. Zaowocowało to tym, że liczba pacjentów, którzy chorują nie wiedząc o tym, zmniejszyła się. Kiedyś na jednego pacjenta z rozpoznaną cukrzycą przypadało dwóch z nierozpoznaną. W tej chwili proporcje się odwróciły. Oczywiście, nadal mamy wiele do zrobienia, bo ok. 20-25 proc. chorych pozostaje z nierozpoznaną cukrzycą, ale jeszcze kilka lat temu było to 60 proc.
Często mówię, że hospitalizacja w przypadku cukrzycy oznacza porażkę leczenia ambulatoryjnego. Jednak w wielu przypadkach hospitalizacje są nieuniknione – w warunkach ambulatoryjnych nie da się dokonać niektórych rozstrzygnięć. Dlatego widzę potrzebę zwiększenia w kontraktach z NFZ liczby hospitalizacji diabetologicznych.