Farmakoterapia
Pacjent z zaburzeniami lękowymi w gabinecie lekarza POZ
Prezentujemy podstawowy obraz psychopatologiczny zaburzeń lękowych, ich diagnozę oraz najważniejsze metody terapeutyczne. Wiedza ta może okazać się pomocna w codziennej praktyce lekarza POZ, zwłaszcza w kontekście aktualnej sytuacji epidemicznej
Lęk jest to stan emocjonalny doświadczany przez duży odsetek ludzi, w którym człowiek odczuwa nieprzyjemne poczucie zagrożenia lub zatrważającej zmiany i powstaje on bez realnego źródła1. Stan ten towarzyszy wielu różnym chorobom oraz zaburzeniom psychicznym, a także niektórym stanom somatycznym. Może być jednym z wielu objawów albo stanowić rdzeń jakiegoś schorzenia. Zaburzenia lękowe, dawniej zwane nerwicami, zaburzeniami nerwicowymi, to duża, heterogenna grupa zaburzeń, której etiopatogenezę upatruje się głównie w czynnikach psychospołecznych. Już na początku XX w. Freud powiązał występowanie objawów zaburzeń lękowych z trudnymi wydarzeniami emocjonalnymi oraz traumatycznymi przeżyciami we wczesnym dzieciństwie2. Dzięki rozwojowi neuronauki w ostatnich dziesięcioleciach udało się również rozpoznać podłoże biologiczne niektórych zaburzeń lękowych (niemających przesłanek organicznego uszkodzenia ośrodkowego układu nerwowego)3. Rozpowszechnienie zaburzeń lękowych w populacji dorosłej szacuje się na 3-15%, natomiast w populacji osób starszych ich występowanie jest znacznie częstsze i sięga 15-52%. Dotyczą one mniej więcej dwukrotnie częściej kobiet i rozpoczynają się zazwyczaj ok. 20 r.ż.4
Zagadnienie to wydaje się nabierać znaczenia zwłaszcza w ostatnim czasie. Pandemia COVID-19, która rozpoczęła się pod koniec 2019 r. w Wuhanie, ma olbrzymi wpływ na życie psychiczne całych populacji. Okazuje się, że aż 31,9% populacji dotkniętej pandemią przejawia objawy lękowe. Odsetek ten jest jeszcze wyższy wśród pracowników ochrony zdrowia, osób cierpiących na choroby przewlekłe oraz ludzi poddanych kwarantannie5.
Celem niniejszego opracowania jest zaprezentowanie podstawowego obrazu psychopatologicznego zaburzeń lękowych, ich diagnozy oraz podstawowych metod terapeutycznych. Wydaje się, że wiedza ta może okazać się pomocna w codziennej praktyce lekarza POZ, zwłaszcza w kontekście aktualnej sytuacji epidemicznej.
Diagnoza
Rozpoznawanie zaburzeń nerwicowych opiera się na badaniu stanu psychicznego w kontekście występowania objawów spełniających kryteria diagnostyczne Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych (ICD-10). Zaburzenia te są zawarte w kodach F40-F48. Poniżej zostaną przedstawione wybrane, najczęściej występujące zaburzenia lękowe oraz ich kryteria diagnostyczne6.
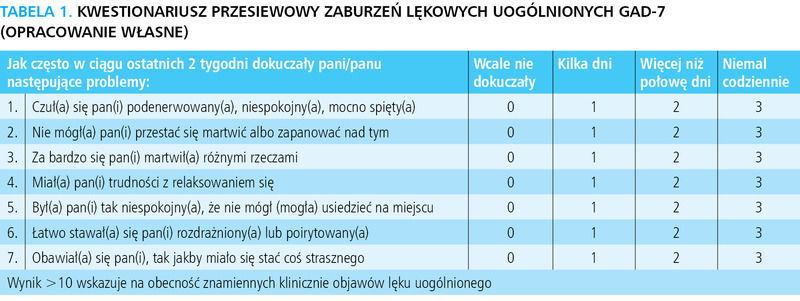
Zaburzenia lękowe uogólnione (F41.1) charakteryzują się obecnością przewlekłego i uporczywego lęku. Wolno płynący stan niepokoju utrzymuje się przez większość czasu i jest niezależny od zewnętrznej sytuacji. Jego objawy są bardzo zróżnicowane, mogą wynikać z pobudzenia układu autonomicznego (kołatanie serca, nadmierne pocenie się, drżenie, suchość w jamie ustnej), dawać objawy ze strony klatki piersiowej i brzucha (uczucie utrudnionego oddychania, dławienie się, dyskomfort w klatce piersiowej, nudności, poczucie „niepokoju” w nadbrzuszu), mogą to być uderzenia fali gorąca, zimne dreszcze, zawroty głowy, objawy napięcia (bóle mięśni, niemożność wypoczynku, poczucie zamknięcia, znalezienia się na „krawędzi” napięcia psychicznego). Zaburzenia lękowe uogólnione mają charakter przewlekły, do ich rozpoznania objawy muszą występować przynajmniej przez 6 miesięcy. Objawy mogą nasilać się w trudnych emocjonalnie dla pacjenta okresach w życiu. U wielu osób z uporczywymi zaburzeniami lękowymi mogą występować objawy depresyjne, co może powodować trudności diagnostyczne. Przydatnym narzędziem do oceny nasilenia objawów lękowych jest Kwestionariusz Uogólnionych Zaburzeń Lękowych (Generalized Anxiety Disorder Questionnaire (GAD-7). Został on zaprezentowany w tabeli 1. Jego interpretacja polega na sumarycznej ocenie odpowiedzi pacjenta. Wynik powyżej 10 punktów wskazuje na obecność znamiennych klinicznie objawów lęku uogólnionego7.
Zaburzenia lękowe z napadami lęku (lęk paniczny, F41.0) – istotą tego zaburzenia jest występowanie lęku napadowego. Są to nagle pojawiające się, ale też trwające krótko napady silnego lęku. Mogą mieć miejsce nawet do kilkunastu razy na dobę. Charakteryzują się występującymi trudnościami w oddychaniu, poczuciem kołatania serca, bólem, uciskiem, pieczeniem w klatce piersiowej (może imitować ból stenokardialny), zawrotami głowy, osłabieniem, bardzo silnym lękiem przed śmiercią albo przed poważną chorobą psychiczną (obawa utraty kontroli, „mogę zwariować”), pobudzeniem układu autonomicznego. Mogą również występować objawy ze strony układu pokarmowego, takie jak parcie na stolec, biegunka, bóle brzucha. Z punktu widzenia lekarza POZ-u to zaburzenie jest szczególnie ważne, ponieważ pacjenci początkowo bardzo często przyczyn swoich objawów upatrują w stanie somatycznym i z tego powodu szukają pomocy na SOR-ze albo w gabinetach lekarzy rodzinnych. Po wykluczeniu organicznego podłoża objawów należy włączyć odpowiednie leczenie psychotropowe. Zaburzeniom tym towarzyszy również tzw. lęk antycypacyjny. Jest to silny lęk przed pojawieniem się kolejnego napadu paniki.
Agorafobia (F40.0) – jest to obecność objawów lękowych w sytuacjach, z których ciężko jest się w sposób sprawny wydostać, np. podczas przebywania w zatłoczonym miejscu publicznym. W tym zaburzeniu objawy te występują również podczas przebywania na otwartej przestrzeni czy podróżowania (oddalania się od miejsca zamieszkania). Zaburzenie to może wiązać się ze znacznym upośledzeniem jakości życia pacjenta, np. poprzez ograniczanie opuszczania swojego mieszkania.
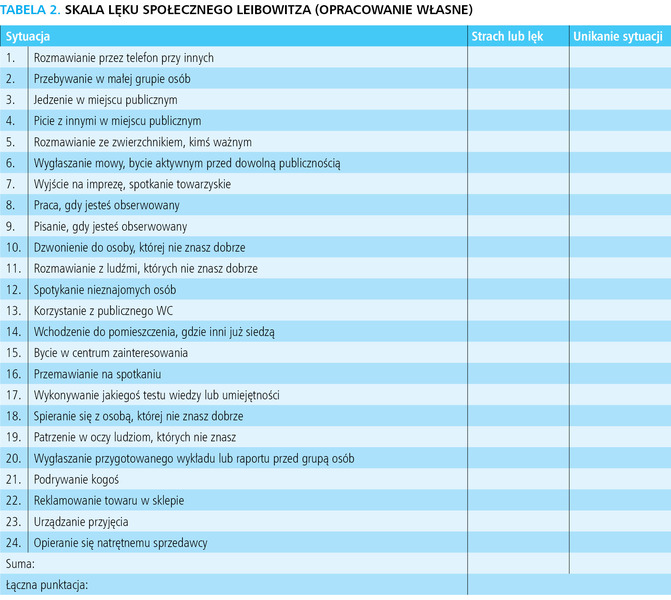
Fobia społeczna (F40.1). W tym zaburzeniu objawy lękowe występują w takich okolicznościach, kiedy człowiek może zostać oceniony w negatywny sposób przez inne osoby. Ma miejsce głównie w sytuacjach ekspozycji społecznej (jedzenie w miejscu publicznym, publiczne wystąpienia, przemawianie do dużej grupy osób). Towarzyszą jej zaczerwienienie twarzy, nadmierne pocenie się, drżenie rąk, problemy z artykulacją. Pacjenci z fobią społeczną zazwyczaj unikają takich sytuacji. Może to bezpośrednio wpływać na ich funkcjonowanie zawodowe i społeczne. Czasami w takich okolicznościach może wystąpić napad lęku panicznego. Do oceny nasilenia objawów fobii społecznej może być pomocna Skala lęku społecznego Leibowitza (LSAS – Leibowitz Social Anxiety Scale) przedstawiona w tabeli 2. Pozwala ona na dokonanie przez pacjenta samooceny nasilenia odczuwania objawów lękowych (w skali 0-3) oraz stopnia ich unikania (w skali 0-3). Sumaryczne wyniki wskazują: 0-54 – brak fobii społecznej, 55-65 – łagodna fobia społeczna, 66-80 – umiarkowana fobia społeczna, 81-95 – nasilona fobia społeczna, powyżej 96 – bardzo nasilona fobia społeczna8.
Leczenie
Szybkie zdiagnozowanie zaburzeń lękowych pozwala pacjentom zrozumieć trudności, z jakimi się mierzą, oraz na niezwłoczne wdrożenie właściwego leczenia. W kontakcie z osobami cierpiącymi na zaburzenia lękowe należy przekazać w jasny i zrozumiały sposób wszelkie informacje związane z naturą tych zaburzeń oraz przedstawić możliwości terapeutyczne, co już daje szansę na zmniejszenie zgłaszanych dolegliwości. Nieocenione jest zbadanie, jakie pacjenci mają obawy i troski, a następnie ich wspólne omówienie. Takie postępowanie stwarza relację lekarz–pacjent, która daje choremu nadzieję, poczucie, że lekarz rozumie jego sytuację, przynosi ulgę, ale jednoczenie wskazuje mu, że leczenie i podejmowanie decyzji jest procesem wspólnym. W kontakcie z pacjentami z zaburzeniami lękowymi warto przekazywać informacje także w formie notatek, które mogą zabrać ze sobą. Zaburzenia lękowe, jak wcześniej wspomniano, często towarzyszą innym schorzeniom. Przed rozpoczęciem terapii należy ocenić współwystępowanie innych zaburzeń psychicznych, w tym zaburzeń depresyjnych, a także problemu uzależnienia od substancji psychoaktywnych czy zaburzeń somatycznych mogących wywoływać, nasilać lub komplikować objawy zgłaszane przez pacjentów. Leczenie jednostki podstawowej, której lęk towarzyszy, ale nie stanowi schorzenia podstawowego, przyniesie z całą pewnością poprawę ogólnego funkcjonowania, z towarzyszącą redukcją występującego niepokoju i napięcia.
Po właściwie postawionej diagnozie zaburzeń lękowych należy ocenić zaawansowanie schorzenia oraz jego wpływ na funkcjonowanie pacjenta. Wspólnie z nim identyfikujemy występujące problemy i jego potrzeby w celu zaplanowania farmakologicznych, niefarmakologicznych lub połączonych metod terapeutycznych. W zależności od zaawansowania dolegliwości pacjentów ciepiących na zaburzenia lękowe, w początkowych etapach schorzenia należy rozważyć wdrożenie oddziaływań niefarmakologicznych, przede wszystkim psychoterapeutycznych. Za najbardziej efektywną formę psychoterapii zmierzającą do szybkiego opanowania występujących dolegliwości lękowych postrzegana jest psychoterapia poznawczo-behawioralna (CBT – cognitive-behavioral therapy). Stworzona przez Aarona Becka pierwotnie do leczenia zaburzeń depresyjnych, odwołuje się ona do identyfikowania, a następnie modyfikowania przekonań i zachowań pacjenta. Jest ustrukturalizowana oraz zawiera szereg zróżnicowanych technik, takich jak np. techniki relaksacyjne czy praca z wyobrażeniami9. W wyborze adekwatnej metody leczenia należy dokonać oceny korzyści i szkód. Jeżeli zdecydujemy się na włączenie terapii farmakologicznej, przed wyborem leku należy zebrać od pacjenta wszelkie dane dotyczące obrazu klinicznego zaburzeń lękowych, z którymi się zgłasza, chorób współistniejących, w tym zaburzeń psychicznych i uzależnień, deklarację o dotychczas systematycznie przyjmowanych lekach, ale także informacje o przyjmowanych lekach wcześniej i ich pozytywnym wpływie na zgłaszane dolegliwości, bądź wystąpieniu działań niepożądanych. Pacjentów należy także poinformować, że wprowadzenie nowego leku wiąże się z możliwością wystąpienia działań niepożądanych bądź nasilenia występujących dolegliwości w początkowym okresie stosowania. Przy wyborze leku na podstawie danych dostępnych o substancjach czynnych mających zastosowanie w leczeniu zaburzeń lękowych należy przeanalizować jego skuteczność w określonym zaburzeniu, możliwe działania niepożądane, które mogą pojawić się podczas jego stosowania, oraz powikłania z tym związane, w zależności od wieku czy płci chorego, ale także przeciwwskazania i właściwości farmakodynamiczne oraz farmakokinetyczne10.