Kardiologia
Nie tylko dimer D
Michael S. Kelleher, MD1, Howard A. Selinger, MD1,2
Oznaczenie stężenia dimera D wykluczyło u naszej pacjentki zatorowość płucną. Obserwowane objawy podmiotowe i przedmiotowe kazały nam jednak jeszcze raz rozważyć wszystkie opcje.
44-letnia kobieta zgłosiła się na oddział ratunkowy z powodu trudności w oddychaniu i uczucia omdlewania. Do tego dnia rano czuła się dobrze. Trzy dni przedtem pacjentka, u której wcześniej rozpoznano nadciśnienie tętnicze i stwierdzono hipercholesterolemię, przejechała z Connecticut do Nowego Jorku i z powrotem, spędzając w samochodzie łącznie 4 godziny. Podała, że od wielu lat przyjmuje doustne środki antykoncepcyjne, ale nie pali papierosów. W wywiadzie nie ujawniono krwioplucia, niedawnych zabiegów operacyjnych ani urazów. Wywiad zarówno dotyczący samej pacjentki, jak i jej rodziny, był ujemny w kierunku występowania zakrzepicy czy nowotworów złośliwych.
Na oddziale ratunkowym nie stwierdzono wówczas żadnych przedmiotowych ani podmiotowych objawów zakrzepicy żył głębokich (ZŻG; DVT – deep vein thrombosis). Pacjentka była otyła – jej BMI wynosiło 40,3 kg/m2; parametry życiowe: ciśnienie tętnicze – 134/88 mmHg, tętno – 64/min, liczba oddechów – 12, saturacja krwi tlenem – 99% podczas aktywności.
Lekarz z oddziału ratunkowego podejrzewał zatorowość płucną (PE – pulmonary embolism), ale wynik z algorytmu służącego do oceny prawdopodobieństwa PE (w skali Wellsa) wynoszący 3 punkty wskazywał jedynie na „średnie prawdopodobieństwo” zatorowości (tab. 1).
|
Tabela 1. Punktacja i interpretacja skali Wellsa4,5,7,9,10 |
|
|
Parametr kliniczny |
Punkty |
|
Kliniczne podejrzenie zakrzepicy żył głębokich (DVT) |
3,0 |
|
Alternatywne rozpoznanie mniej prawdopodobne niż zatorowość płucna (PE) |
3,0 |
|
Tachykardia |
1,5 |
|
Unieruchomienie/operacja (w okresie ostatnich 4 tygodni) |
1,5 |
|
Dodatni wywiad w kierunku zakrzepicy żył głębokich lub zatorowości płucnej |
1,5 |
|
Krwioplucie |
1,0 |
|
Nowotwór złośliwy (leczenie w ciągu ostatnich 6 miesięcy, paliacja) |
1,0 |
|
ŁĄCZNIE |
|
|
Wynik |
Tradycyjna interpretacja wyniku |
|
<2,0 |
Niskie prawdopodobieństwo zatorowości płucnej |
|
2,0-6,0 |
Średnie prawdopodobieństwo zatorowości płucnej |
|
>6,0 |
Wysokie prawdopodobieństwo zatorowości płucnej |
|
Wynik |
Alternatywna klasyfikacja |
|
≤4,0 |
Zatorowość płucna mało prawdopodobna (PE unlikely) |
|
>4,0 |
Prawdopodobna zatorowość płucna (PE likely) |
DVT (deep vein thrombosis) – zakrzepica żył głębokich; PE (pulmonary embolism) – zatorowość płucna
Wynik był równy 3, ponieważ „alternatywne rozpoznanie było mniej prawdopodobne niż zatorowość płucna”. Ponadto stężenie dimera D oznaczone w szybkim teście ilościowym stosowanym na oddziale ratunkowym, gdzie zgłosiła się pacjentka, (Triage D-dimer Test firmy Biosite Inc) wynosiło 160 ng/ml (norma w tym teście <400 ng/ml), co wykluczało zatorowość płucną. Mimo normy ustalonej przez producenta wielu lekarzy pracujących na oddziale ratunkowym w naszym ośrodku podchodzi z większą rezerwą do wyników tego testu i stosuje niższą wartość jako próg odcięcia oznaczający wynik mieszczący się poza normą.
W oparciu o wyniki punktacji w skali Wellsa i oznaczenie stężenia dimera D lekarz z oddziału ratunkowego nie zlecił wykonania badań obrazowych, gdyż biorąc pod uwagę prawdopodobieństwo zatoru płucnego, ich koszt i potencjalne narażenie pacjentki na promieniowanie jonizujące, nie wydawały się uzasadnione. Przeprowadzona następnie diagnostyka w kierunku niedokrwienia mięśnia sercowego również dała wynik negatywny. Pacjentka została wypisana do domu z zaleceniem dalszej kontroli u lekarza rodzinnego w ciągu następnych kilku dni.
Dwa dni później pacjentka zgłosiła się do nas. Trudności w oddychaniu nasiliły się. Utrzymywało się też uczucie omdlewania. Ponadto pojawił się ból o typie opłucnowym po lewej stronie klatki piersiowej. Pacjentka zgłosiła też nieznaczną bolesność prawej łydki. W trakcie wizyty jej ciśnienie tętnicze wynosiło 126/86 mmHg, tętno 82/min, częstość oddechów 12/min, a saturacja krwi tlenem 96% w czasie aktywności. Wg kryteriów Wellsa pacjentka otrzymała teraz 6 punktów, co wciąż dawało tylko średnie prawdopodobieństwo zatorowości płucnej (kolejne 3 punkty otrzymała za nowe objawy zakrzepicy żył głębokich – „kliniczne podejrzenie ZŻG”).
Mimo że nie stwierdziliśmy przedmiotowych cech zakrzepicy żył głębokich, jej kolejne dolegliwości w połączeniu z utrzymywaniem się pierwotnych objawów oraz istnieniem dodatkowych czynników ryzyka (stosowanie doustnej antykoncepcji i otyłość) kazały nam ponownie rozważyć możliwość wystąpienia zatoru płucnego. Skierowaliśmy pacjentkę z powrotem na oddział ratunkowy, gdzie wykonano USG prawej kończyny dolnej z zastosowaniem metody Dopplera. Wynik był ujemny, ale oznaczone teraz stężenie dimera D przekraczało normę (stężenie 565 ng/ml), co dawało wynik dodatni. Angiografia naczyń płucnych metodą tomografii komputerowej (angio-TK) wykazała 2 niewielkie zatory w dystalnych odcinkach tętnic płucnych lewego górnego płata. Pacjentka była leczona heparyną i warfaryną. Została wypisana do domu bez powikłań.
Dyskusja
W Stanach Zjednoczonych częstość występowania zatorowości płucnej waha się w szerokich granicach: u osób młodszych niż 40 lat ryzyko wynosi 1:10000, podczas gdy u starszych niż 80 lat – 1:100.1 Śmiertelność związana z nierozpoznaną zatorowością płucną również waha się w szerokich granicach: od 9,2% do 51%.2 To znaczący odsetek, biorąc pod uwagę, że niezdiagnozowana pozostaje połowa przypadków PE.3 Ponadto bez leczenia zatorowość płucna nawraca u 30-50% pacjentów, a odsetek przypadków śmiertelnych wynosi wtedy 10-45%.1 Co więcej, nawet u 4% chorych z zatorowością płucną dochodzi do wystąpienia przewlekłej zatorowości z następowym rozwojem nadciśnienia płucnego.4,5 Pamiętając więc o skutkach nierozpoznania incydentu zatorowości płucnej, lekarze muszą brać tę chorobę pod uwagę u wszystkich pacjentów zgłaszających się z niewyjaśnionymi spadkami ciśnienia tętniczego, trudnościami w oddychaniu lub bólem w klatce piersiowej.6
Niełatwe rozpoznanie
Zaprezentowany opis przypadku pokazuje fundamentalne trudności napotykane przy rozpoznaniu zatorowości płucnej. Są jednak pewne podmiotowe i przedmiotowe objawy, które pomagają w procesie diagnostycznym. Gorączka, trzeszczenia i świsty zmniejszają prawdopodobieństwo zatorowości, podczas gdy omdlenia, wstrząs hemodynamiczny, obrzęki nóg i krwioplucie prawdopodobieństwo to zwiększają.7 Mimo istnienia wielu powszechnie opisywanych czynników ryzyka zatoru płucnego prawdopodobieństwo pojawienia się zakrzepu znacząco zwiększa jedynie choroba nowotworowa, niedawno przebyty zabieg operacyjny lub wywiad w kierunku zakrzepicy żył głębokich/zatorowości płucnej.8
Kryteria Wellsa
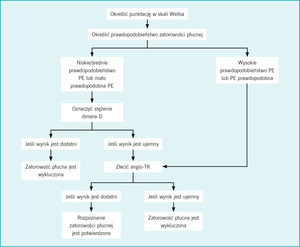
To system punktowej oceny pacjentów w zależności od prawdopodobieństwa, że wystąpiła u nich zatorowość płucna. Ryzyko ocenia się jako niskie (przy punktacji <2), średnie (wynik 2-6 pkt) lub wysokie (>6 pkt w skali Wellsa). Alternatywny schemat klasyfikacji dzieli pacjentów na dwie grupy: osoby, u których obecność zatorowości płucnej jest prawdopodobna, (>4 pkt) lub te, u których PE jest mało prawdopodobna (≤4 pkt).8 Prezentowany opis przypadku ukazuje podstawowy problem związany z użyciem klasyfikacji Wellsa – w pewnym sensie subiektywny sposób przyznawania punktów. Część lekarzy kwestionuje np. przyznawanie 3 punktów za „alternatywne rozpoznanie mniej prawdopodobne niż zatorowość płucna”.4 Podobnie jest w kwestii unieruchomienia, niektórzy lekarze mogliby przyznać naszej pacjentce 1,5 punktu za niedawną podróż samochodem do Nowego Jorku. Naszym zdaniem dwugodzinna jazda w każdą stronę nie miała tak dużego znaczenia. Jednakże w przypadku tej pacjentki dodatkowe 1,5 punktu mogło w istotny sposób zmienić sposób postępowania medycznego, jeśli użyto by alternatywnego systemu klasyfikacji. Zamiast 3, pacjentka uzyskałaby wtedy bowiem 4,5 punktu, co kwalifikowałoby ją do grupy z „prawdopodobną zatorowością płucną (PE likely)” i uzasadniało szybsze wykonanie angio-TK (ryc.).
Niewłaściwa diagnostyka zdarza się często
Część lekarzy przy podejrzeniu zatorowości płucnej ignoruje algorytmy diagnostyki różnicowej i po prostu zleca wykonanie angio-TK. W dużym, wieloośrodkowym badaniu wykazano, że aż 43% pacjentów z podejrzeniem zatorowości płucnej było diagnozowanych w niewłaściwy sposób.9 Również w metaanalizie 4 badań, w których wzięło udział 1660 pacjentów, stwierdzono, że tylko 58% chorych z dodatnim wynikiem oznaczenia stężenia dimera D miało zlecone wymagane w takim wypadku badanie angio-TK, podobnie zresztą jak 7% pacjentów z ujemnym wynikiem.2