Kolejnym udogodnieniem są inhalatory z sygnalizatorami (dźwiękowymi, wzrokowymi) prawidłowego przyjęcia dawki leku, np. w inhalatorze Genuair3,6. Pomocne mogą być również trenażery, materiały wideo czy proste instrukcje obsługi danego urządzenia3. Na uwagę zasługuje także rozwój elektronicznych inhalatorów (smart inhalatory, e-inhalatory, np. ProAir Digihaler, iNeb) oraz zewnętrznych urządzeń elektronicznych w postaci nakładek, które na bieżąco monitorują regularność używania inhalatora i są połączone z aplikacją na telefonie. E-inhalatory, poza monitorowaniem użytkowania, kontrolują też technikę inhalacji. Niemniej ze względu na swoją wysoką cenę i dodatkowe dane, jakie generują, nie są popularne. Korzyści z ich stosowania, wpływ na poprawę jakości życia i kontrolę aktywności choroby wymagają dalszych badań14. Wydaje się, że jedynym skutecznym sposobem, aby zminimalizować błędy w stosowaniu inhalatorów, jest edukacja pacjenta i kontrola techniki inhalacji leku przez lekarza podczas każdej wizyty. Prawidłowa technika inhalacji implikuje lepszą depozycję leku w płucach, lepszą kontrolę choroby, co przyczynia się do wzrostu zadowolenia pacjenta z terapii i przestrzegania zaleceń (compliance)5,8,12. Nie można w tym miejscu nie wspomnieć o równie istotnej roli rehabilitacji oddechowej w procesie leczenia pacjentów z chorobami obturacyjnymi i innymi schorzeniami układu oddechowego (np. rozstrzeniami oskrzeli). Zarówno ćwiczenia oddechowe, jak i trening mięśni całego ciała pozytywnie wpływają na poprawę jakości życia, zmniejszenie duszności, lepszą mechanikę klatki piersiowej oraz zwiększoną tolerancję wysiłku u tych pacjentów15-17.
Nowe rozwiązania w terapii wziewnej
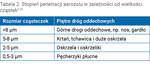
Sens terapii wziewnej polega na dostarczeniu leku do odpowiedniego miejsca w drogach oddechowych. Stopień penetracji aerozolu w głąb drzewa oskrzelowego i depozycja płucna zależą od rozmiaru cząsteczek leku, formulacji aerozolu (m.in. szybkość, obecność propelentów, długość emisji) i poprawności techniki inhalacji. Rozmiar cząstek jest zwykle wyrażany jako mediana średnicy aerodynamicznej cząstek (MMAD – mass median aerodynamic diameter)18-20 (tab. 2).
Optymalną wielkością cząsteczek inhalacyjnych jest 1-5 μm, gdyż drobne drogi oddechowe są najczęstszym miejscem toczenia się procesu chorobowego (np. astma, POChP). Procent masy cząstek mniejszych od 5 μm w aerozolu wyraża się jako frakcję cząstek drobnych (FPF – fine particle fraction). Dążenie do uzyskania jak najlepszej wziewnej formy leku zawierającej optymalne MMAD i FPF prowadzi do rozwoju nowych technologii, lepszych formulacji aerozolu oraz odpowiednich kształtów inhalatorów9,18-20.
Na przykład technologia Modulite, wykorzystywana w inhalatorach ciśnieniowych pMDI, umożliwiła uzyskanie frakcji superdrobnych cząstek i wolniejszego przepływu chmury aerozolu, dzięki czemu mniej leku osadza się w jamie ustnej i gardle, a więcej dociera do drobnych dróg oddechowych. Polega na stosowaniu bezfreonowego nośnika cząstek hydrofluoroalkanu (HFA), bezpieczniejszego dla środowiska niż używany wcześniej chlorofluorokarbon (CFC), związek freonowy, który niekorzystnie wpływał na warstwę ozonową. Dopracowanie tej technologii pozwoliło uzyskać podobny profil farmakokinetyczny i skuteczność kliniczną w rozszerzaniu oskrzeli, bez istotnej różnicy w bezpieczeństwie i tolerancji leku w porównaniu z innymi inhalatorami (DPI, pMDI z CFC)21,22. Wpływ na środowisko naturalne jest ważnym, ale często pomijanym aspektem związanym ze stosowaniem terapii wziewnej. Choć dla lekarza i pacjenta nie ma to pierwszorzędnego znaczenia przy wyborze leku i inhalatora, stanowi jednak istotne zjawisko dla firm farmaceutycznych.
Nieco inaczej działa Respimat SMI, który pozwala na uzyskanie porcji aerozolu w postaci tzw. miękkiej mgły o małej prędkości i dłuższym czasie uwalniania leku niż pMDI. To powoduje, że inhalacja nie wymaga tak ścisłej kontroli uwolnienia dawki z wdechem i głębiej penetruje drzewo oskrzelowe. Dzięki temu możliwe jest zmniejszenie dawki leku koniecznej do osiągnięcia tego samego efektu klinicznego przy użyciu innego typu inhalatora23.
Pod kątem ekonomii oraz ochrony środowiska ważny jest również recykling urządzeń, możliwość ich wielokrotnego użycia i stosowanie inhalatorów zawierających większą liczbę dawek.
Jak pokazują badania, w ciągu ostatnich kilkudziesięciu lat sama technika inhalacji leków wziewnych nie poprawiła się, a pacjenci wciąż popełniają te same błędy24. Chociaż udoskonalanie przez producentów już istniejących inhalatorów, wielkości cząstek i formulacji chmury aerozolu zwiększa satysfakcję pacjentów i ma na celu ułatwić korzystanie z urządzeń, to nie poprawia istotnie wyników terapii. Największy wpływ na osiągnięcie sukcesu terapeutycznego ma natomiast edukacja pacjenta dotycząca właściwego użytkowania inhalatora i jak najczęstsze sprawdzanie jego umiejętności w tym zakresie5,6,8,12.
Podsumowanie
Nie istnieje jeden uniwersalny inhalator dla każdego chorego, a przy doborze takiego urządzenia należy każdorazowo stosować indywidualne podejście do pacjenta. Do osiągnięcia sukcesu terapeutycznego wybór inhalatora jest równie ważny co dobór odpowiednich leków. Niemniej żadna terapia nie będzie w pełni skuteczna bez przeszkolenia pacjenta z obsługi inhalatora i kontroli prawidłowej techniki inhalacji podczas każdej wizyty, a także jednoczesnej rehabilitacji oddechowej i ogólnousprawniającej.