Kardiologia
Aspekty kliniczne i morfologiczne wybranych kardiomiopatii
Oliwia Warmusz1,2,3
dr hab. n. med. Witold Streb2,4
prof. dr hab. n. med. Romuald Wojnicz3,5
- Omówienie wybranych typów kardiomiopatii i ich charakterystyka
- Wybrane badania diagnostyczne stosowane w procesie diagnostycznym kardiomiopatii
- Rola biopsji mięśnia sercowego w procesie diagnostycznym kardiomiopatii
Kryteria rozpoznania oraz klasyfikacja kardiomiopatii wielokrotnie się zmieniały w ciągu ostatnich lat. Najnowsza definicja kardiomiopatii została przedstawiona w 2023 roku przez European Society of Cardiology. Według niej kardiomiopatia to choroba mięśnia sercowego, która charakteryzuje się jego nieprawidłową strukturą i funkcją, bez obecności choroby niedokrwiennej serca, nadciśnienia tętniczego, choroby zastawkowej serca oraz wrodzonej wady serca, o nasileniu wystarczającym do wywołania obserwowanej dysfunkcji1. Najczęściej stosowany podział bazujący na fenotypie wyróżnia 5 typów kardiomiopatii (tab. 1):
- kardiomiopatię rozstrzeniową (DCM – dilated cardiomyopathy)
- kardiomiopatię przerostową (HCM – hypertrophic cardiomyopathy)
- kardiomiopatię restrykcyjną (RCM – restrictive cardiomyopathy)
- arytmogenną kardiomiopatię prawokomorową (ARVC – arrhythmogenic right ventricular cardiomyopathy)
- nierozstrzeniową kardiomiopatię lewej komory (NDLVC – non-dilated left ventricular cardiomyopathy).
Podział kardiomiopatii na podstawie ich fenotypu uwzględnia cechy morfologiczne, a także wskaźniki kliniczne serca. Kardiomiopatie można również podzielić na rodzinne (uwarunkowane genetycznie) oraz niewystępujące w rodzinie (nieuwarunkowane genetycznie). W ustaleniu rozpoznania typu kardiomiopatii nadrzędne pozostają parametry kliniczne, a także precyzyjnie zebrany wywiad, w tym również wywiad rodzinny. Ocena morfologiczna dodatkowo pozwala na określenie stopnia zmian patologicznych w mięśniu sercowym oraz ich zaawansowania.
Biopsja mięśnia sercowego
Biopsja mięśnia sercowego, zwana biopsją endomiokardialną, została wprowadzona do badań przyżyciowych w kardiologii w roku 1963 i do chwili obecnej stanowi cenną metodę wspomagającą postępowanie diagnostyczno-lecznicze u chorych ze schorzeniami mięśnia sercowego. Niemniej ze względu na to, że jest to badanie inwazyjne obarczone ryzykiem powikłań zabiegowych, wykorzystuje się je wybiórczo do pogłębienia diagnostyki kardiomiopatii. Należy jednak zaznaczyć, że wraz z rozwojem technologicznym oraz doświadczeniem zespołów wykonujących tę procedurę ryzyko powikłań zostało zredukowane do minimum i nie przekracza 1%2. W wybranych przypadkach biopsja endomiokardialna stanowi metodę pozwalającą na ustalenie ostatecznego rozpoznania. Biopsja mięśnia sercowego umożliwia wykluczenie bądź potwierdzenie komponenty zapalnej, obecności zmian spichrzeniowych, na przykład amyloidozy bądź sarkoidozy, jak również określenie stopnia przebudowy mięśnia sercowego. Badanie wycinków mięśnia sercowego oprócz wyżej wymienionych wskaźników patologii coraz częściej uwzględnia też ocenę stopnia zmian waskulopatycznych, stresu oksydacyjnego oraz zaburzeń hemostazy tkankowej w wycinkach mięśnia sercowego. Wszystkie powyżej wymienione wskaźniki odgrywają istotną rolę w określeniu potencjalnych czynników etiopatogenetycznych schorzenia, a także pozwalają na dobór optymalnego postępowania leczniczego, w tym na podjęcie decyzji o wykonaniu przeszczepienia serca3.
Rodzaje kardiomiopatii oraz ich histologiczna prezentacja
Kardiomiopatia rozstrzeniowa
Najczęstszą, bo występującą w prawie 60% przypadków, kardiomiopatią jest DCM. Ta forma kardiomiopatii może zarówno mieć podłoże genetyczne, jak i być skutkiem oddziaływania czynników infekcyjnych, toksycznych bądź środowiskowych. Występowanie DCM o etiologii genetycznej jest uwarunkowane wieloma mutacjami genów białek sarkomeru (geny MYH7, TNNC1, TTN), otoczki jądrowej (gen LMNA), a także białek cytoszkieletu (gen DES, FNLC). Forma nabyta DCM jest z kolei najczęściej powiązana z czynnikami infekcyjnymi. Należą do nich przede wszystkim wirusy (Coxsackie, adenowirusy, wirusy grypy). Wśród czynników toksycznych wymienia się alkohol i alkaloidy (kokaina) oraz przyjmowanie niektórych leków, takich jak leki cytostatyczne (antracykliny)4,5.
Dominującą formą klinicznej prezentacji DCM jest skurczowa niewydolność serca objawiająca się pogorszeniem tolerancji wysiłku, dusznością, orthopnoe czy też obrzękami obwodowymi. W fazie zaostrzenia niewydolności serca pojawia się także zastój w krążeniu małym skutkujący obecnością zmian osłuchowych (trzeszczeniami) nad polami płucnymi. Zmiany osłuchowe mogą wystąpić również podczas osłuchiwania pracy zastawek serca – u chorego może być słyszalna niedomykalność zastawki mitralnej, jak również zastawki trójdzielnej.
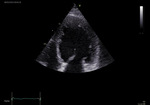
Rycina 1. Badanie echokardiograficzne. Kardiomiopatia rozstrzeniowa. Powiększona i zaokrąglona lewa komora
Podstawową rolę w ocenie struktury i funkcji serca w przebiegu DCM odgrywają badanie echokardiograficzne (UKG) oraz rezonans magnetyczny serca (MR – magnetic resonance). W badaniu echokardiograficznym kardiomiopatia rozstrzeniowa manifestuje się jedno- lub obukomorową progresywną rozstrzenią wraz ze zmniejszeniem grubości ściany serca (ryc. 1) oraz towarzyszącym upośledzeniem czynności skurczowej serca prowadzącym do spadku frakcji wyrzutowej, upośledzeniem odkształcania mięśnia sercowego oraz pogorszeniem parametrów pracy mięśnia sercowego. Na skutek rozstrzeni lewej komory serca i towarzyszącego poszerzenia pierścienia mitralnego często pojawia się niedomykalność zastawki mitralnej, a czasem również zastawki trójdzielnej.
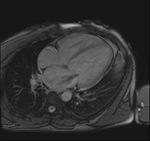
Rycina 2. Rezonans magnetyczny. Kardiomiopatia rozstrzeniowa. Rozstrzeń lewej komory z widocznym ścieńczeniem ściany mięśnia sercowego
Dodatkowych informacji o etiologii i nasileniu zmian w mięśniu sercowym dostarcza rezonans magnetyczny serca. Jest to metoda dokładniejsza od echokardiografii w ocenie objętości skurczowej i rozkurczowej lewej komory serca, która pozwala na uzyskanie wiarygodniejszej oceny frakcji wyrzutowej lewej komory serca. Tym samym możliwe jest wykrycie znacznie wcześniej spadku frakcji wyrzutowej oraz śledzenie jej niewielkich wahań. Ponadto MR pozwala na charakterystykę samego mięśnia sercowego (ryc. 2). Do uwidocznienia różnic w charakterze tkanki mięśnia sercowego stosuje się zestaw rozmaitych sekwencji oraz obrazowanie metodą późnego wzmocnienia kontrastowego (LGE – late gadolinium enhancement), dzięki któremu można zidentyfikować obszary włóknienia oraz martwicy. W DCM są obserwowane liniowe lub ogniskowe wzmocnienia po podaniu środka kontrastowego, które występują przede wszystkim w warstwie śródmięśniowej w obszarach mięśnia sercowego nienależących do dorzecza określonej tętnicy wieńcowej.
Poprzez zastosowanie w badaniu MR gadolinowego środka kontrastowego z jego późnym wzmocnieniem uzyskuje się obrazowanie nieodwracalnego włóknienia zastępczego. Rozproszone włóknienie śródmiąższowe jest natomiast lepiej uwidaczniane za pomocą mapowania T16. Technika mapowania T2 pozwala ponadto na wykazanie nadmiernej ilości płynu w tkankach mięśnia sercowego.



