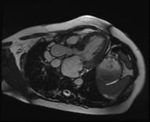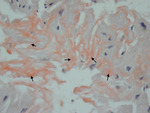
Rycina 3. Biopsja endomiokardialna. Kardiomiopatia rozstrzeniowa zapalna. Obecny nasilony naciek limfocytarny składający się z komórek CD3(+) (czerwony kolor). Reakcja immunohistochemiczna na skrawkach mrożeniowych
Biopsja mięśnia sercowego najczęściej jest wykonywana w celu potwierdzenia lub wykluczenia czynnika zapalnego (ryc. 3) w etiopatogenezie tego schorzenia3. Na podstawie uzyskanego wyniku wyróżnia się podtyp kardiomiopatii rozstrzeniowej, jaką jest kardiomiopatia zapalna (inflammatory dilated cardiomyopathy)7. Wykazanie obecności reakcji zapalnej pozwala na wdrożenie terapii przeciwzapalnej8. Zwykle zmiany w obrazie histopatologicznym obserwowane w wycinkach endomiokardialnych w przebiegu DCM są niespecyficzne. Dominują przerost kardiomiocytów oraz ogniskowe włóknienie, które można podzielić na śródmiąższowe, okołonaczyniowe i zastępcze9. Coraz częściej zwraca się także uwagę na zmiany w zakresie mikronaczyń wieńcowych. Szczególnie interesujące są zmiany o typie waskulopatii małych (końcowych) tętniczek. Ich obecność może wskazywać na podłoże nadciśnieniowe zmian patologicznych, a także potwierdzać istotną rolę zaburzeń struktury i funkcji mikrokrążenia w etiopatogenezie tego typu kardiomiopatii.
Kardiomiopatia przerostowa
Kardiomiopatia przerostowa charakteryzuje się najczęściej asymetrycznym przerostem mięśnia sercowego w zakresie przegrody międzykomorowej lub też segmentów koniuszkowych lewej komory serca, któremu towarzyszą zaburzenia funkcji rozkurczowej mięśnia sercowego. Najczęstszą jej przyczyną jest mutacja genu kodującego białko sarkomeru sercowego (np. β-miozyny, białka C wiążącego miozynę, troponiny T)10. Choroba objawia się dusznością wysiłkową, kołataniem serca, bólami w klatce piersiowej oraz omdleniami. U części chorych przebiega bezobjawowo i pierwszą jej manifestacją może być nagłe zatrzymanie krążenia11. W badaniu przedmiotowym u chorych ze zwężeniem drogi odpływu z lewej komory (LVOT – left ventricular outflow tract) można usłyszeć szmer skurczowy wzdłuż lewego brzegu mostka promieniujący do prawego górnego brzegu mostka i koniuszka serca oraz stwierdzić chybkie, dwubitne tętno.
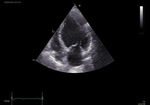
Rycina 4. Obraz echokardiograficzny. Kardiomiopatia przerostowa z przerostem segmentów koniuszkowych
W badaniu echokardiograficznym HCM charakteryzuje się asymetrycznym pogrubieniem ściany lewej komory (≥15 mm), którego nie można wyjaśnić jedynie jej nieprawidłowym obciążeniem (ryc. 4). Zmiany najczęściej dotyczą przegrody międzykomorowej oraz ściany przednio-bocznej lewej komory. Funkcja skurczowa lewej komory jest zwykle prawidłowa, natomiast nieprawidłowa jest funkcja rozkurczowa. Zaleca się kompleksowe podejście do oceny funkcji rozkurczowej z uwzględnieniem wielu parametrów, takich jak dopplerowski napływ przez zastawkę mitralną, rejestracja prędkości miokardialnych w pierścieniu mitralnym oraz prędkości przepływu w żyłach płucnych, wielkość i objętość lewego przedsionka, a także szczytowa prędkość strumienia niedomykalności trójdzielnej za pomocą badania metodą Dopplera o fali ciągłej. Spełnienie ponad 50% z poniższych kryteriów: E/e’ >14 (E – maksymalna prędkość wczesnorozkurczowego napływu przez zastawkę mitralną; e’ – wczesnorozkurczowa prędkość pierścienia mitralnego), wskaźnik objętości lewego przedsionka >34 ml/m2, prędkość cofania się krwi do żył płucnych (czas trwania Ar – A ≥30 ms [Ar – A – czas trwania wstecznego przepływu krwi w żyle płucnej i czas trwania przepływu mitralnego w trakcie skurczu przedsionka]) oraz szczytowa prędkość strumienia niedomykalności trójdzielnej >2,8 m/s, stanowi kryteria diagnostyczne ciężkiej dysfunkcji rozkurczowej u pacjentów z HCM12.
U części chorych oprócz asymetrycznego przerostu lewej komory można również stwierdzić zwężenie LVOT oraz wynikającą z tego niedomykalność zastawki mitralnej. Zwężenie drogi odpływu lewej komory określa się jako szczytowy gradient między LVOT a aortą mierzony przy użyciu obrazowania dopplerowskiego, który wynosi ≥30 mmHg. Pacjent z LVOT ≥50 mmHg oraz występującymi omdleniami wysiłkowymi kwalifikuje się do leczenia inwazyjnego10.
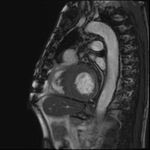
Rycina 5. Rezonans magnetyczny. Kardiomiopatia przerostowa. Cechy znacznego pogrubienia wymiarów ściany lewej komory
U chorych zakwalifikowanych do leczenia inwazyjnego poza oceną w badaniu echokardiograficznym należy również wykonać MR serca. Badanie to odgrywa istotną rolę w diagnostyce HCM (ryc. 5) w zakresie oceny stopnia zwłóknienia serca z wykorzystaniem sekwencji LGE. Zwłókniałe obszary charakteryzują się ekspansją pozakomórkową, dlatego gromadzący się tam gadolin wykaże nadmierne wzmocnienie w porównaniu ze zdrowym mięśniem sercowym13. Należy jednak pamiętać, że obrazowanie późnego wzmocnienia po podaniu gadolinu wiąże się z większym ryzykiem wystąpienia arytmii komorowych u pacjenta z HCM14.
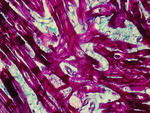
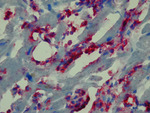
Rycina 6. Biopsja endomiokardialna. Kardiomiopatia przerostowa. Chaotyczny przebieg włókien mięśniowych (czerwony kolor) w reakcji histochemicznej metodą trójbarwną Massona (włókna kolagenowe zabarwione na kolor zielony)
Biopsja endomiokardialna u pacjentów z HCM jest pomocna w kwalifikowaniu ich do przeszczepienia serca, jednak przede wszystkim pozwala na wykluczenie współistniejącej komponenty zapalnej będącej możliwą przyczyną progresji choroby w kierunku kardiomiopatii rozstrzeniowej. Obraz histologiczny w kardiomiopatii przerostowej charakteryzuje się znacznym przerostem kardiomiocytów (>22 μm średnicy), a także ich regionalnym przypadkowym układem15. Sąsiadujące przerośnięte miocyty są ułożone prostopadle lub skośnie względem siebie w konfiguracji przypominającej wiatraczek bądź też w jodełkę (ryc. 6)15. U około 70% chorych jedną z istotnych cech morfologicznych jest waskulopatia małych naczyń tętniczych.
Kardiomiopatia restrykcyjna
Kardiomiopatia restrykcyjna jest uważana za jedną z najrzadziej występujących chorób mięśnia sercowego oraz jedną z najtrudniejszych do zdiagnozowania16. Schorzenie to może mieć podłoże zarówno idiopatyczne, jak i wtórne, na przykład w wyniku amyloidozy, hemochromatozy bądź sarkoidozy serca (ryc. 7). Zarówno włóknienie, jak i odkładanie się w sercu substancji spichrzeniowych doprowadza stopniowo do wzrostu sztywności mięśnia sercowego skutkującej w końcowej fazie niewydolnością prawej (objętościowej) komory serca. W tej fazie choroby w badaniu przedmiotowym można stwierdzić obrzęki obwodowe, powiększenie wątroby, objaw wątrobowo-szyjny, wodobrzusze i związane z tym zaburzenia ze strony przewodu pokarmowego. Należy jednak podkreślić, że ten typ kardiomiopatii nie ma swoistych objawów. W diagnostyce RCM są wykorzystywane różne metody i techniki diagnostyczne.
Należą do nich: ocena echokardiograficzna, techniki rezonansu magnetycznego, tomografia emisyjna pojedynczego fotonu (SPECT – single photon emission computed tomography) całego ciała, a w niektórych przypadkach w celu oceny zmian restrykcyjnych pomocne jest cewnikowanie prawego serca z pomiarem ciśnień wewnątrzsercowych.
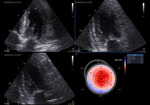
Rycina 8. Badanie echokardiograficzne. Kardiomiopatia restrykcyjna na podłożu amyloidozy – charakterystyczne zachowanie odkształcania w zakresie segmentów koniuszkowych (apical sparing)
W badaniu echokardiograficznym RCM charakteryzuje się przede wszystkim zaburzoną funkcją rozkurczową serca wskazującą na podwyższone ciśnienie napełniania lewej komory serca. Pomimo często prawidłowej frakcji wyrzutowej lewej komory serca obrazowanie odkształcenia może wykazywać zaburzenia. Co więcej, w przypadku niektórych schorzeń prowadzących do RCM opisano charakterystyczne wzorce zaburzeń odkształcania, np. zachowane odkształcanie wyłącznie segmentów koniuszkowych lewej komory serca w amyloidozie (ryc. 8) lub też zaburzenia odkształcania w zakresie ściany tylnej w chorobie Fabry’ego. Inne częste objawy to poszerzenie przedsionków i przerost mięśnia sercowego. Chorzy z RCM zazwyczaj mają poszerzone jamy przedsionków z zachowanymi, nieposzerzonymi jamami jednej bądź obu komór serca. Ponadto u pacjentów może występować zwiększona bądź prawidłowa grubość ściany lewej komory17.
W badaniu MR w zależności od podłoża zmian chorobowych obserwuje się różne wzorce obrazowania (ryc. 9). Przykładowo w przebiegu amyloidozy serca stwierdza się rozproszone podwsierdziowe późne wzmocnienie gadolinowe17. Badanie MR serca jest także przydatne w celu odróżnienia RCM oraz zaciskającego zapalenia osierdzia, których objawy kliniczne są podobne.