IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Bezpośrednim dowodem na CVT w tomografii komputerowej ze środkiem cieniującym jest objaw tzw. pustej delty, widoczny od 5 dnia do 2 miesięcy od zachorowania. Objaw ten odpowiada ubytkowi wypełnienia środkiem cieniującym zatoki żylnej w miejscu zakrzepu ze wzmocnieniem opon wokół. Pośrednim objawem CVT w TK ze środkiem cieniującym może być wzmocnienie opon mózgowia, sierpa i namiotu móżdżku, widoczne u około 20% chorych.11
Ze względu na to, że w 10-30% przypadków badanie tomografii komputerowej (ze środkiem cieniującym lub bez niego) nie ujawnia CVT, przy podejrzeniu zakrzepicy należy wykonać wenografię TK lub badanie rezonansu magnetycznego z kontrastem i badaniem wenograficznym. U chorych z utrzymującymi się lub ewoluującymi objawami wskazane jest wykonanie kontrolnej wenografii rezonansu magnetycznego lub TK w celu wykluczenia dalszego szerzenia się zakrzepu. Sekwencjami zwiększającymi swoistość badania MR są tzw. sekwencje echa gradientowego (T2*).12W przypadkach budzących duże wątpliwości zalecane jest wykonanie badania klasycznej angiografii naczyń mózgowych. Kontrolne badanie wenograficzne w przypadkach przebiegających bez powikłań wykonuje się po 3-6 miesiącach od zachorowania.4
U pacjentów z podejrzeniem CVT należy wykonać bezwzględnie podstawowe badania krwi (morfologia, badania biochemiczne, czas protrombinowy, APTT). Konieczne są badanie przesiewowe w kierunku potencjanych czynników predysponujących (np. infekcje, choroby zapalne).4 Należy pamiętać, że prawidłowe stężenie D-dimerów wskazuje raczej na małe prawdopodobieństwo CVT, jednak nie wyklucza go całkowicie.4,13
Leczenie
W przypadku rozpoznania CVT bardzo ważne jest jak najszybsze włączenie leczenia. Przez wiele lat terapia CVT była oparta na własnych doświadczeniach ośrodków. Aktualnie obowiązują rekomendacje European Federation of Neurological Societes z 2010 roku oraz stanowisko ekspertów American Heart Association i American Stroke Association z 2011 roku.4,14 Siła poszczególnych zaleceń jest różna, co wynika z trudności w przeprowadzeniu odpowiednich dobrze kontrolowanych badań w tej chorobie. Poniżej podsumowano główne zalecenia obu towarzystw dotyczące zasad leczenia zakrzepicy zatok i żył mózgowia.
Lekami pierwszego rzutu w CVT są heparyna niefrakcjonowana podawana dożylnie i preparaty heparyny drobnocząsteczkowej podawane w pełnych dawkach. Należy pamiętać, że CVT jest stanem, w którym obecność ognisk krwotocznych (ICH) nie jest przeciwwskazaniem do terapii przeciwzakrzepowej. Następnie stosuje się antagonistów witaminy K, niezależnie od obecności ICH (klasa zaleceń II, poziom dowodów B, według AHA/ASA i poziom B według EFNS). Pacjenci z CVT powinni być leczeni w oddziałach udarowych (klasa IIa, poziom C wg AHA/ASA). W przypadku pogorszenia mimo adekwatnego leczenia przeciwzakrzepowego można rozważyć leczenie wewnątrznaczyniowe (IIb/C wg AHA/ASA).
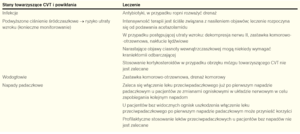
W przypadku zidentyfikowania przyczyny CVT konieczne jest odpowiednie leczenie przyczynowe (np. leki przeciwbakteryjne, przeciwwirusowe, leczenie choroby podstawowej). Leczenie objawowe najczęstszych powikłań podsumowano w tabeli 2.
Czas trwania terapii przeciwkrzepliwej zależy od zidentyfikowanych przyczyn CVT. Stąd potrzeba badań w kierunku stanów prozakrzepowych (ramka). Badanie stężenia białka C, białka S oraz badanie w kierunku niedoboru antytrombiny jest wiarygodne po upływie 2 do 4 tygodni od zakończenia leczenia przeciwkrzepliwego. Wartość badań w stanie ostrym lub u pacjentów przyjmujących antagonistów witaminy K jest bardzo ograniczona (klasa zaleceń II, poziom dowodów B wg AHA/ASA).
Jeżeli CVT była związana z przejściowym czynnikiem ryzyka, antagonistów witaminy K podaje się przez 3-6 miesięcy, a wskaźnik INR powinien mieścić się w zakresie 2-3 (IIa/B wg AHA/ASA). U pacjentów z nieprowokowanym CVT terapię antagonistami witaminy K można kontynuować przez 6-12 miesięcy z docelowym INR 2-3 (IIb/C wg AHA/ASA). Chorzy z nawracającą CVT, żylną chorobą zakrzepowo-zatorową po przebytej zakrzepicy zatok i żył mózgowia lub pierwszym incydentem CVT i ciężką trombofilią (tj. homozygoty z mutacją w genie dla protrombiny G20210A, homozygoty z mutacją genu dla czynnika V Leiden, niedobory białka C, białka S lub antytrombiny, złożona trombofilia lub zespół antyfosfolipidowy) wymagają stałej terapii przeciwkrzepliwej z docelowym INR w przedziale 2-3 (IIb/C wg AHA/ASA). W stanowisku ekspertów AHA/ASA znajduje się zalecenie konsultacji chorych z CVT w poradni zaburzeń krzepnięcia.4
Rokowanie
Rokowanie w CVT jest oparte na wynikach badań retrospektywnych i kohortowych.4,15 Śmiertelność w stanie ostrym waha się od 5 do 15%. W najbardziej aktualnym badaniu opartym na dokumentacji medycznej pacjentów hospitalizowanych w Stanach Zjednoczonych z powodu CVT w latach 2001-2008 (ogółem ponad 11 000 chorych), śmiertelność wewnątrzszpitalna w CVT wynosiła 2%. Najniższa śmiertelność dotyczyła osób w wieku 15 do 49 lat (1,5%), w porównaniu z 6,1% wśród osób w wieku ≥65 lat. Najczęstszą przyczyną CVT były ciąża i połóg (24,6%), lecz w tej grupie śmiertelność była niska (0,4%). Czynnikami niekorzystnymi rokowniczo były: posocznica (najwyższy wskaźnik śmiertelności 15,6%), choroby nowotworowe, choroby autoimmunologiczne, uzależnienia (<5%) oraz powikłania, takie jak udar krwotoczny, wodogłowie.16
Czynnikami pogarszającymi rokowanie w CVT są: wiek >37 r.ż., płeć męska, wynik w skali Glasgow <9 punktów, deficyty neurologiczne, znacznie wzmożone ciśnienie śródczaszkowe, napady padaczkowe, zakrzepica żył głębokich mózgu, zajęcie zatoki prostej, zawał żylny, krwotok śródmózgowy, choroba nowotworowa, zakażenie OUN, pierwotne zaburzenia krzepnięcia, tło genetyczne zaburzeń krzepnięcia.
W około 80% przypadków nie obserwuje się trwałych następstw CVT. Ryzyko nawrotu zdarzeń zatorowych po CVT wynosi 7%, napady padaczkowe występują u 2-12% chorych. W 1-5% przypadków dochodzi do trwałej utraty wzroku wskutek wzmożonego ciśnienia śródczaszkowego.15 Ryzyko nawrotu zakrzepicy jest większe w przypadkach objawowych i u chorych na trombofilię. Innymi możliwymi trwałymi następstwami CVT są przetoki opony twardej (nie ma danych o dokładnej częstości występowania) oraz zaburzenia neuropsychologiczne i psychiczne.2,4,15
Podsumowanie
Wyniki badań retrospektywnych pokazują, że rozpoznawanie zakrzepicy zatok i żył mózgowia jest trudne, a opóźnienie rozpoznania może prowadzić do nieodwracalnych powikłań. Ważne jest branie pod uwagę CVT jako potencjalnej przyczyny udarów o nietypowej dla unaczynienia tętniczego lokalizacji. Przedstawione zalecenia dotyczące leczenia, jakkolwiek nadal nie mają dużej siły dowodu, mogą pomóc w rozwiązywaniu dylematów klinicznych związanych z prowadzeniem chorych z CVT.
Komentarz
Dr n. med. Jarosław Pniewski
Oddział Neurologiczny, Szpital Czerniakowski, Warszawa
Powyżej mogą się Państwo zapoznać z niezwykle ciekawym artykułem przygotowanym przez doc. Halinę Sienkiewicz-Jarosz. Dotyczy on problematyki zakrzepicy naczyń żylnych i zatok mózgowia. Temat ten wydaje się, z klinicznego punktu widzenia, niezwykle ważny. Choroba często nie jest łatwa do rozpoznania, a tylko prawidłowa diagnoza warunkuje wdrożenie odpowiedniego leczenia.
Prezentowana praca szczegółowo omawia objawy oraz diagnostykę i leczenie tej jednostki chorobowej. W mojej ocenie jest ona niezwykle cenna i powinna stać się dla nas lekturą obowiązkową. Należy podkreślić, że możemy w niej znaleźć aktualny stan wiedzy dotyczący tego tematu, a także praktyczne zalecenia, które niewątpliwe mogą nam pomóc w codziennej pracy w podejmowaniu decyzji diagnostyczno-terapeutycznych.