Neurofizjologia kliniczna
Przezczaszkowa stymulacja magnetyczna w praktyce klinicznej
Jakub Antczak, Maria Rakowicz
Streszczenie
Przezczaszkowa stymulacja magnetyczna jest metodą nieinwazyjnej i bezbolesnej stymulacji układu nerwowego. W praktyce klinicznej znajduje zastosowanie głównie stymulacja kory ruchowej i oznaczanie takich parametrów, jak ruchowy potencjał wywołany, centralny ruchowy czas przewodzenia i ośrodkowy okres ciszy. Chorobami, w których wartość diagnostyczna stymulacji magnetycznej jest udokumentowana to mielopatia, stwardnienie zanikowe boczne i stwardnienie rozsiane, a także choroby neurodegeneracyjne uwarunkowane genetycznie i urazy rdzenia kręgowego. Potencjalna wartość diagnostyczna stymulacji magnetycznej w wielu innych chorobach oczekuje jeszcze na potwierdzenie w badaniach klinicznych.
Wprowadzenie
Przezczaszkowa stymulacja magnetyczna (transcranial magnetic stimulation, TMS) jest najmłodszą metodą elektrofizjologiczną, umożliwiającą nieinwazyjną i niebolesną stymulację ośrodkowego i obwodowego układu nerwowego. W metodzie tej wykorzystano naukowe podstawy indukcji elektromagnetycznej odkrytej w 1831 r. przez Faradaya: szybko narastająca zmiana natężenia prądu w jednej cewce może indukować przepływ prądu w drugiej cewce, a prąd indukowany ma zawsze odwrotny kierunek i jest czasowo-zależnym polem magnetycznym. W 1896 r. d’Arsolvan spostrzegł, że pole magnetyczne działające na okolicę potyliczną człowieka wywołuje reakcje wzrokowe – błyski świetlne (fosfeny) i zawroty głowy.1 Dopiero w 1965 r. Bickford i Freeming zademonstrowali stymulację magnetyczną nerwu twarzowego.2 Polson w 1982 r. skonstruował stymulator magnetyczny ze specjalną cewką umożliwiającą stymulację nerwów obwodowych z rejestracją potencjałów czynnościowych z mięśni.3 W 1985 r. Barker i zespół inżynierów ze szpitala w Sheffield skonstruowali dostatecznie silny stymulator magnetyczny z odpowiednią cewką i zademonstrowali przezczaszkową stymulację pól korowych z rejestracją ruchowego potencjału wywołanego (motor evoked potential, MEP) z mięśni ręki. Pole magnetyczne o odpowiednio dużym natężeniu przenika przez odzież, skórę, kości czaszki powodując przepływ prądu elektrycznego w tkankach, a w neuronach mózgowych prowadzi do depolaryzacji i powstania potencjału czynnościowego, który indukuje czynność ruchową odpowiednich mięśni.4 Rejestracja odbywa się za pomocą elektrod powierzchniowych, podobnie jak w badaniu neurograficznym.5 Stymulacja określonych somatotopowo okolic kory ruchowej i rejestracja MEP z odpowiednich mięśni umożliwia ocenę funkcjonalną kory ruchowej i dróg piramidowych korowo-rdzeniowych, a także korzeniowych i obwodowych odcinków nerwów ruchowych. Możliwa jest stymulacja innych struktur mózgowia. Artykuł omawia podstawy biofizyczne i techniczne aspekty badania TMS oraz prezentuje zastosowanie diagnostyczne tej metody w poszczególnych chorobach dotyczących ośrodkowych dróg ruchowych. Pokrótce omówiono zastosowania diagnostyczne TMS w innych schorzeniach oraz metody terapii za pomocą powtarzalnej TMS (repetitive transcranial magnetic stimulation, rTMS).
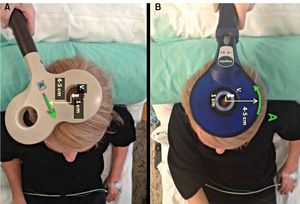
Rycina 2. Kształt typowych cewek do TMS z ich ułożeniem przy stymulacji kory ruchowej dla dystalnych mięśni kończyny górnej.
Podstawy biofizyczne TMS
Pole magnetyczne indukowane jest przez cewkę podłączoną do stymulatora (ryc. 1). Cewka używana do celów klinicznych ma zwykle kształt koła, stożka lub cyfry osiem (ryc. 2). Główną częścią stymulatora jest kondensator generujący przy rozładowaniu przepływ prądu o napięciu do 3000 V i natężeniu do 20 000 A. Wygenerowany prąd przepływa przez cewkę, indukując pole magnetyczne o natężeniu do 2,5 Tesla.6 Właściwości fizyczne pola magnetycznego pozwalają na przeniknięcie przez skórę, kość czaszki i opony mózgowo-rdzeniowe. Po osiągnięciu istoty szarej mózgowia pole magnetyczne indukuje w niej przepływ prądu, co z kolei prowadzi do depolaryzacji błony komórkowej neuronów i aktywacji kory przez transsynaptyczne pobudzenie komórek piramidowych i połączeń korowo-korowych. Pole magnetyczne nie indukuje natomiast prądu w skórze, kości ani w innych tkankach powłok ciała z powodu ich względnie dużej oporności elektrycznej. Dzięki temu TMS jest metodą bezbolesną. Pewien dyskomfort może wystąpić w trakcie badania wskutek skurczu bezpośrednio stymulowanych mięśni czepca głowy i twarzy, a także na skutek trzasku wydawanego przez cewkę przy rozładowaniu. W odpowiedzi na stymulację następuje skurcz odpowiednich grup mięśni szkieletowych, co rejestrowane jest jako ruchowy potencjał wywołany za pomocą elektrod powierzchniowych, podłączonych do wzmacniacza elektromiografu.
Struktury anatomiczne układu nerwowego będące celem stymulacji
Właściwością fizyczną pola magnetycznego jest wykładniczy spadek jego natężenia wraz z odległością od cewki. Dlatego spośród struktur OUN skutecznej stymulacji podlegają tylko położone powierzchniowo kora mózgu i móżdżku oraz rdzeń przedłużony na poziomie otworu wielkiego. Niemożliwe natomiast jest pobudzenie polem magnetycznym struktur podkorowych ani rdzenia kręgowego.7 W praktyce klinicznej, obok wymienionych struktur w obrębie OUN, stymuluje się także wewnątrzczaszkowy odcinek nerwu twarzowego i rdzeniowe korzenie ruchowe.
Podstawy anatomii dróg ruchowych
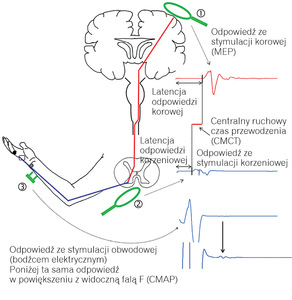
Stymulacja pierwotnej kory ruchowej wywołuje falę pobudzenia biegnącą przez ośrodkowy neuron ruchowy, ciągnący się przez torebkę wewnętrzną, odnogę mózgu i pień mózgu, gdzie na poziomie rdzenia przedłużonego drogi ruchowe z obu półkul krzyżują się. W pniu mózgu część ośrodkowych neuronów tworzy synapsy z obwodowymi neuronami nerwów czaszkowych. Następnie drogi ruchowe biegną w większości w drodze korowo-rdzeniowej bocznej. Na przebiegu tej drogi neurony ośrodkowe wnikają kolejno do istoty szarej, gdzie komórki ruchowe rogów przednich tworzą synapsy z obwodowym neuronem ruchowym, które podążają jako nerwy rdzeniowe przez sploty i nerwy kończyn do odpowiednich mięśni szkieletowych (ryc. 3).
Przebieg badania TMS
Standardowe badanie TMS obejmuje kwalifikację pacjenta i wyjaśnienie mu istoty badania. Następnie oznacza się próg pobudliwości ruchowej stymulowanej kory (motor threshold, MT), oddzielnie dla każdej półkuli mózgu i rejestruje się kolejno ruchowy potencjał wywołany (motor evoked potential, MEP) oraz ośrodkowy okres ciszy (central silent period, CSP). Wykonuje się także stymulację korzeni i badanie neurograficzne odpowiednich nerwów obwodowych włącznie z rejestracją fali F.
Zasady bezpieczeństwa, możliwe działania niepożądane i przeciwwskazania
Standardowe badanie TMS obejmuje kwalifikację pacjenta i rozpoczyna się od objaśnienia choremu jego przebiegu i wykluczenia ewentualnych przeciwwskazań. Przeciwwskazania te oraz możliwe działania niepożądane oraz zasady bezpieczeństwa stosowania TMS opisane zostały szczegółowo w raporcie The Safety of TMS Consensus Group Międzynarodowej Federacji Neurofizjologii Klinicznej.8 W celu uniknięcia ewentualnych działań niepożądanych konieczne jest wypełnienie razem z pacjentem kwestionariusza bezpieczeństwa opracowanego i zalecanego przez The Safety of TMS Consensus Group,8 który zawiera następujące pytania:
- Czy Pani/Pan cierpi na padaczkę lub miała Pani/Pan drgawki albo inny napad?
- Czy kiedykolwiek wystąpiło u Pani/Pana omdlenie lub zasłabnięcie? Jeśli tak, to w jakich okolicznościach?
- Czy kiedykolwiek przebyła Pani/Pan wstrząs mózgu lub uraz głowy z utratą przytomności?
- Czy ma Pani/Pan problemy ze słuchem lub szumy albo gwizdy w uszach?
- Czy ma Pani/Pan implanty ślimakowe?
- Czy jest Pani w ciąży lub istnieje prawdopodobieństwo, że jest Pani w ciąży?
- Czy ma Pani/Pan jakiś przedmiot metalowy w głowie lub w innej części ciała (np. odłamki metalowe, klipsy naczyniowe, szwy metalowe, endoprotezę stawową, śruby lub druty po złamaniu kości)? Jeśli tak, prosimy o opis elementu metalowego, jego lokalizację i informację kiedy został umieszczony.
- Czy Pani/Pan ma wszczepiony neurostymulator (np. jako głęboką stymulację mózgu, stymulator nadtwardówkowy lub podtwardówkowy czy stymulator nerwu błędnego)?
- Czy ma Pani/Pan rozrusznik serca lub elektrody wewnątrzsercowe?
- Czy Pani/Pan ma wszczepioną pompę lub inne urządzenie do podawania leków?
- Czy przyjmuje Pani/Pan jakieś leki? Jeśli tak, proszę je wymienić i podać dawki, np. leki antydepresyjne lub przeciwpadaczkowe.
- Czy kiedykolwiek miała Pani/Pan badanie przezczaszkowej stymulacji magnetycznej? Jeśli tak, to czy wystąpiły jakieś powikłania związane z tym badaniem?
- Czy kiedykolwiek miała Pani/Pan badanie rezonansu magnetycznego? Jeśli tak, to czy wystąpiły jakieś powikłania związane z tym badaniem?
Spośród powyższych przeciwwskazań jedynie obecność implantowanych metalowych urządzeń i stymulatorów medycznych w pobliżu cewki stymulującej jest przeciwwskazaniem bezwzględnym.