Przypadek kliniczny
Obwodowe porażenie nerwu twarzowego jako objaw ciężkiej choroby ogólnoustrojowej
dr n. med. Marta Swarowska-Skuza
- W niniejszym artykule przedstawiono opis przypadku klinicznego młodego mężczyzny, który został przyjęty na oddział neurologii z powodu nawrotu obwodowego porażenia nerwu twarzowego z towarzyszącym bólem i zwiększoną ruchomością wszystkich dolnych zębów oraz niebolesnymi guzami na owłosionej skórze głowy. Proces diagnostyczny był trudny i zawiły, ostatecznie jednak zakończony sukcesem, czyli rozpoznaniem jednostki chorobowej, którą okazał się chłoniak Burkitta
Mężczyzna, lat 19, został przyjęty na oddział neurologii z powodu nawrotu obwodowego porażenia nerwu twarzowego prawego, czemu towarzyszyły ból i zwiększona ruchomość wszystkich dolnych zębów oraz niebolesne guzy na owłosionej skórze głowy. Trzy tygodnie przed przyjęciem wystąpiły silny ból i zwiększona ruchomość wszystkich dolnych zębów, tydzień później dołączył niedowład mięśni twarzy po stronie prawej. Z tego powodu chory przyjmował metyloprednizolon.
W ciągu 10 dni leczenia glikokortykosteroidami (GKS) ból zębów i niedowład mięśni twarzy całkowicie ustąpiły, natomiast po 2 dniach od odstawienia metyloprednizolonu objawy powróciły. Dodatkowo pojawiły się w obrębie owłosionej skóry głowy niebolesne, twarde guzy o średnicy mniej więcej 2 cm oraz ból stawów kolanowych. Mężczyzna negował objawy takie jak ból ucha, spadek masy ciała, ogólne osłabienie, gorączka, zlewne poty, powiększenie lub bolesność węzłów chłonnych. Do tej pory nie leczył się przewlekle z żadnego powodu. Wywiad rodzinny był nieobciążony. Negował stosowanie używek.
W badaniu neurologicznym w dniu przyjęcia na oddział stwierdzono: pacjent przytomny, prawidłowo zorientowany auto- i allopsychicznie, bez objawów oponowych, z obwodowym niedowładem dużego stopnia mięśni twarzy po prawej stronie (nie marszczył czoła, nie domykał szpary powiekowej, słabo szczerzył zęby), niżej ustawionym łukiem podniebiennym po lewej stronie; języczek zbaczał na prawo. Poza tym bez nieprawidłowości w zakresie nerwów czaszkowych. Siła i napięcie mięśniowe kończyn górnych i dolnych w normie, ich odruchy głębokie żywe, symetryczne, bez odruchów patologicznych, bez ataksji, bez zaburzeń czucia. Próba Romberga prawidłowa, chód tandemowy niezaburzony, chodził na palcach i na piętach, bez objawów rozciągowych. W sumie stwierdzono uszkodzenie nerwu twarzowego prawego oraz cechy uszkodzenia nerwu językowo-gardłowego lub błędnego po lewej stronie oraz obustronne zajęcie III gałęzi nerwu trójdzielnego, na co wskazywał silny ból dolnych zębów.
W badaniu fizykalnym zwracała uwagę niedrożność przewodów nosowych – chory stale oddychał przez rozchylone usta, na owłosionej skórze głowy były obecne guzy, które w badaniu palpacyjnym były twarde i niebolesne.
Wstępne badania
W podstawowych badaniach laboratoryjnych przeprowadzonych w dniu przyjęcia nie stwierdzono istotnych nieprawidłowości (prawidłowe: morfologia krwi z rozmazem; badanie ogólne moczu; parametry nerkowe – kreatynina, wskaźnik filtracji kłębuszkowej [GRF – glomerular filtration rate]; parametry wątrobowe – aminotransferazy alaninowa [AlAT – alanine aminotransferase] i asparaginowa [AspAT – aspartate aminotransferase], γ-glutamylotranspeptydaza [GGTP – gamma-glutamyltranspeptidase], bilirubina; układ krzepnięcia – czas protrombinowy [PT – prothrombin time], czas częściowej tromboplastyny po aktywacji [APTT – activated partial thromboplastin time], znormalizowany współczynnik czasu protrombinowego [INR – international normalized ratio]; stężenie elektrolitów – sodu i potasu; stężenie tyreotropiny [TSH – thyroid-stimulating hormone]; stężenie glukozy). Wykryto jedynie umiarkowanie podwyższone białko C-reaktywne (CRP – C-reactive protein) – 32 mg/l.
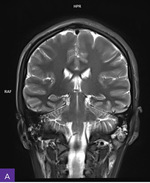
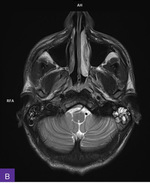
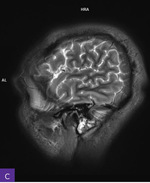
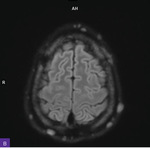
Rycina 1A-C. Rezonans magnetyczny głowy, sekwencja T2 – zmiany zapalne widoczne obustronnie w wyrostkach sutkowatych oraz w obrębie piramidy kości skroniowej lewej
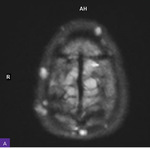
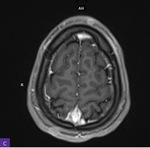
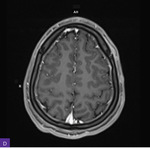
Rycina 2A-D. Rezonans magnetyczny głowy. Liczne owalne strefy wzmacniające po podaniu środka kontrastowego i wykazujące restrykcję dyfuzji, widoczne w obrębie powłok skórnych na sklepistości czaszki. A-B. Obrazowanie dyfuzyjne (sekwencja DWI) – widoczne cechy restrykcji dyfuzji. C-D. Sekwencja T1 po podaniu kontrastu – widoczne wzmocnienie opony twardej po podaniu kontrastu
W rezonansie magnetycznym (MR) głowy stwierdzono zmiany zapalne obecne obustronnie w zatokach obocznych nosa, obustronnie w wyrostkach sutkowatych oraz w obrębie piramidy kości skroniowej lewej (ryc. 1A-C). Zwrócono ponadto uwagę na wzmocnienie opony twardej. Na sklepistości czaszki w rzucie powłok skórnych były widoczne liczne owalne strefy wzmacniające po podaniu środka kontrastowego i wykazujące restrykcję dyfuzji (ryc. 2A-D).
Pacjent był konsultowany laryngologicznie. Rozpoznano obustronne wysiękowe zapalenie ucha środkowego – bardziej nasilone po prawej stronie, oraz zapalenie zatok klinowych i sitowych. Wykonano paracentezę błony ucha prawego. Zalecono antybiotykoterapię.
Chorego konsultowano również stomatologicznie – w badaniu stwierdzono zwiększoną ruchomość wszystkich zębów żuchwy i uogólniony, nasilony stan zapalny przyzębia adekwatny do ilości płytki nazębnej. Zdjęcie pantomograficzne nie wykazało nieprawidłowości. Za przyczynę bólu i zwiększonej ruchomości zębów uznano brak odpowiedniej higieny. Wysunięto również podejrzenie zbyt silnego zaciskania zębów. Zalecono wzmożoną higienę jamy ustnej oraz rozważenie zastosowania leków uspokajających, które zmniejszą zaciskanie zębów. Pacjent stwierdził jednak, że to utrzymujący się od kilku tygodni ból oraz ruchomość zębów uniemożliwiały mu utrzymanie odpowiedniej higieny.
Diagnostyka różnicowa
W pierwszej kolejności jako przyczynę występujących objawów wzięto pod uwagę:
- proces zapalny o etiologii infekcyjnej toczący się w obrębie ucha środkowego i szerzący w sposób ciągły
- proces nowotworowy, w tym chłoniak, na co wskazywała dobra odpowiedź na GKS oraz nawrót objawów po zakończeniu steroidoterapii
- ziarniniakowatość z zapaleniem naczyń (dawniej zespół Wegenera), której objawy często lokalizują się w obrębie narządów głowy i szyi; może dawać obraz zapalenia wyrostków sutkowatych, piramid kości skroniowych oraz ucha
- gruźlicę
- boreliozę
- sarkoidozę
- zespół nabytego niedoboru odporności (AIDS – acquired immunodeficiency syndrome).
Wykonano punkcję lędźwiową. Badanie ogólne płynu mózgowo-rdzeniowego (PMR) było prawidłowe, a pod kątem wirusów neurotropowych dało negatywny wynik. Posiew PMR oraz posiewy krwi były jałowe. Nie stwierdzono obecności przeciwciał przeciwko Borrelia burgdorferi w PMR ani w surowicy. Badanie PMR oraz surowicy w kierunku gruźlicy przyniosło negatywny wynik, podobnie jak w kierunku innych chorób zakaźnych (ludzki wirus niedoboru odporności [HIV – human immunodeficiency virus] i kiła). W badaniu cytologicznym PMR nie stwierdzono komórek atypowych.