Niedrożność dróg łzowych i jej następstwa w praktyce otolaryngologa i okulisty
lek. Joanna Nowosielska-Grygiel
dr hab. n. med. Jarosław Miłoński
prof. dr hab. n. med. Jurek Olszewski
W artykule przedstawiono przyczyny, objawy, metody diagnostyki i terapii niedrożności dróg łzowych w praktyce lekarza otolaryngologa i okulisty.
Wprowadzenie – podstawy diagnostyki
Nieprawidłowości dróg łzowych powodujące uporczywe łzawienie ze spływaniem łez po policzku, wydobywanie się śluzowo-ropnej wydzieliny czy obrzęk i zaczerwienienie wewnętrznego kącika oka stanowią ok. 3% wszystkich dolegliwości okulistycznych, z którymi pacjenci zgłaszają się na konsultację lekarską.
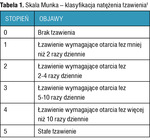
Badanie podmiotowe i przedmiotowe pacjenta powinno być uzupełnione wnikliwym zebraniem wywiadu z uwzględnieniem czasu trwania objawów, ich natężenia oraz chorób towarzyszących. Odróżnienie łzawienia patologicznego od łzawienia odruchowego ułatwia skala Munka (tab. 1). Według tej skali ocenia się, ile razy w ciągu dnia chory wycierał oczy, i na podstawie tych obserwacji kwalifikuje się go do właściwego postępowania terapeutycznego.1 Jeśli wykluczono łzawienie odruchowe, a mimo to pacjent nadal wyciera oczy częściej niż 10 razy dziennie, należy przypuszczać, że przyczyna dolegliwości jest zlokalizowana w drogach łzowych.
Oprócz pełnego badania okulistycznego ocena dróg odprowadzających łzy powinna opierać się również na wynikach badań dodatkowych, tj. teście kanalikowym, testach barwnych (testy z fluoresceiną – Jonesa I i II), wziernikowaniu dróg łzowych, dakriocystografii i dakrioscyntygrafii.2-4 Najczęstszym i najprostszym stosowanym testem jest sondowanie i płukanie dróg łzowych. Opór spotykany podczas przesuwania sondy przez kanaliki łzowe do woreczka może świadczyć o zaburzeniach drożności i występowaniu zwężeń. Jest to badanie subiektywne, ale okazuje się skuteczne, jeśli jest wykonywane przez doświadczonego lekarza okulistę.
Bardziej obiektywne są testy z fluoresceiną. W teście Jonesa I roztwór fluoresceiny podaje się do worka spojówkowego i obserwuje jej wyciek z kanału nosowo-łzowego. Test ten umożliwia odróżnienie częściowej niedrożności dróg łzowych od pierwotnej nadmiernej produkcji łez.
Tuż po teście Jonesa I wykonuje się test Jonesa II. Do worka spojówkowego podaje się środek znieczulający i wypłukuje resztki fluoresceiny, następnie aplikuje się czysty roztwór NaCl za pomocą strzykawki. O wyniku dodatnim mówi się w przypadku wypłynięcia roztworu podbarwionego fluoresceiną, co świadczy o częściowej niedrożności przewodu nosowo-łzowego. Wynik ujemny, uzyskany po wypłynięciu bezbarwnego płynu, wskazuje na częściową niedrożność w górnej części dróg łzowych bądź niewydolność pompy łzowej.
Dakriocystografia opiera się na wprowadzeniu środka kontrastowego do dróg łzowych, a następnie wykonaniu obrazów RTG w projekcji przednio-tylnej i bocznej. W scyntygrafii dróg łzowych znakuje się łzy substancją emitującą promienie i ocenia ich przepływ przez drogi odprowadzające łzy.5,6
W diagnostyce laryngologicznej korzysta się natomiast z endoskopii jamy nosa, badania TK i MR.
Etiologia niedrożności
Niedrożność dróg łzowych może być wrodzona lub nabyta. Wrodzona niedrożność dróg łzowych jest jedną z najczęstszych chorób narządu wzroku u dzieci i dotyczy ok. 6% noworodków i niemowląt.
U dorosłych najczęstszymi przyczynami pierwotnej nabytej niedrożności przewodu nosowo-łzowego (PANDO – primary acquired nasolacrimal duct obstruction) są przewlekły stan zapalny i zwłóknienia prowadzące do okluzji drogi odprowadzającej łzy.7-9 Badania potwierdzają, że PANDO występuje częściej u kobiet i dotyka je w średnim oraz starszym wieku. Kobiety są bardziej podatne na rozwój dolegliwości – może się do tego przyczyniać anatomicznie węższy przewód nosowo-łzowy.10,11 W literaturze możemy spotkać się z opiniami, że wahania poziomu hormonów i nasilone reakcje immunologiczne, które wywołują uogólnioną deepitelializację w organizmie, mogą powodować złuszczanie w obrębie woreczka łzowego oraz w przewodzie łzowym i zatykać już wąskie przewody.12
Wtórna niedrożność dróg łzowych (SALDO – secondary acquired lacrimal drainage obstruction) jest najczęściej wynikiem przewlekłego stanu zapalnego, towarzyszących układowych chorób zapalnych, urazów miejscowych, urazów twarzoczaszki, jatrogennych uszkodzeń, tj. zabiegów rynoplastycznych czy chirurgii zatok przynosowych.13,14 Stwierdzono, że długotrwałe stosowanie leków zawierających tymolol, pilokarpinę czy dorzolamid, jak i innych leków podawanych miejscowo w leczeniu jaskry, może być znaczącym czynnikiem ryzyka wystąpienia niedrożności dróg łzowych.15,16 Wymienia się również wczesną menopauzę wywołaną jatrogennie oraz niski poziom estrogenów jako przyczynę wysychania śluzówki i powód niedrożności drogi odprowadzającej łzy.17
Klasyfikacja niedrożności i metody jej leczenia
Analiza anatomii dróg łzowych, znajomość mechanizmu odpływu łez oraz wyniki badań dodatkowych umożliwiają dokładne określenie miejsca niedrożności dróg odprowadzających płyn łzowy i pomagają w doborze właściwej metody leczenia. Anatomicznie możemy wyróżnić dwa typy niedrożności dróg łzowych: