Kariologia
Stomatologia minimalnie interwencyjna standardem postępowania
Dr n. med. Joanna Kunert
W nowoczesnym podejściu do profilaktyki i leczenia próchnicy kładzie się nacisk na zapobieganie, wczesną diagnostykę oraz zabiegi oszczędzające tkanki pacjenta
Stomatologia minimalnie interwencyjna (minimal intervention dentistry, MID) jest nowoczesną koncepcją postępowania profilaktyczno-leczniczego. Założenia tej idei to minimalnie inwazyjne przeprowadzanie procedur medycznych, tak aby zachować maksimum tkanek pacjenta. Takie podejście do leczenia może być zastosowane w każdej dziedzinie stomatologii: kariologii, endodoncji, chirurgii, periodontologii, protetyce i ortodoncji.
W ostatnich latach minimalnie inwazyjne metody leczenia zyskują coraz więcej zwolenników na całym świecie. Rozwój innowacyjnych technologii umożliwił stomatologom korzystanie z nowoczesnych metod diagnostycznych (CBCT, DIAGNOdent, FOTI), urządzeń optycznych (lupy, mikroskopy, endoskopy), narzędzi wykonanych z nowych stopów metali (NiTi, M-wire) oraz udoskonalonych materiałów odtwórczych. Wykorzystanie w diagnostyce i terapii nowych możliwości pozwala na precyzyjne wykonywanie zabiegów z oszczędną preparacją tkanek pacjenta.
Powszechnie wiadomo, że próchnica jest chorobą społeczną o wieloczynnikowej etiologii. Istotną rolę w powstawaniu i rozprzestrzenianiu się zmian destrukcyjnych w tkankach zęba, oprócz drobnoustrojów i węglowodanów zawartych w płytce nazębnej, odgrywa gospodarz. Histologiczna i anatomiczna budowa twardych struktur zęba, higiena jamy ustnej, skład, ilość i zdolności buforowe śliny, a także nawyki żywieniowe to czynniki istotnie modyfikujące przebieg procesu próchnicowego. Powstawanie ubytku próchnicowego rozpoczyna się od stopniowej utraty minerałów z tkanek zęba. Koncepcja stomatologii minimalnie interwencyjnej w kariologii zakłada, że należy diagnozować próchnicę w jej wczesnych stadiach, a w leczeniu stosować zabiegi oszczędzające tkanki pacjenta. Działania profilaktyczne ukierunkowane na modyfikacje czynników ryzyka muszą być nieodzownym elementem postępowania. Można zatem stwierdzić, że MID bazuje na czterech filarach (ryc.1).
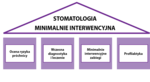
Ryc. 1. Główne założenia koncepcji stomatologii minimalnie interwencyjnej – MID (minimal intervention dentistry).
Indywidualne ryzyko próchnicy
Ryzyko próchnicy jest definiowane jako prawdopodobieństwo wystąpienia przynajmniej jednego ubytku próchnicowego u pacjenta w określonej jednostce czasu. Rutynowo zalecane metody profilaktyczne są nieskuteczne u osób należących do grup zwiększonego ryzyka. Zgodnie z założeniami stomatologii minimalnie interwencyjnej, konieczne jest ustalenie ryzyka próchnicy indywidualnie dla każdego pacjenta – istnieje kilka modeli oceny (CARIOGRAM, PreViser, CAT – Caries Risk Assessment Tool). Często stosowanym narzędziem w kariologii jest CARIOGRAM. To wskaźnik pozwalający na określenie zależności między różnymi czynnikami sprzyjającymi progresji choroby a możliwością pojawienia się nowych ubytków próchnicowych. Każdemu z czynników ryzyka przypisuje się wartości liczbowe, w zależności od nasilenia cechy. Na tej podstawie program komputerowy, po przetworzeniu danych, przedstawia graficzny diagram kołowy obrazujący procentowy udział poszczególnych elementów tego ryzyka. Wraz z obniżaniem się wartości wskaźnika zagrożenie próchnicą wzrasta. Przyjęto, że wartości od 0 do 20 proc. świadczą o wysokim ryzyku próchnicy, 21-80 proc. znamionują średnie, natomiast 80-100 proc. to niskie ryzyko wystąpienia próchnicy.
Określenie indywidualnego profilu zagrożenia próchnicą jest kluczowym elementem przy planowaniu postępowania profilaktyczno-leczniczego. Istotą sukcesu w kwalifikacji pacjenta do grupy ryzyka jest uzyskanie odpowiednich informacji z wywiadu oraz dokładne badanie kliniczne. Identyfikacja czynników ryzyka, ich eliminacja lub modyfikacja, pozwalają na zahamowanie aktywnego procesu próchnicowego.
Wczesna diagnostyka i leczenie próchnicy przedubytkowej
W kariologii bardzo istotne jest wczesne wykrywanie ognisk próchnicy. Takie postępowanie ma na celu zahamowanie początkowych stadiów demineralizacji tkanek zęba dzięki zastosowaniu minimalnie interwencyjnych metod leczenia.
Standardem postępowania w diagnostyce próchnicy nadal jest badanie kliniczne w połączeniu ze zdjęciami skrzydłowo-zgryzowymi. Jednak nie zawsze w taki sposób udaje się uchwycić wczesne zmiany. Nowe narzędzia diagnostyczne oparte na zjawiskach optycznych (np. QLF, FOTI), pomiarach oporu elektrycznego w tkankach zmienionych próchnicowo (ECM) oraz nowoczesne techniki obrazowania radiologicznego (CBCT, PTR – Photothermal radiometry) pozwalają wykryć początkowe stadia demineralizacji w tkankach zęba. Najbardziej polecane techniki detekcji wczesnej próchnicy wykorzystują zjawisko fluorescencji wzbudzonej hydroksyapatytów (np. urządzenie DIAGNOdent). Światło o długości fali 630-650 nm wzbudza fluorescencję o większym natężeniu w ogniskach zmienionych próchnicowo niż w szkliwie o prawidłowej mineralizacji. Dodatkową zaletą przedstawionych metod jest możliwość monitorowania progresji lub regresji zmiany próchnicowej, ponieważ na wyświetlaczu pojawia się wartość fluorescencji, a jest ona wprost proporcjonalna do stopnia demineralizacji tkanek. Dzięki porównaniu wartości uzyskanych podczas kolejnych wizyt można obiektywnie ocenić skuteczność leczenia.
Inną metodą także często stosowaną do diagnostyki próchnicy wczesnej, szczególnie na powierzchniach stycznych, jest transiluminacja tkanek zęba. Jest ona prosta i bezpieczna dla pacjenta. Polega na naświetleniu strumieniem światła zimnego zęba w okolicy szyjki i interpretacji uzyskanego obrazu. W celu dokładniejszej diagnostyki polecane jest użycie światłowodu. Badanie przeprowadza się po oczyszczeniu i osuszeniu powierzchni stycznych, przy wyłączonym oświetleniu. Tkanki zęba o prawidłowej mineralizacji dają jednolicie wysycony obraz, natomiast w przypadkach demineralizacji widoczne jest ciemne ognisko na tle jaśniej wysyconego zarysu zęba.
Zgodnie z założeniami stomatologii minimalnie interwencyjnej, nowoczesne urządzenia diagnostyczne pozwalają na wczesną, nieinwazyjną diagnostykę początkowych zmian próchnicowych i zastosowanie ultrazachowawczych metod leczenia w przypadkach próchnicy przedubytkowej.
Podczas diagnostyki wczesnych zmian próchnicowych bardzo istotne jest rozróżnienie dwóch typów zmian: próchnicy początkowej i próchnicy zatrzymanej. (ryc. 2).
Oba ogniska znajdują się na powierzchni zęba przy zachowanej ciągłości szkliwa. Próchnica początkowa jest aktywnym ogniskiem choroby, które ulega progresji pod wpływem działania kwaśnych metabolitów bakteryjnych, natomiast próchnica zatrzymana jest rodzajem blizny tkankowej po wcześniejszym ognisku próchnicy i rzadko ulega zaostrzeniu. Różnicowanie tych zmian jest istotne przy podejmowaniu leczenia, ponieważ tylko próchnica początkowa będzie ulegała remineralizacji.
Profilaktyka
Współczesna koncepcja próchnicy zakłada, że obecność w jamie ustnej ubytku próchnicowego jest tylko objawem choroby. Nie można leczyć jej symptomów, lecz zająć się główną przyczyną, nie należy też koncentrować postępowania terapeutycznego tylko do miejscowego leczenia ubytków. Zrozumienie tej podstawowej zasady pozwoli na właściwe ukierunkowanie profilaktyki przeciwpróchnicowej. W celu zwiększenia efektywności działań profilaktycznych należy zawsze indywidualnie przeanalizować czynniki ryzyka u pacjenta i zmodyfikować je tak, aby zmniejszyć niebezpieczeństwo powstania nowych ubytków.