Program edukacyjny
Rekonstrukcja 3D struktur wyrostków zębowych
Dr n. med. Arkadiusz Dziedzic1
Dr n. med. Rafał Wiench2
Indywidualnie prefabrykowane substytuty kostne są łatwo adaptowane w warunkach zabiegowych, a ich powierzchnia jest optymalnie dopasowana do defektu
Nowoczesne technologie cyfrowe do zastosowań medycznych, tzw. inżynieria biomedyczna, pozwalają na trójwymiarowe obrazowanie wspomagające leczenie defektów tkanki kostnej. Wolumetryczna tomografia wiązki stożkowej typu cone-beam (cone beam volumetric komputer tomography, CBCT) odgrywa współcześnie istotną rolę w diagnostyce przypadków w obszarze chirurgii szczękowo-twarzowej, chirurgii stomatologicznej oraz implantologii. Wydaje się, że ma potencjał w planowaniu diagnostyki oraz zaawansowanego, rekonstrukcyjnego leczenia periodontologicznego.
Technika szybkiego prototypowania (rapid prototyping) nieimplantowanych modeli tkanki kostnej znalazła zastosowanie w ortopedii, neurochirurgii, chirurgii szczękowo-twarzowej, onkologii oraz implantologii. Służy do szybkiego uzyskania, poprzez technologie odtwórcze, modelu projektowanych m.in. struktur kostnych na podstawie ich modeli 3D w systemie CAD.[1]
Do niedawna technologia ta pozwalała wyłącznie na wierne odtwarzanie rzeczywistych struktur anatomicznych w fizycznym modelu w skali 1:1, bez możliwości wytworzenia funkcjonalnych elementów augmentacyjnych do bezpośredniej implantacji u pacjenta. Współcześnie połączenie nowoczesnych technologii cyfrowych umożliwia indywidualizację procesu projektowania rekonstrukcji chirurgicznych w pełni implantowanej, sterylnej tkanki kostnej, przeznaczonych do rehabilitacji utraconych lub uszkodzonych fragmentów np. szczęki, żuchwy i innych kości twarzoczaszki (customized bone grafts). Takie indywidualnie prefabrykowane elementy są łatwo adaptowane w warunkach zabiegowych, a ich powierzchnia jest optymalnie dopasowana do defektu kostnego w porównaniu ze standardowymi blokami kostnymi.
Rekonstrukcja 3D struktur wyrostków zębowych możliwa jest m.in. dzięki złożeniu skanów wolumetrycznej tomografii komputerowej (CBCT) wysokiej rozdzielczości do zastosowań stomatologicznych oraz stworzenia modelu wirtualnego za pomocą oprogramowania. W pewnym uproszczeniu wytwarzanie uzupełnień ubytków kości wyrostka zębodołowego z wykorzystaniem obrazowania tomograficznego CT/CBCT za pomocą indywidualnie przygotowywanych, implantowalnych materiałów ksenogenicznych lub alloplastycznych można określić terminem modelowania na żądanie (on demand). Umożliwia ono uzyskanie pożądanych kształtów bioelementów kostnych dla pacjenta wymagającego odtworzenia defektów kostnych powstałych w przebiegu urazu, nowotworu, zmian torbielowatych oraz periodontopatii.
W przypadku zaawansowanych różnokształtnych uszkodzeń tkanki kostnej w przebiegu przewlekłych lub agresywnych zapaleń przyzębia, w których np. nie ma odpowiednich warunków do wszczepienia implantu zębowego oraz brakuje możliwości uzyskania pożądanego efektu reparacyjnego za pomocą procedur niechirurgicznych, musimy zastosować odpowiednie dla danego przypadku techniki augmentacyjne. Przed ich aplikacją kliniczną należy odpowiedzieć na pytanie, czy jesteśmy w stanie spełnić oczekiwania pacjenta oraz czy istnieją odpowiednie warunki anatomiczne do realizacji chirurgicznej powierzonego zadania.
Przedzabiegowa diagnostyka radiologiczna ubytków kostnych
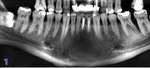
Tradycyjne dwuwymiarowe zdjęcie rentgenowskie nie dostarcza pełnych i wystarczających informacji w zakresie obecności ubytku i jego dokładnej morfologii w aspekcie trójwymiarowym (ryc. 1). Możliwość uwidocznienia struktur twarzoczaszki w dowolnej projekcji pozwala na dogłębną ocenę anatomii także w przypadku asymetrycznych zaburzeń oraz dokładne określenie położenia innych struktur anatomicznych. Ważnym poszerzeniem możliwości diagnostycznych skanu CBCT jest konwersja danych do postaci trójwymiarowej wizualizacji tkanek pacjenta. Tak otrzymany wirtualny model może służyć nie tylko do realistycznej oceny stosunków anatomicznych, ale przede wszystkim może podlegać modyfikacjom umożliwiającym zindywidualizowanie postępowania terapeutycznego.
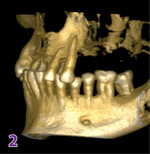
Stożkowa tomografia wolumetryczna typu CBCT pozwala precyzyjnie obrazować struktury kostne m.in. twarzoczaszki w dowolnej płaszczyźnie (osiowej, czołowej i strzałkowej) oraz wykonać wizualizację przestrzenną w 3D. Obraz jest w pełni odwzorowany, nie występuje problem nakładania się struktur anatomicznych – znacząco ułatwia to diagnozowanie wszelkich patologii. Pozwala ona na trójwymiarową ocenę morfologii ubytków kostnych. Umożliwia wizualizację każdej z blaszek wyrostka zębodołowego oddzielnie, a więc ułatwia określenie lokalizacji defektów tkanki kostnej od strony przedsionkowej czy wewnętrznej.[2] Analiza kolejnych przekrojów dostarcza informacji o szerokości i głębokości ubytku, a także profilu przestrzennym. Specjalne oprogramowanie pozwala na uzyskanie rekonstrukcji płaszczyznowych lub objętościowych w trójwymiarze (ryc. 2).
Zalety tomografii 3D obejmują realne odwzorowanie proporcjonalnego obrazu, brak cieni powstałych z powodu rzutowania się np. kręgosłupa, dużą dokładność pomiarów. W badaniach prowadzonych przez Lund i wsp. wykazano, że dla tomografu wolumetrycznego o wysokiej rozdzielczości geometrycznej błąd pomiaru odległości pomiędzy CEJ a brzegiem wyrostka wyniósł poniżej 0,4 mm.[3] Przy umiarkowanej dawce promieniowania (kilkakrotnie większej niż w przypadku zdjęcia pantomograficznego) technika CBCT daje możliwość rekonstrukcji tkanek twardych oraz ocenę ich wymiarów poprzez uzyskanie obrazu w trzech projekcjach o wysokiej rozdzielczości. Wadą techniki CBCT mogą być potencjalne trudności w ocenie gęstości i rozmieszczenia beleczek istoty gąbczastej oraz ciągłości blaszki zbitej zębodołu i brzegu kości wyrostka, a także wysokie koszty badania.[2]
Charakterystyka ubytków kości wyrostka zębodołowego w schorzeniach zapalnych przyzębia
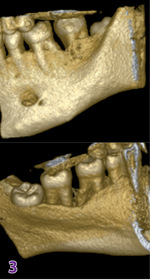
Ubytki tkanki kostnej w przebiegu zapaleń przyzębia (poziome – nadzębodołowe, pionowe – podzębodołowe oraz międzykorzeniowe) manifestują się w postaci różnokierunkowej utraty kości wyrostka zębodołowego i odsłonięcia kości gąbczastej. Jako efekt kompensacyjny następuje apozycja, przebudowa kości nawet w okolicach oddalonych od zapalenia, co skutkuje powstaniem ubytków kostnych różnych kształtów i rozmiarów (lejkowate, fosopodobne, spiralne, kątowe, miseczkowate itd.). Ubytki podzębodołowe mają postać krateru (utrata kości przegrody międzyzębowej sąsiadujących zębów, miseczkowatego lub kubkowego kształtu), z podziałem na: trój-, dwu- i jednościenne w zależności od liczby pozostałych ścian wyrostka zębodołowego (ryc. 3).[3]
W diagnozowaniu obecności i morfologii ubytków kości kluczową rolę pełni badanie kliniczne oraz zdjęcia radiologiczne. Niejednokrotnie dopiero badanie śródoperacyjne dostarcza informacji, które nie są możliwe do uzyskania na podstawie tradycyjnego zdjęcia rentgenowskiego lub zdjęcia pantomograficznego. Bezpośrednia ocena wizualna wyrostka zębodołowego po odwarstwieniu płata śluzówkowo-okostnowego pełnej grubości, oczyszczeniu powierzchni korzenia i usunięciu ziarniny dostarcza rzeczywistych informacji na temat rozległości, zasięgu i kształtu defektów kostnych.
Kwalifikacja zabiegowa pacjentów periodontologicznych, potencjalne zastosowanie kliniczne w procedurach rekonstrukcji ubytków kostnych
Chirurgiczne leczenie odtwórcze ubytków pionowych wyrostka zębodołowego szczęki lub żuchwy polega tradycyjnie na zastosowaniu techniki sterowanej regeneracji tkanek w celu uzyskania nowego przyczepu łącznotkankowego lub wypełnienia ubytku kostnego za pomocą najczęściej ksenogennego materiału przeszczepowego pochodzenia wołowego. W przypadku techniki en block materiał ten jest dopasowywany śródoperacyjnie (ścinany, frezowany mechanicznie ze standardowego bloku) przez operatora w trakcie zabiegu wszczepu kostnego. Wskazania kliniczne użycia nowej, innowacyjnej techniki indywidualnego modelowania przeszczepów kostnych (custom made on demand) na podstawie obrazu tomograficznego CBCT są analogiczne jak w przypadku zabiegów chirurgii stomatologicznej, z adaptacją wynikającą z przebiegu periodontopatii oraz profilu ubytków kostnych (ryc. 4). Obecnie wykorzystuje się materiały ksenogenne nowej generacji, będące kompozycją mineralnej matrycy, np. wołowej, bioaktywnych, resorbowalnych polimerów oraz komórkowych substancji odżywczych (SmartBone). Taka struktura zapewnia lepszą indukcję tkankową oraz osteogenezę.[4] Kwalifikacja pacjentów powinna odbywać się według ścisłych kryteriów z uwzględnieniem m.in. wskaźników higieny jamy ustnej, ogólnego stanu zdrowia i motywacji pacjenta.
W 2013 roku Schlee i Rothamel z Katedry Chirurgii Stomatologicznej we Frankfurcie zastosowali indywidualnie frezowane przeszczepy alloplastyczne (customized allogenic bone blocks) do leczenia poziomych i pionowych ubytków kostnych żuchwy, wykorzystując obrazy tomograficzne.[5] Ocena kliniczna i histologiczna efektów klinicznych była w pełni satysfakcjonująca po 6 i 12 miesiącach obserwacji klinicznej i radiologicznej. Inni badacze z Katedry Chirurgii Szczękowo-Twarzowej w Niemczech z sukcesem wykorzystali alloplastyczne bloki kostne z hydroksypatytu oraz trójfosforanu wapnia w celu frezowania rusztowania tkanki kostnej (scaffolds) do celów rekonstrukcyjnych.[6]