Obfite krwawienia miesiączkowe nastolatek – norma czy zaburzenie?
Cynthia Holland-Hall, MD, MPH
Nastolatki, u których dochodzi do obfitych krwawień miesiączkowych, mogą nie umieć prawidłowo odróżniać typowej intensywności krwawienia menstruacyjnego od miesiączki o parametrach wykraczających poza normę w tym wieku. Choć pierwotną przyczyną jest zazwyczaj niedojrzałość osi podwzgórze-przysadka-jajniki, dokładny wywiad i badanie przesiewowe mogą przyczynić się do ujawnienia wcześniej niezdiagnozowanych zaburzeń krzepnięcia, którym można skutecznie zaradzić za pomocą doustnej antykoncepcji lub innej formy terapii hormonalnej.
Miesiączkowanie jest naturalną częścią okresu dojrzewania, choć u dziewcząt, u których dochodzi do obfitego krwawienia z macicy, może się wiązać ze znaczną zachorowalnością. Można przypuszczać, że ich matki lub inne krewne zmagały się z problemem dokuczliwych miesiączek, dlatego dziewczęta w okresie dojrzewania mogą nie wiedzieć, że ich dolegliwości są nietypowe lub że wymagają pomocy. American College of Obstetricians and Gynecologists (ACOG) i American Academy of Pediatrics (AAP) zachęcają do systematycznej oceny profili miesiączkowania u wszystkich młodych kobiet w celu identyfikacji potencjalnych patologii i poprawy jakości ich życia.1
Do zapamiętania
- Obfite krwawienia miesiączkowe występują rzadko, ale mogą znacznie pogorszyć jakość życia nastolatki.
- Obfite krwawienia miesiączkowe można leczyć na kilka sposobów.
Określenie objawów
Nieprawidłowe krwawienia maciczne (abnormal uterine bleeding, AUB) definiuje się jako znaczącą zmianę w profilu lub ilości krwi menstruacyjnej. Nadmierną utratę krwi miesiączkowej opisuje się obecnie, używając takich sformułowań, jak: obfite krwawienia miesiączkowe (heavy menstrual bleeding, HMB) oraz obfite i przedłużające się krwawienia miesiączkowe. Krwawienie międzymiesiączkowe jest określeniem preferowanym przy opisywaniu krwawień występujących między miesiączkami. Określenia te są lepiej rozumiane przez pacjentki i mogą być używane w miejsce mniej jasnych sformułowań, tj. odpowiednio menorrhagia i menometrorrhagia.2Dla ułatwienia określenie „obfite krwawienia miesiączkowe” oraz skrót HMB będą stosowane w tym artykule zarówno w odniesieniu do obfitych, jak i przedłużających się miesiączek.
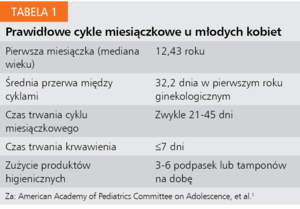
Wbrew popularnej kiedyś opinii mówiącej, że w trakcie pierwszych dwóch lat po wystąpieniu pierwszej miesiączki „wszystko może się zdarzyć”, u większości młodych pacjentek miesiączki występują stosunkowo regularnie. Duże badania prospektywne dokumentujące profile krwawień miesiączkowych u dziewcząt w okresie dojrzewania wykazały, że w trakcie pierwszego roku po wystąpieniu pierwszej miesiączki 88-94% krwawień miesiączkowych trwa 3-7 dni, a tylko w mniej niż 0,5% przypadków ponad 10 dni.3,4 Połączony komitet AAP-ACOG, po analizie badań epidemiologicznych na temat miesiączkowania dziewcząt w okresie dojrzewania, zdefiniował prawidłowe parametry cykli miesiączkowych u młodych kobiet (tab. 1).1
Fizjologia miesiączkowania
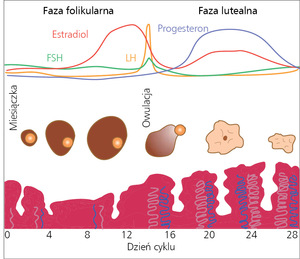
Prawidłowy cykl miesiączkowy zaczyna się w pierwszym dniu krwawienia menstruacyjnego (rycina). Pod wpływem hormonu folikulotropowego (follicle-stimulating hormone, FSH) wydzielanego przez przedni płat przysadki, jajniki wytwarzają estrogen, który z kolei stymuluje wzrost błony śluzowej jamy macicy (endometrium). FSH stymuluje także rozwój pęcherzyków w jajniku, w wyniku czego pojawia się ostatecznie pęcherzyk dominujący.
Następujący w środkowej fazie cyklu wzrost stężenia hormonu luteinizującego (luteinizing hormone, LH) wyzwala owulację; pozostałość pęcherzyka staje się ciałkiem żółtym. Progesteron, wydzielany przez ciałko żółte, ma krytyczny wpływ immunologiczny, anatomiczny i hemostatyczny na endometrium. Gdy ciałko żółte obumiera, stężenie progesteronu maleje i następuje kolejne krwawienie miesiączkowe, zazwyczaj 14 dni po owulacji.
W ramach osi podwzgórze-przysadka-jajniki (hypothalamic-pituitary-ovarian, HPO) tymi procesami rządzą i wpływają na nie złożone mechanizmy sprzężenia zwrotnego. Oś HPO dojrzewa w pełni dopiero kilka lat po wystąpieniu pierwszej miesiączki; w konsekwencji w okresie dojrzewania powszechnie, choć nie jest to norma, występują cykle bezowulacyjne.5 Jeśli nie dochodzi do owulacji, ciałko żółte nie powstaje, a endometrium nie jest eksponowane na działanie progesteronu. Nienapotykająca przeszkód stymulacja endometrium estrogenem powoduje jego ciągły rozwój, zahamowanie hemostazy i stosunkowo gwałtowną angiogenezę. Układ naczyniowy endometrium ulega w końcu destabilizacji i pojawia się krwawienie. Takie krwawienie może być nie do odróżnienia od występującego w przypadku cyklu owulacyjnego lub też może się przedłużać i być obfite. Brak owulacji, wywołany niedojrzałością osi HPO, jest właściwie najczęstszą przyczyną AUB u nastolatek.
Przyczyny nieprawidłowego krwawienia macicznego
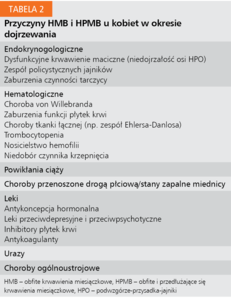
Jak wcześniej zauważono, większość przypadków AUB u nastolatek jest związana z niedojrzałością osi HPO i krwawieniem w cyklu bezowulacyjnym przy braku jakiejkolwiek patologii anatomicznej czy trwałych zaburzeń hormonalnych (tab. 2). Taki stan, określany mianem dysfunkcyjnego krwawienia macicznego, jest jednak diagnozowany przez wykluczenie.