Spis treści
Bakteryjne zapalenie pochwy oraz drożdżakowe zapalenie pochwy i sromu są spotykane codziennie w praktyce ginekologów położników, postępowanie z nimi stanowi jednak wyzwanie z uwagi na nakładające się objawy i tendencję do nawracania. Aby zapewnić właściwe rozpoznanie i wdrożyć odpowiednio ukierunkowane leczenie, konieczne jest odpowiednie badanie.
Świąd okolicy pochwy, wydzielina i specyficzny zapach należą do najczęstszych dolegliwości zgłaszanych przez pacjentki w gabinetach ginekologów
i lekarzy podstawowej opieki zdrowotnej. 1 Kobiety często kontaktują się ze swoimi lekarzami telefonicznie po tym, jak uprzednio próbowały samodzielnie leczyć się w warunkach domowych. Wykazano, że samodzielne rozpoznanie jest poprawne w mniej niż jednej trzeciej przypadków, co prowadzi do marnotrawienia milionów dolarów na leczenie niewłaściwej jednostki chorobowej. 2 Statystycznie rozpoznanie przez telefon okazuje się tylko marginalnie lepsze niż czysty przypadek. Objawy zapalenia pochwy są często mylone z podrażnieniem, alergią czy innymi chorobami systemowymi lub nakładają się na nie. Wśród pacjentek zgłaszających się z powodu nawrotowego zapalenia pochwy kontaktowe zapalenie skóry i atrofia skóry występują podobnie często jak zakażenie grzybicze. 3
Rozpoznanie i dopasowanie odpowiedniego sposobu leczenia do właściwej jednostki chorobowej ma pierwszorzędne znaczenie dla postępowania z pacjentkami z nawracającymi objawami w okolicy pochwy i sromu. Na ten proces składa się wizyta pacjentki, ustalenie prawidłowego rozpoznania oraz wdrożenie leczenia jakichkolwiek innych dolegliwości, które mogą mieć wpływ na powodzenie wybranej terapii.

Tabela 1. Czynniki powodujące częste podrażnienia sromu
Uszkodzenie komórek nabłonka pochwy w wyniku urazu, nadmiernego wzrostu bakterii czy niedoboru estrogenów może utrudniać eliminację niepożądanych bakterii oraz zwiększać wrażliwość na wiele czynników drażniących, które wchodzą w kontakt z tkanką pochwy i sromu. 5 Kontaktowe zapalenie skóry może komplikować skądinąd „zwykłe” zakażenie i predysponować do nawrotu dolegliwości z uwagi na zachwianie naturalnych mechanizmów obronnych.
W przypadku prawidłowo ustalonego rozpoznania wiele przypadków ostrego zapalenia pochwy można łatwo wyleczyć, u niektórych kobiet choroba jednak utrzymuje się lub nawraca. Niniejszy artykuł koncentruje się na częstych przyczynach nawracającego zapalenia pochwy – kandydozie i bakteryjnym zapaleniu pochwy – oraz na metodach ich leczenia i zapobiegania im.
Bakteryjne zapalenie pochwy
Bakteryjne zapalenie pochwy jest jedną z najczęstszych przyczyn pojawiania się wydzieliny z pochwy. Występuje u 5-25% studentek i u nawet 61% kobiet z zakażeniami przenoszonymi drogą płciową. Ma postać obfitej wydzieliny o rybim zapachu. Większe ryzyko występuje u kobiet, które stosują płukanie pochwy, są pochodzenia afroamerykańskiego, 6 palą tytoń lub też relatywnie często współżyją lub mają nowych partnerów seksualnych. 7 Pacjentki często uważają, że zapach świadczy o niedostatecznej higienie, i w konsekwencji mogą pogorszyć sytuację, stosując płukanki lub inne zabiegi higieniczne, które mogą sprzyjać rozwojowi patologicznej flory.
Często obserwuje się również podrażnienie okolicy sromu, które może wynikać z uszkodzenia komórek nabłonka, być spowodowane wydzieliną lub stosowaniem drażniących produktów, które jeszcze bardziej uszkadzają delikatną skórę sromu. Nieleczone bakteryjne zapalenie pochwy nie tylko wywołuje uciążliwe objawy w okolicy sromu i pochwy, ale wiąże się z takimi konsekwencjami zdrowotnymi, jak zwiększone ryzyko przedwczesnego porodu, gorączka połogowa, zapalenie tkanki łącznej mankietu pochwy, zakażenie po poronieniu, zapalenie błony śluzowej macicy i zwiększone ryzyko zakażeń przenoszonych drogą płciową (HIV, opryszczka pospolita, rzeżączka, chlamydioza i rzęsistkowica). 8 Skuteczne leczenie jest kluczowe w działaniu na rzecz ogólnego zdrowia kobiet.
Rozpoznanie

Tabela 2. Kryteria rozpoznania bakteryjnego zapalenia pochwy
Barwienie metodą Grama to złoty standard w rozpoznaniu bakteryjnego zapalenia pochwy, ale kliniczne stosowanie metody ogranicza czas i możliwości laboratoriów bakteriologicznych. Testy komercyjne nie mają szerokiego zastosowania, ale mogą zostać użyte, jeśli nie jest dostępne badanie mikroskopowe, choć są drogie i czasochłonne. Kryteria Amsela pozostają zatem preferowaną metodą diagnostyczną. Ich czułość w porównaniu do barwienia metodą Grama wynosi ponad 90% i jest to najbardziej efektywny kosztowo sposób diagnozowania bakteryjnego zapalenia pochwy.
Hodowla nie odgrywa roli, ponieważ G. vaginalis wykrywa się u ponad połowy zdrowych kobiet, u których nie występują objawy. W przypadku wykrycia w wymazie cytologicznym komórek wyznacznikowych (clue cells) nie należy stosować leczenia empirycznego, jeśli pacjentka nie zgłasza objawów. 10
Leczenie
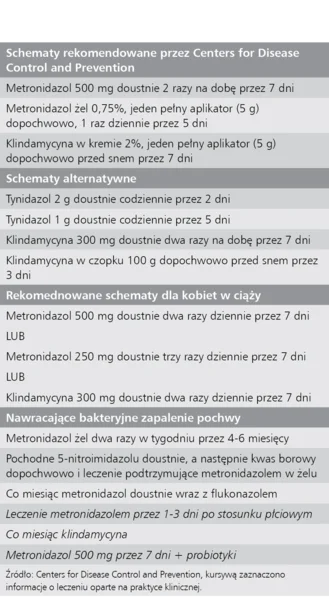
Tabela 3. Leczenie bakteryjnego zapalenia pochwy
Leczenie doustne wiąże się z większą liczbą działań niepożądanych niż dopochwowe, przy podobnej skuteczności. 12 Odsetek wyleczeń sięga 70,5-80% w pierwszym miesiącu. U ponad 30% pacjentek dochodzi jednak do nawrotu objawów w ciągu 3 miesięcy, a u ponad 50% przed upływem 12 miesięcy.
Jednym ze sposobów pozwalających określić, czy zakażenie jest wynikiem utrzymywania się dotychczasowej infekcji, czy też doszło do ponownego zakażenia, jest kontrola wyleczenia po zastosowanej terapii. Definiuje się je jako niespełnienie żadnego z kryteriów Amsela. 9
Istnieją liczne teorie na temat wysokiego odsetka nawrotów. Zgodnie z jedną z nich po początkowym leczeniu nie dochodzi do przywrócenia prawidłowej biocenozy pochwy. Inne możliwości to zbyt krótkie leczenie początkowego zakażenia, predyspozycje osobnicze lub behawioralne czynniki ryzyka. Możliwe też jest ponowne zakażenie. Bez względu na przyczyny często konieczne jest zastosowanie innego leczenia, choć wykorzystanie początkowego schematu jest rozsądnym pierwszym krokiem, biorąc pod uwagę, że dłuższa terapia może się wiązać z większym sukcesem terapeutycznym. 10
Wykazano, że zastosowanie leczenia podtrzymującego (typowo metrodnidazol co miesiąc) pozwala na utrzymanie stanu bezobjawowego. Ważne jest udzielenie pacjentce porady co do zmiany stylu życia. Wyeliminowanie czynników, takich jak płukanki czy inne produkty o drażniącym działaniu, pozwoli zapewnić odpowiedni czas na przywrócenie prawidłowej biocenozy pochwy. Leczenie podtrzymujące wydaje się działać podczas jego kontynuowania, ale może pozostawać bez wpływu na odsetek nawrotów po jego zaprzestaniu. Nie wykazano, by zakwaszenie środowiska pochwy redukowało odsetek nawrotów, a w rzeczywistości może pogorszyć objawy związane z podrażnieniem. 9
Ostatnio ocenia się stosowanie probiotyków w celu utrzymania zrównoważonej flory bakteryjnej i jest to obiecująca metoda zapobiegania nawrotom bakteryjnego zapalenia pochwy. Użycie egzogennych ludzkich bakterii w celu przywrócenia prawidłowej flory bakteryjnej wydaje się sensownym sposobem ograniczenia bakteryjnego zapalenia pochwy, szczególnie jeśli towarzyszy mu standardowa terapia. 13 Nie wykazano, by probiotyki definitywnie obniżały odsetek nawrotów, choć wiele badań wypada obiecująco. Optymalny sposób podania (doustny lub miejscowy), właściwy szczep i prawidłowe dawkowanie to obszary, które wymagają dalszych badań. 12
Kolejną możliwością leczenia jest stosowanie kwasu borowego łącznie z doustnym podawaniem pochodnych 5-nitroimidazolu. 14 Wyniki wczesnych prób są obiecujące, ale konieczne jest przeprowadzenie bardziej rygorystycznie zaprojektowanych badań.
Choć nie wykazano, by leczenie partnerów pacjentek z bakteryjnym zapaleniem pochwy było pomocne, współżycie wydaje się odgrywać rolę w procesie chorobowym. Bakteryjne zapalenie pochwy nie jest jednoznacznie zakażeniem przenoszonym drogą płciową, ale seksualne czynniki ryzyka z pewnością przyczyniają się do przenoszenia go. 15 Istnieją dowody przemawiające za stosowaniem prezerwatyw w celu zmniejszenia ryzyka nawrotu choroby. Ryzyko zakażenia jest duże u partnerek zakażonych kobiet, którym należy udzielić porady na temat możliwych objawów i zalecić zgłoszenie się, gdy się one pojawią . 8
Obecnie odsetek nawrotów bakteryjnego zapalenia pochwy jest nieakceptowanie wysoki. Zmiany behawioralne mogą zmniejszyć ryzyko, ale potrzebne są inne metody leczenia, by zarówno poprawić jakość życia pacjentek, jak i zredukować przyszłe ryzyko związane z występowaniem tej choroby.
Kandydoza
Drożdżakowe zapalenie pochwy i sromu to częsta infekcja, która dotyka większości kobiet w wieku rozrodczym przynajmniej raz. Ponad 50% kobiet doświadcza przynajmniej dwóch zakażeń. 17 Do 8% pacjentek zmaga się z nawrotową postacią drożdżycy pochwy i sromu, którą definiuje się jako 4 lub więcej epizodów choroby rocznie. Wiele kobiet leczy się samodzielnie na podstawie ustalanych przez siebie błędnych rozpoznań, co sprawia, że dokładna częstość występowania jest trudna do określenia.
Pierwotnym objawem jest świąd sromu, ale często występują również pieczenie, bolesność i podrażnienie. Pacjentki często zgłaszają się z powodu obrzęku, pęknięć i otarć naskórka w następstwie drapania. Mogą się też uskarżać na pieczenie przy oddawaniu moczu lub na dyspareunię. Klasyczna wydzielina jest gęsta, biała i zawiera grudki. 18 Czynnikiem sprawczym jest najczęściej Candida albicans, identyfikowany w nawet 90% przypadków. Każdy z ponad 100 gatunków C. albicans może powodować te same objawy. Candida glabrata jest najczęściej występującym gatunkiem spoza drożdżaków albicans i nie odpowiada na leczenie doustnie ani miejscowe powszechnie stosowane w przypadku Candida. 19
Rozpoznanie
Obecność drożdżaków identyfikuje się w badaniu mikroskopowym wydzieliny z pochwy. W roztworze soli fizjologicznej lub 10% KOH widoczne są często strzępki lub zarodniki. Posiew należy wykonać, jeśli istnieją wątpliwości co do rozpoznania lub jeśli objawy nie ustępują lub nawracają. Pozwoli to potwierdzić obecność drożdżaków i zidentyfikować szczep w celu zastosowania skuteczniejszego leczenia. pH pochwy może wynosić poniżej 4,5, ale nie jest to stały objaw. 20
Kandydozę należy w pierwszej kolejności brać pod uwagę w diagnostyce różnicowej w przypadku występowania pewnych czynników ryzyka, tj. niedawnejantybiotykoterapii, cukrzycy, immunosupresji, stosowania estrogenów; wczesny wiek rozpoczęcia współżycia płciowego również zwiększa ryzyko. 21
Wiele kobiet jest bezobjawowymi nosicielkami drożdżaków. Leczenie należy skoncentrować na tych, które doświadczają objawów. Ważne, aby przed rozpoczęciem leczenia potwierdzić obecność drożdżaków, ponieważ u wielu kobiet ze świądem sromu jego przyczyna jest inna. Należy odradzać pacjentkom samodzielne diagnozowanie zakażenia drożdżakami, szczególnie przy nawracających infekcjach i przy braku znanych czynników predysponujących do ich wystąpienia, ponieważ w większości przypadków rozpoznania są błędne. 18
Leczenie

Tabela 4. Leczenie kandydozy pochwy
Choć ze względu na wygodę pacjentki wydają się preferować leczenie doustne, czas do ustąpienia objawów może być nieco dłuższy. Leczenie miejscowe zazwyczaj powoduje mniej działań niepożądanych. Czynniki te potwierdzają, że w podejmowaniu decyzji o leczeniu należy brać pod uwagę preferencje pacjentki oraz koszt terapii.
Wiele leków mających tu zastosowanie jest dostępnych bez recepty i mogą one stanowić skuteczną metodę leczenia, szczególnie w przypadku zakażeń niepowikłanych. Dobrym źródłem wiedzy na temat możliwości leczenia pierwszego rzutu drożdżakowego zapalenia pochwy i sromu są wytyczne Centers for Disease Control and Prevention.
Powikłane zakażenia drożdżakami definiuje się jako infekcje nawracające, występujące u pacjentek z upośledzoną odpornością, przebiegające z ciężkimi objawami, u kobiet w ciąży oraz zakażenia gatunkiem innym niż albicans. W takich przypadkach pacjentki są kandydatkami do przedłużonej terapii miejscowej lub przyjmowania dodatkowych dawek preparatów doustnych. Jeśli do zakażenia drożdżakami dojdzie więcej niż 4 razy w roku, konieczne jest bardziej skrupulatne poszukiwanie czynników ryzyka. 22
Pacjentkom należy doradzić wyeliminowanie wszelkich czynników drażniących, płukanek i produktów zawierających alergeny. Po leczeniu należy się upewnić, że doszło do eradykacji zakażenia. Jeśli po początkowym leczeniu wynik posiewu jest dodatni, u pacjentek z objawami wskazane jest przedłużenie terapii. W przypadku nawrotu zaleca się wykonanie posiewu w celu wyizolowania szczepu i dalszego odpowiedniego leczenia. Szczepy inne niż drożdżaki albicans, takie jak C. glabrata mogą wymagać zastosowania fioletu gencjany lub kwasu borowego. 23 Jeśli u pacjentki doszło do nawrotu lub jego ryzyko jest duże, rozsądne może być leczenie podtrzymujące. Wykazano, że cotygodniowe stosowanie flukonazolu jest skuteczne w zapobieganiu nawrotom. Przy dłuższym stosowaniu zaleca się jednak ostrożność z uwagi na możliwe powikłania ze strony wątroby. Dowiedziono, że leczenie podtrzymujące zmniejsza ryzyko nawrotu po 6 miesiącach i roku. 24 Leczenie miejscowe poza pieczeniem i podrażnieniem niesie niewielkie ryzyko. 25
Terapia doustna, szczególnie ketokonazol i itrakonazol, może wchodzić w interakcje z innymi lekami i wpływać na czynność wątroby. Flukonazol wydaje się posiadać lepszy profil bezpieczeństwa, a stosowanie go nie wymaga automatycznie laboratoryjnego monitorowania. Na temat stosowania probiotyków brakuje wciąż danych. Aby wykazać poprawę, określić dawkowanie oraz sposób podawania, konieczne jest przeprowadzenie dalszych badań. 19
Kwestia leczenia partnerów seksualnych jest nieco kontrowersyjna. Jeśli ponowne zakażenie wydaje się bezpośrednio związane z akytwnością seksualną, uzasadnione jest przeprowadzanie diagnostyki u partnera, a w przypadku braku cech wyraźnej infekcji, wykonanie posiewu wymazu z jamy ustnej lub posiewu nasienia. 19 Nawroty także mają tendencję do pojawiania się po zakończeniu terapii podtrzymującej; odsetek ten może sięgać 30-40%. Gdy dochodzi do nawrotów, konieczne może być okresowe leczenie w celu zapobiegania kolejnym.
Z uwagi na obawy o rozwój oporności Candida na flukonazol niezbędne są nowe opcje terapeutyczne. 17 W przypadku nawracającego drożdżakowego zapalenia pochwy i sromu dostępne jest leczenie niekonwencjonalne, w tym pałeczki kwasu mlekowego i olejek z drzewa herbacianego. Metody te są obiecujące, choć badania nad ich stosowaniem mogą być utrudnione z uwagi na ograniczenia związane z dawkowaniem. 26
Podsumowanie
Zarówno bakteryjne zapalenie pochwy, jak i drożdżakowe zapalenie pochwy i sromu to zakażenia spotykane codziennie w praktyce wiekszości lekarzy ginekologów i położników. Istotne jest, by dostrzegać, że wiele objawów tych chorób nakłada się na siebie oraz na inne jednostki chorobowe. Nie każde swędzenie oznacza zakażenie drożdżakami. Konieczne jest ustalenie przez lekarzy prawidłowego rozpoznania za pomocą właściwych badań i testów. Zajęcie się towarzyszącymi chorobami układowymi oraz udzielenie odpowiednich porad w zakresie czynników drażniących jest czasochłonne, ale niezbędne we właściwej terapii.
Niezwłoczna diagnostyka i leczenie prowadzą do ustąpienia objawów. Oba rodzaje infekcji mogą jednak stanowić wyzwanie dla lekarzy, biorąc pod uwagę, że mają tendencję do nawrotów. Kluczowe są edukacja pacjentek w zakresie czynników ryzyka oraz ustalenie właściwego schematu leczenia.
Aby ograniczyć potrzebę stosowania leków oraz poprawić jakość życia pacjentek, potrzebne są dodatkowe badania na temat pozamedycznych metod leczenia ukierunkowanych na zapobieganie.
Contemporary OB/GYN, Vol. 59, No. 8, August 2014, p. 22. Recurent vulvovaginitis. Tips for treating a common condition.
©2014 Advanstar Communications Inc. Wszystkie prawa zastrzeżone w języku polskim i angielskim. Artykuły tłumaczone z Contemporary OB/GYN za zgodą Advanstar Communications Inc. Jakiekolwiek kopiowanie w którymkolwiek języku, w części lub w całości, bez uprzedniego pisemnego zezwolenia Advanstar Communications Inc.i Medical Tribune Polska Sp. z o.o. całkowicie zabronione.
- 1. Geller Ml, Nelson AL. diagnosis and treatment of recurrent and persistent vaginitis.Womens Health Gynecology Edition. 2004;4(3):137–146.
- 2. Galask RP. Vaginal colonization by bacteria and yeast. Am J Obstet Gynecol. 1988;158(4):993–995.
- 3. Nyirjesy P, Mcintosh MJ, Steinmetz JL, Schumacher RJ, Joffrion JL. The effects of intravaginal clindamycin and metronidazole therapy on vaginal mobiluncus morphotypes in patients with bacterial vaginosis. Sex Transm Dis. 2007;34(4):197–202.
- 4. Klatt TE, Cole DC, Eastwood DC, Barnabei VM. Factors associated with recurrent bacterial vaginosis. J Reprod Med. 2010;55(1–2):55–61.
- 5. Mardh PA. The vaginal ecosystem. Am J Obstet Gynecol. 1991;165(4):1163–1168.
- 6. Ness RB, Hillier S, Richter HE, et al. Can known risk factors explain racial differences in the occurrence of bacterial vaginosis? J Natl Med Assoc. 2003;95(3):201–212.
- 7. Sherrard J, Donders G, White D. European (IUSTI/WHO) guideline on the management of vaginal discharge, 2011. Int J STD AIDS. 2011;22(8):421–429.
- 8. Fethers KA, Fairley CK, Hocking JD, Gurrin LC, Bradshaw CS. Sexual risk factors and bacterial vaginosis: a systemic review and meta- analysis. Clin Infect Dis. 2008;47(11):1426– 1435.
- 9. Donders G. Diagnosis and management of bacterial vaginosis and other types of abnormal vaginal bacterial flora: a review. Obstet Gynecol Surv. 2010;65(7):462–473.
- 10. Janković S, Bojović D, Vukadinović D, et al. Risk factors for recurrent vulvovaginal candidiasis. Vojnosanit Pregl. 2010;67(10):819–824.
- 11. Armstrong NR, Wilson JD. Tinidazole in the treatment of bacterial vaginosis. Int J Womens Health. 2010;1:59–65.
- 12. Chen JY, Tian H, Beigi RH. Treatment considerations for bacterial vaginosis and the risk of recurrence. J Womens Health. 2009;18(12):1997–2004.
- 13. Reichman O, Akins R, Sobel JD. Boric acid addition to suppressive antimicrobial therapy for recurrent bacterial vaginosis. Sex Transm Dis. 2009;36(11):732–734.
- 14. Ya W, Reifer C, Miller LE. Efficacy of vaginal probiotic capsules for recurrent bacterial vaginosis: a double-blind, randomized, placebo-controlled study. Am J Obstet Gynecol. 2010;203:120.e1–6.
- 15. Bradshaw CS, Vodstrcil LA, Hocking JS, et al. Recurrence of bacterial vaginosis is significantly associated with posttreatment sexual activities and hormonal contraceptive use. Clin Infect Dis. 2013;56(6):777–786.
- 16. Thulkar J, Kriplani A, Agarwal N. Probiotic and metronidazole treatment for bacterial vaginosis. Int J Gynaecol Obstet. 2010;108(3):251–252.
- 17. Marchaim D, Lemanek L, Bheemreddy S, Kaye KS, Sobel JD. Floconazole-resistant Candida albicans vulvovaginitis. Obstet Gynecol. 2012;120(6):1407–1414.
- 18. Gelber S, Nyirjesy P. Update on vulvovaginal candidiasis. The Female Patient. 2005;30:36–46.
- 19. Mendling W, Brasch J. Guideline vulvovaginal candidosis (2010) of the German society for Gynecology and obstetrics, the Working Group for infections and infectimmunology in Gynecology and obstetrics, the German society of dermatology, the board of German dermatologists and the German speaking Mycological society. Mycoses. 2012;55(3):1–13.
- 20. Galask RP. Vulvovaginitis. In: Rakel R, ed. Conn’s Current Therapy. Philadelphia, Pa: W.B. Saunders; 1987.
- 21. Donders GG, Mertens I, Bellen G, Pelckmans S. Self-elimination of risk factors for recurrent vaginal candidosis. Mycoses. 2011;54(1):39–45.
- 22. Donders GG, Bellen G, Mendling W. Management of recurrent vulvo-vaginal candidosis as a chronic illness. Gynecol Obstet Invest. 2010;70(4):306–321.
- 23. Iavazzo C, Gkegkes ID, Zarkada IM, Falagas ME. Boric acid for recurrent vulvovaginal candidiasis: the clinical evidence. J Womens Health. 2011;20(8):1245–1255.
- 24. Rosa MI, Silva BR, Pires PS, et al. Weekly fluconazole therapy for recurrent vulvovaginal candidiasis: a systemic review and meta- analysis. Eur J Obstet Gyn Reprod Biol. 2013;167(2):132–136.
- 25. Summers PR. Topical therapy for mucosal yeast infections. Curr Probl Dermatol. 2011;40:48–57.
- 26. Watson C, Calabretto H. Comprehensive review of conventional and non-conventional methods of management of recurrent vulvovaginal candidiasis. Aust N Z J Obstet Gynaecol. 2007;47(4):262–272.