Kongres Akademii po Dyplomie Pediatria 2026 👉 200 zł taniej do 23:59! Spotkajmy się 17-18 kwietnia w Warszawie | Skorzystaj z oferty >
Protokół leczenia – aktualizacja

Tabela 9. Wpływ kontynuacji karmienia w czasie zapalenia/ropnia piersi matki na stan zdrowia dziecka (na podstawie WHO14)
Metody leczenia zapalenia piersi zmieniały się przez lata. Jeszcze 60-70 lat temu zapalenie standardowo leczono przy pomocy ciasnego zawijania piersi bandażem, podwieszania piersi, okładów z lodu i przerywania karmienia dziecka z obawy przed przeniesieniem zakażenia. Antybiotyki były wtedy słabo dostępne. Pierwsze doniesienia o zastosowaniu penicyliny i kontynuacji karmienia dziecka pochodzą z lat 1946-47.49,50 W 1969 r. na konferencji w Teksasie Devereux przedstawił wyniki nowatorskiego leczenia obejmującego m.in. kontynuację karmienia, użycie biustonosza nieuciskającego piersi, kwasu acetylosalicylowego i sulfonamidu przez 5-10 dni. Rezultaty były obiecujące, matki utrzymywały laktację, odnotowano 11,1% powikłań (ropień).15 Żadne dziecko nie zachorowało w wyniku takiego leczenia (tab. 9). Od tej chwili radykalnie zmienił się sposób postępowania, a kolejne doniesienia tylko potwierdzały jego skuteczność w praktyce.51 W 2000 roku WHO opublikowało szczegółowy protokół leczenia opierający się na dostępnych wynikach badań.14 Jednocześnie zamknięto toczącą się dyskusję na temat szkodliwości kontynuacji karmienia dziecka przez matkę z zapaleniem piersi. Na podstawie wyników szeroko zakrojonych badań potwierdzono, że kontynuacja karmienia nie wpływa na stan zdrowia dziecka, a pojedyncze przypadki zgłaszanych zakażeń dzieci uznano za niepewne (inne źródło zakażenia). Od 2002 roku również Academy of Breastfeeding Medicine co kilka lat publikuje aktualny protokół leczenia zapalenia piersi.30
W Polsce przez lata w podręcznikach ginekologii i położnictwa pokutowały metody leczenia sprzed pół wieku (farmakologiczne hamowanie laktacji, zakaz karmienia dziecka, separacja od dziecka, bandażowanie lub podwiązywanie piersi, ograniczanie płynów, środki przeczyszczające, diatermie i inne).52,53 Sugerowane antybiotyki na ogół nie były właściwe. Ostatnie wydania tych podręczników są już lepsze.54 Pierwsze polskie wytyczne oparte na rekomendacjach światowych opublikowała Mikiel-Kostyra w informatorze dla służby zdrowia w 1988.55 W piśmiennictwie przeznaczonym dla rodziców można było je znaleźć w książce „Karmienie piersią” (Kitzinger, 1988) oraz w „Warto karmić piersią” (Nehring-Gugulska, 1996). Szczegółowy protokół nowoczesnego leczenia został opublikowany w „Standardach Medycznych” w 2005 roku.56 Aktualizacja ukazała się w podręczniku „Karmienie piersią w teorii i praktyce” w 2012 roku.57
Postępowanie z pacjentką z ropniem piersi, która chce utrzymać laktację, na podstawie wieloletnich obserwacji przedstawiły Żukowska-Rubik i Raczek-Pakuła w 2015 roku.58 Polscy lekarze – konsultanci laktacyjni – mają ponad 20-letnie doświadczenia w leczeniu opisywanej jednostki chorobowej zgodnie ze światowymi rekomendacjami. Ze względu na nieco inną wrażliwość bakterii, niedostępność niektórych leków oraz lokalne zwyczaje nasze protokoły różnią się w niewielkim zakresie od światowych, choć w najważniejszych punktach pozostają z nimi w zgodzie.
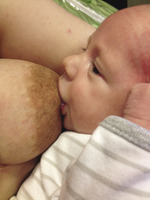
Rycina 7. Nieprawidłowo przystawione dziecko do piersi, zbyt wąski kąt ust, tylko brodawka w buzi dziecka. Fot. M. Nehring-Gugulska

Rycina 8. Pozycja spod pachy polecana w przypadku zapalenia w zewnętrznych kwadrantach piersi. Fot. M. Nehring-Gugulska
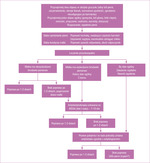
Znając i rozumiejąc patogenezę, łatwo sformułować ogólne zasady terapii (ryc. 6). Najważniejszym działaniem terapeutycznym jest usprawnienie przepływu pokarmu przez gruczoł piersiowy. Po pierwsze, takie działanie odwraca tor mechaniczny patogenezy, po drugie – zapobiega infekcji lub ją ogranicza. Pokarm wydzielany przez komórki nabłonka wydzielniczego gruczołu jest jałowy, a przepływając przez przewody mleczne, wypłukuje namnażające się tam bakterie, dlatego częste i skuteczne opróżnianie piersi jest podstawowym działaniem leczniczym. Aby to osiągnąć, trzeba wykorzystać wiedzę uzyskaną podczas wywiadu i badania oraz sformułować adekwatne do sytuacji matki i dziecka zalecenia:
- częste, przynajmniej co 2 godziny, karmienie dziecka chorą piersią
- tak często i tak długo jak dziecko zechce
- jeśli matka karmi tylko jedną piersią podczas jednego karmienia, wskazane jest podawanie chorej piersi dodatkowo po opróżnieniu zdrowej
- jeśli karmi obydwiema piersiami w trakcie jednego karmienia, w przypadku zaczynania od zdrowej piersi powinna kończyć karmienie chorą piersią jak najdłużej
- zapewnić skuteczne opróżnianie piersi podczas karmienia
- skontrolować sposób karmienia i upewnić się, że dziecko chwyta prawidłowo i ssie efektywnie (według protokołu umiejętności ssania)41
- jeśli dziecko chwyta pierś nieprawidłowo, należy skorygować technikę karmienia (można skorzystać z pomocy doradcy laktacyjnego) (ryc. 7)
- jeśli dziecko ssie nieefektywnie, należy podjąć interwencje usprawniające funkcję ssania, np. podcięcie krótkiego wędzidełka języka, lub zalecić dodatkowe odciąganie pokarmu po karmieniach bądź zamiast karmień (można skorzystać z pomocy doradcy laktacyjnego)
- można dobrać pozycję karmienia tak, by w czasie ssania bródka lub nos dziecka znajdowały się od strony chorego fragmentu gruczołu (ryc. 8.)
- usprawnić osłabiony wypływ pokarmu (odruch oksytocynowy) przez
- ciepłe okłady przed karmieniem na chorą pierś (kompresy lub prysznic)
- delikatne masowanie – głaskanie piersi w czasie karmienia, w obrębie zdrowej części gruczołu
- unikanie jakichkolwiek interwencji mogących wywoływać ból lub uszkodzenie gruczołu!
- jeśli okłady lub masowanie, głaskanie są dla matki nieprzyjemne – odradzić
- noszenie odpowiedniego nieuciskającego biustonosza
- ograniczyć stan zapalny i bolesność w obrębie gruczołu – leczenie objawowe
- niesteroidowe leki przeciwzapalne; najczęściej stosuje się ibuprofen w dawce 200-400 mg 3-4 razy na dobę, przy maksymalnej dawce dobowej 1,6 g (należy wcześniej zebrać wywiad na temat objawów i chorób przewodu pokarmowego)
- ewentualnie leki przeciwbólowe, np. paracetamol w dawce 500 mg-1 g co 4-6 godzin, maksymalnie 4 g/24 h lub tylko doraźnie (lek nie ma działania przeciwzapalnego)
- zimne okłady po karmieniach na około 20 minut (mokre kompresy, okłady żelowe)
- wydaje się wskazane podanie probiotyku (Lactobacillus salivarius CECT571334 lub Lactobacillus fermentum CECT 5716)17,34
- wzmocnić kondycję i odporność matki przez
- zwiększoną podaż płynów, adekwatnie do stanu ogólnego
- wartościowe odżywianie, odradzić stosowanie jakichkolwiek „diet matek karmiących”
- odpoczynek w łóżku
- zapewnienie pomocy w domu.
Powyższe postępowanie jest bardzo skuteczne, jeśli zapalenie poprzedził zastój lub zatkanie przewodu mlecznego (tor mechaniczny) i leczenie rozpoczyna się na etapie nieinfekcyjnego zapalenia piersi (ryc. 9). Wykazali to Thomsen i wsp., osiągając efekt leczniczy w 96% przypadków31 oraz Peters w 99,94% przypadków na 1827 badanych matek.59
Wskazaniami do podania antybiotyku są następujące sytuacje:
- zapalenie rozwija się torem infekcyjnym przy uszkodzonych/zakażonych brodawkach piersiowych u matki
- zastosowano wyżej opisane leczenie, ale nie uzyskano poprawy w ciągu 24-48 godzin
- matka w momencie zgłoszenia jest w złym stanie ogólnym
- przy klinicznych objawach zapalenia piersi pobrano posiew pokarmu i uzyskano jeden szczep dominujący w mianie >103/ml.
Właściwie dobrana i zastosowana zgodnie z powyższymi wskazaniami antybiotykoterapia zmniejsza ryzyko wystąpienia powikłań, zwłaszcza ropnia piersi.14,30
Dobór antybiotyku musi być oparty na wiedzy (najczęstsza flora bakteryjna) albo na wyniku badania lekowrażliwości, jeśli były wskazania do wykonania posiewu. Ze względu na oporność drobnoustrojów oraz dostępność preparatów leczniczych w naszym kraju (nie mamy nowszych penicylin izoksazolilowych) lekami pierwszego rzutu są cefalosporyny I generacji – najczęściej stosuje się cefadroksyl w dawce 2 × 500 mg, ponieważ wykazuje silne działanie przeciwgronkowcowe; też cefaleksynę 2 × 500 mg. Lekami drugiego rzutu są:
- cefalosporyny II geneneracji – ponieważ obejmują też szczepy Gram(-), stosuje się je w nietypowych, cięższych, niepoddających się leczeniu przypadkach, zazwyczaj cefuroksym w dawce 2 × 500 mg lub cefaklor 2 × 500 mg
- klindamycyna – działająca nieco słabiej na gronkowce i paciorkowce niż cefalosporyny, ale wybierana chętnie, jeśli występuje silne uczulenie na penicyliny czy cefalosporyny, skuteczna także w przypadku zakażenia MRSA
- amoksycylina + kwas klawulanowy – jeśli podejrzewamy enterokoki, paciorkowce; ponieważ na gronkowce działa dużo słabiej niż cefalosporyny I i II geneneracji, może wywołać oporność; lek stosowany w dawce 2 × 875 mg + 125 mg
- makrolidy – działają słabiej na gronkowce i paciorkowce niż cefalosporyny, rzadko stosowane, jeśli wystąpił udokumentowany epizod uczulenia na penicyliny, cefalosporyny, np. roksytromycyna 2 × 150 mg, spiramycyna 2 ×1,5 mln j., klarytromycyna
- kotrimoksazol – skuteczny w przypadku zapalenia wywołanego pałeczkami Escherichia coli i MRSA, zwykle wybierany na podstawie antybiogramu.
Leczenie trwa zazwyczaj 7-10 dni.30,39 Protokoły światowe zalecały dotychczas nawet 10-14 dni,14 jednak biorąc pod uwagę zasady współczesnej antybiotykoterapii oraz najnowsze doniesienia dotyczące dysbiozy poantybiotykowej przewodów mlecznych, okres leczenia powinien być możliwie krótki (do 3 dni po ustąpieniu objawów). Jeśli nie następuje poprawa po 48 godzinach, należy rozważyć zmianę antybiotyku.30